Utrata zęba to poważne wydarzenie, które może mieć wpływ nie tylko na estetykę uśmiechu, ale także na funkcjonowanie całego narządu żucia. Na szczęście współczesna stomatologia oferuje skuteczne rozwiązania, wśród których na pierwszy plan wysuwa się implantacja. Jednak kluczowe pytanie, które nurtuje wielu pacjentów, brzmi: kiedy po wyrwaniu zęba można wstawić implant? Odpowiedź na to pytanie nie jest jednoznaczna i zależy od szeregu czynników, które musi ocenić doświadczony lekarz stomatolog. Proces gojenia się tkanki kostnej, ogólny stan zdrowia pacjenta, a także przyczyny utraty zęba – to wszystko ma znaczenie dla optymalnego terminu zabiegu implantacji.
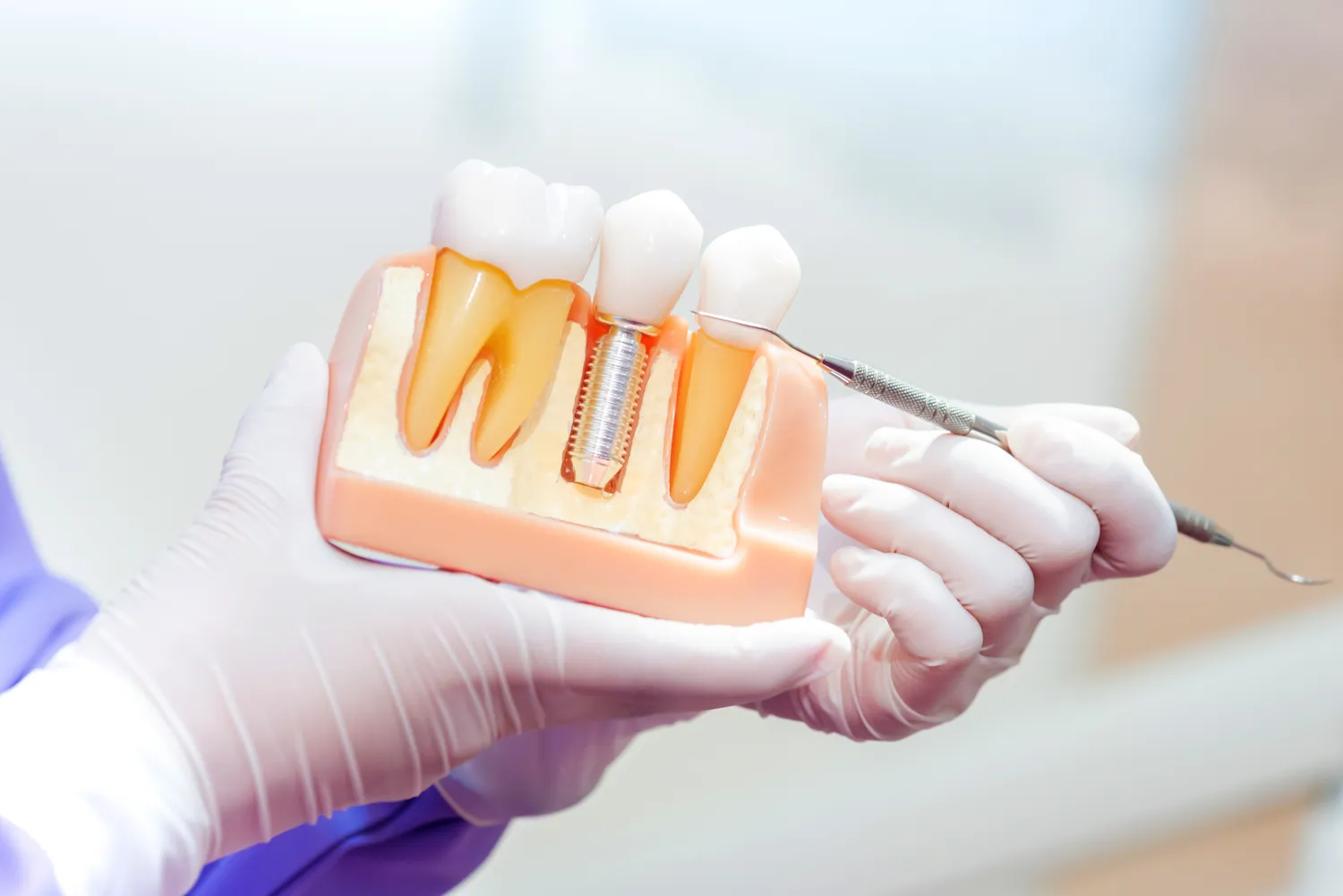
Zrozumienie procesu gojenia jest fundamentalne. Po ekstrakcji zęba w miejscu jego usunięcia powstaje ubytek kostny, który wymaga czasu, aby się zregenerować. Implant zębowy, będący sztucznym korzeniem, potrzebuje stabilnego i zdrowego podłoża kostnego do prawidłowego zintegrowania się z tkanką. Zbyt wczesne wszczepienie implantu w nie w pełni zagojoną kość może prowadzić do jego niestabilności, problemów z integracją osteointegracyjną, a w skrajnych przypadkach nawet do jego utraty. Dlatego cierpliwość i właściwe przygotowanie pacjenta są kluczowe dla sukcesu całej procedury. Stomatolog dokładnie analizuje sytuację kliniczną, aby dobrać najbezpieczniejszy i najskuteczniejszy moment na implantację.
Decyzja o terminie wszczepienia implantu jest zawsze indywidualna i podejmowana po szczegółowej konsultacji z lekarzem. Wszelkie wątpliwości dotyczące tego procesu warto rozwiać podczas wizyty w gabinecie stomatologicznym. Lekarz, opierając się na swojej wiedzy i doświadczeniu, wskaże najlepsze rozwiązanie dla konkretnego pacjenta, biorąc pod uwagę wszystkie aspekty zdrowotne i kliniczne. Pamiętajmy, że implantacja to inwestycja w zdrowie i komfort na lata, dlatego warto poczekać na odpowiedni moment.
Jakie są kluczowe czynniki wpływające na moment wszczepienia implantu?
Istnieje kilka fundamentalnych czynników, które determinują optymalny czas na wszczepienie implantu zębowego po ekstrakcji. Przede wszystkim jest to stan tkanki kostnej w miejscu po usuniętym zębie. Po ekstrakcji dochodzi do procesu resorpcji kości, który może trwać od kilku tygodni do nawet kilku miesięcy. Aby implant mógł prawidłowo się zintegrować, kość musi być wystarczająco gęsta i stabilna. Lekarz ocenia to na podstawie badania klinicznego oraz często dodatkowych badań obrazowych, takich jak pantomogram (RTG panoramiczne) lub tomografia komputerowa szczęk (CBCT).
Kolejnym niezwykle ważnym aspektem jest ogólny stan zdrowia pacjenta. Choroby przewlekłe, takie jak cukrzyca, choroby serca, osteoporoza, czy przyjmowanie niektórych leków (np. bifosfonianów), mogą wpływać na proces gojenia i integracji implantu. W takich przypadkach lekarz może zalecić dłuższy okres oczekiwania lub podjąć dodatkowe środki ostrożności. Palenie tytoniu jest również znaczącym czynnikiem ryzyka, ponieważ negatywnie wpływa na ukrwienie tkanek i zdolność kości do regeneracji, co może prowadzić do powikłań poimplantacyjnych. Dlatego zaleca się rzucenie palenia przed i po zabiegu implantacji.
Nie bez znaczenia jest również higiena jamy ustnej. Przed przystąpieniem do zabiegu implantacji pacjent powinien mieć doskonale opanowane techniki szczotkowania i nitkowania zębów. Stan zapalny dziąseł (zapalenie dziąseł) lub choroby przyzębia (paradontoza) muszą zostać wyleczone przed implantacją, ponieważ mogą one stanowić przeciwwskazanie do zabiegu i zwiększyć ryzyko infekcji oraz niepowodzenia leczenia implantologicznego. Dbanie o higienę jest kluczowe nie tylko przed, ale także po wszczepieniu implantu, aby zapewnić jego długoterminową trwałość i stabilność.
Kiedy można mówić o wczesnym wszczepieniu implantu po ekstrakcji zęba?
Aby można było rozważyć implantację natychmiastową, kość w miejscu ekstrakcji musi być odpowiedniej jakości i ilości, a ścianki zębodołu muszą zapewniać stabilne osadzenie implantu. W przypadku, gdy po ekstrakcji pozostaje znaczący ubytek kostny lub ściany zębodołu są uszkodzone, implantacja natychmiastowa nie jest wskazana. Wówczas konieczne jest przeprowadzenie zabiegu regeneracji kości, co wydłuża proces leczenia. Lekarz ocenia stan zębodółu po usunięciu zęba, często przy użyciu mikroskopu lub powiększenia, aby upewnić się, że warunki są optymalne.
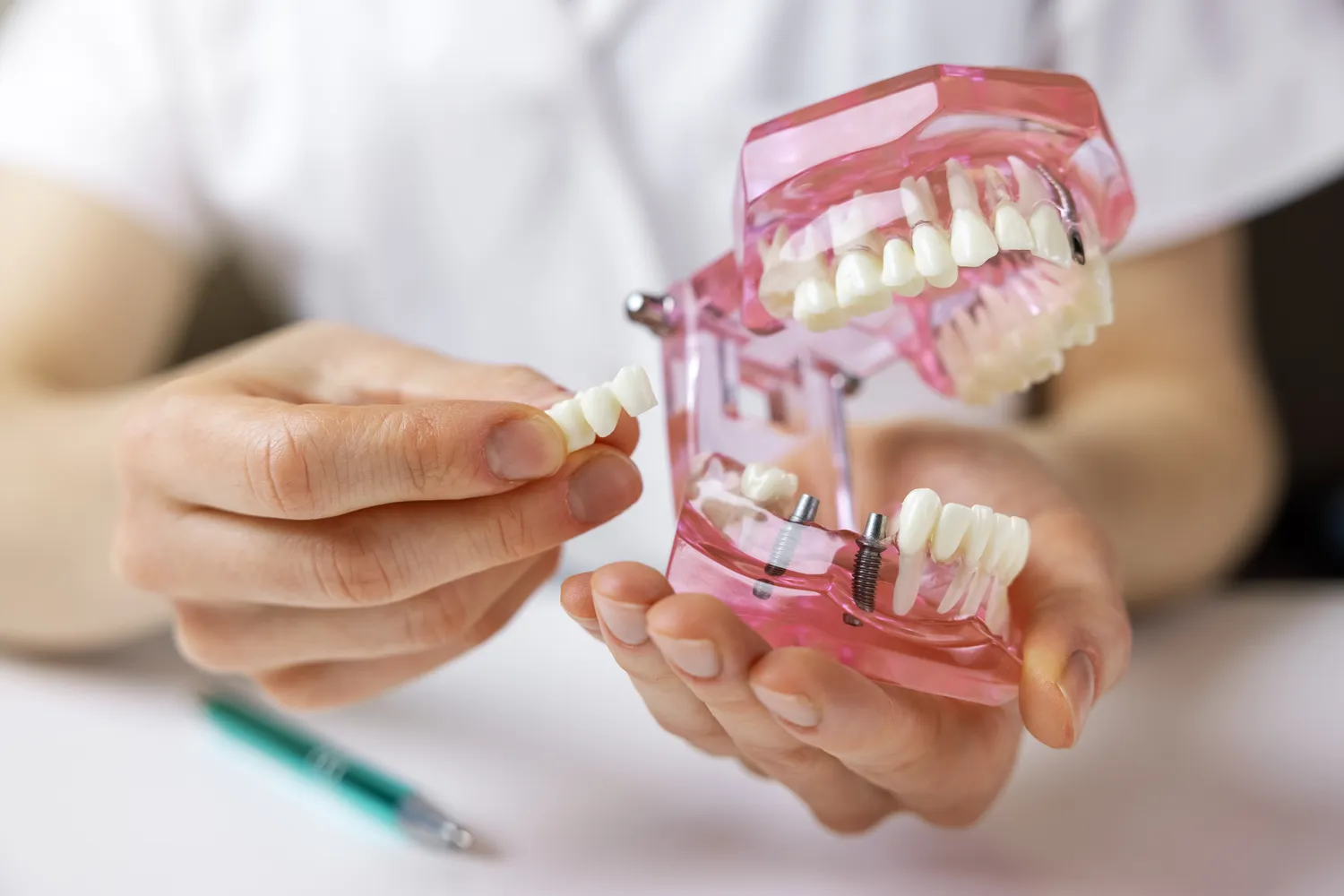
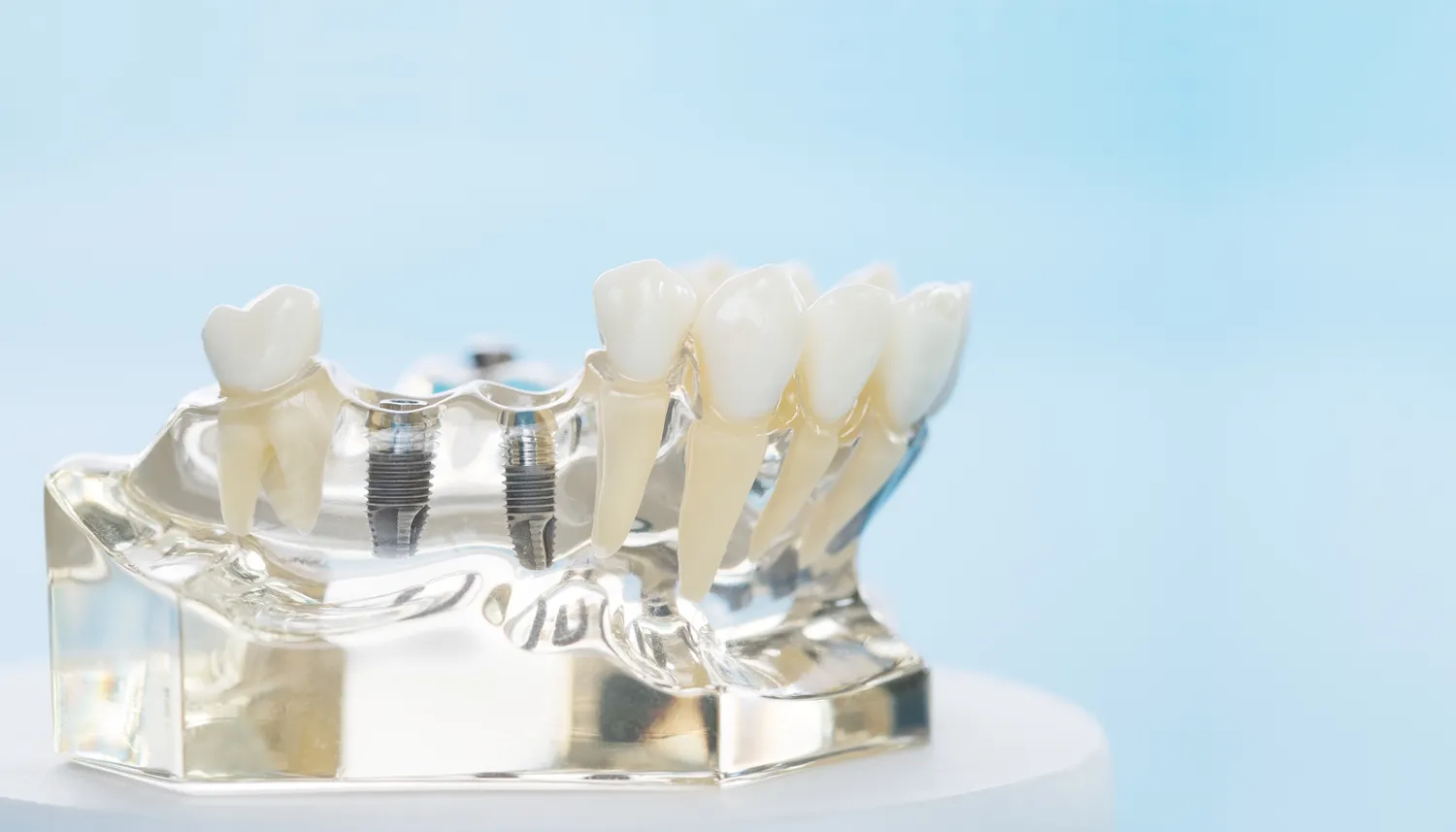
Implantacja natychmiastowa może przynieść pacjentowi wiele korzyści, takich jak skrócenie czasu oczekiwania na nowy ząb, ograniczenie liczby zabiegów chirurgicznych, a także zapobieganie zanikowi kości i tkanki miękkiej, które naturalnie zachodzą po ekstrakcji. W niektórych przypadkach, jeśli jest to możliwe, na implancie można tymczasowo osadzić uzupełnienie protetyczne, co pozwala pacjentowi zachować estetykę uśmiechu już od pierwszej wizyty. Jest to jednak procedura o wyższym stopniu trudności, wymagająca od lekarza dużego doświadczenia i precyzji.
Kiedy po wyrwaniu zęba można wstawić implant w standardowym protokole leczenia?
Standardowy protokół leczenia implantologicznego zakłada pewien okres oczekiwania po ekstrakcji zęba, zanim implant zostanie wszczepiony. Jest to podejście bardziej zachowawcze i bezpieczne, szczególnie w sytuacjach, gdy nie ma wskazań do implantacji natychmiastowej. Po usunięciu zęba, tkanka kostna potrzebuje czasu na regenerację i przebudowę. Proces ten, nazywany osteointegracją, polega na tym, że komórki kostne wrastają w powierzchnię implantu, tworząc z nim trwałe połączenie.
Zazwyczaj zaleca się odczekanie od 2 do 6 miesięcy od momentu ekstrakcji zęba do wszczepienia implantu. Ten okres pozwala na pełne zagojenie się zębodołu, odbudowę kości oraz ustabilizowanie się tkanki dziąsłowej. W tym czasie lekarz może zlecić pacjentowi wykonywanie regularnych płukanek antyseptycznych lub stosowanie innych preparatów wspomagających gojenie. Kontrolne wizyty pozwalają na monitorowanie postępów procesu regeneracji.
W przypadku, gdy ekstrakcja zęba była powikłana lub doszło do utraty tkanki kostnej, okres oczekiwania może być dłuższy. Czasami konieczne jest przeprowadzenie zabiegu sterowanej regeneracji kości (GBR), czyli procedury mającej na celu odbudowę utraconego fragmentu kości. W takich sytuacjach wszczepienie implantu może nastąpić dopiero po kilku miesiącach od zabiegu regeneracyjnego, gdy nowa kość osiągnie odpowiednią gęstość i objętość. Kluczowe jest, aby lekarz stomatolog ocenił indywidualną sytuację pacjenta i dobrał optymalny harmonogram leczenia, zapewniający maksymalne bezpieczeństwo i szanse na sukces.
Jak wygląda proces przygotowania pacjenta do wszczepienia implantu?
Przygotowanie pacjenta do wszczepienia implantu jest etapem kluczowym dla powodzenia całego leczenia. Rozpoczyna się od szczegółowej konsultacji z lekarzem stomatologiem, podczas której przeprowadzany jest wywiad medyczny, ocena stanu zdrowia jamy ustnej, a także ustalenie oczekiwań pacjenta. Lekarz dokładnie omawia procedurę implantacji, jej przebieg, możliwe ryzyko oraz alternatywne metody leczenia. Jest to również czas na zadawanie pytań i rozwianie wszelkich wątpliwości.
Kolejnym krokiem jest przeprowadzenie dokładnej diagnostyki. Obejmuje ona zazwyczaj badanie kliniczne uzębienia, ocenę stanu dziąseł i tkanki kostnej. Niezbędne jest wykonanie zdjęć rentgenowskich, takich jak pantomogram, który daje ogólny obraz stanu uzębienia i kości szczęk. W wielu przypadkach konieczna jest również tomografia komputerowa szczęk (CBCT), która pozwala na uzyskanie trójwymiarowego obrazu struktur kostnych, ocenę ich gęstości, wysokości i grubości oraz precyzyjne zaplanowanie pozycji przyszłego implantu. Jest to szczególnie ważne, gdy brakuje kości lub gdy planowana jest implantacja w okolicy ważnych struktur anatomicznych.
Przed wszczepieniem implantu niezwykle ważna jest również poprawa higieny jamy ustnej. Pacjent jest instruowany, jak prawidłowo dbać o zęby i dziąsła, a w przypadku występowania stanów zapalnych lub chorób przyzębia, konieczne jest ich wyleczenie. Czasami lekarz może zalecić zastosowanie profesjonalnych środków do higieny jamy ustnej lub wykonanie zabiegu higienizacji (skaling, piaskowanie, polerowanie). W przypadku pacjentów z chorobami ogólnymi, takimi jak cukrzyca, lekarz może zlecić dodatkowe badania laboratoryjne, aby upewnić się, że stan zdrowia pacjenta pozwala na przeprowadzenie zabiegu implantacji. Dobre przygotowanie pacjenta minimalizuje ryzyko powikłań i zwiększa szanse na sukces leczenia.
Jakie są sposoby oceny gotowości kości do przyjęcia implantu?
Ocena gotowości kości do przyjęcia implantu jest kluczowym etapem przed wszczepieniem implantów stomatologicznych. Lekarz musi upewnić się, że tkanka kostna jest wystarczająco zdrowa, gęsta i stabilna, aby zapewnić implantowi solidne podparcie i umożliwić jego prawidłową integrację. W tym celu stosuje się szereg metod diagnostycznych, które pozwalają na dokładną analizę stanu kości.
Podstawową metodą jest badanie radiologiczne. Pantomogram (RTG panoramiczne) dostarcza ogólnego obrazu kości szczęk i żuchwy, ukazując ewentualne zmiany zapalne, stan zębów sąsiednich oraz ogólną strukturę kostną. Jednak w celu precyzyjnej oceny kości w miejscu planowanej implantacji, często niezbędna jest tomografia komputerowa szczęk (CBCT). Badanie to pozwala na uzyskanie trójwymiarowego obrazu kości, co umożliwia dokładne zmierzenie jej wysokości, szerokości i gęstości w miejscu, gdzie ma zostać umieszczony implant. Dzięki CBCT można również zidentyfikować potencjalne przeszkody, takie jak nerwy, zatoki szczękowe czy inne ważne struktury anatomiczne, co jest kluczowe dla bezpiecznego zaplanowania zabiegu.
Oprócz badań obrazowych, lekarz przeprowadza również badanie kliniczne. Ocenia się stan tkanki dziąsłowej, obecność ewentualnych stanów zapalnych, a także bada się stabilność kości palpacyjnie. W niektórych przypadkach, szczególnie gdy podejrzewa się obniżoną jakość kości, lekarz może zlecić dodatkowe badania, na przykład analizę poziomu niektórych markerów biochemicznych we krwi, które mogą świadczyć o metabolizmie kostnym. Czasami wykonuje się również testy oceniające ukrwienie tkanki kostnej. Dopiero połączenie wszystkich tych danych pozwala na podjęcie świadomej decyzji o optymalnym czasie i metodzie wszczepienia implantu.
Kiedy po wyrwaniu zęba można wstawić implant, jeśli wystąpiły komplikacje?
Jeśli ekstrakcja zęba przebiegła z komplikacjami, takimi jak złamanie korzenia, perforacja zatoki szczękowej, zapalenie zębodołu czy nadmierne uszkodzenie tkanki kostnej, proces gojenia może być znacznie wydłużony. W takich sytuacjach wszczepienie implantu od razu po zabiegu jest zdecydowanie odradzane. Tkanka kostna i miękka potrzebują czasu, aby się zregenerować i wrócić do stanu umożliwiającego bezpieczne osadzenie implantu. Lekarz stomatolog musi dokładnie ocenić zakres i charakter powikłań, aby dobrać odpowiedni czas na dalsze postępowanie.
W przypadku ostrego zapalenia zębodołu, znanego również jako „suchy zębodół”, konieczne jest przede wszystkim leczenie stanu zapalnego i złagodzenie bólu. Dopiero po całkowitym ustąpieniu objawów i zagojeniu się tkanki, można myśleć o kolejnych etapach. Jeśli doszło do znacznego ubytku tkanki kostnej, na przykład w wyniku długotrwałego stanu zapalnego lub urazu, może być konieczne przeprowadzenie zabiegu regeneracji kości. Procedury takie jak sterowana regeneracja kości (GBR) z wykorzystaniem materiałów kościozastępczych lub przeszczepów kostnych pozwalają na odbudowę utraconego fragmentu kości. Po takim zabiegu należy odczekać od kilku do kilkunastu miesięcy, aż nowa kość ulegnie pełnej mineralizacji i osiągnie odpowiednią gęstość.
W sytuacjach, gdy po ekstrakcji doszło do uszkodzenia nerwu lub innych struktur anatomicznych, konieczne jest przeprowadzenie dodatkowych badań i konsultacji ze specjalistami, aby ocenić możliwość regeneracji uszkodzonych tkanek. Tylko po upewnieniu się, że warunki są bezpieczne i optymalne, można rozważać wszczepienie implantu. Czas rekonwalescencji po powikłanych ekstrakcjach jest zawsze indywidualny i wymaga ścisłej współpracy pacjenta z lekarzem stomatologiem. Regularne kontrole i stosowanie się do zaleceń lekarskich są kluczowe dla powodzenia całego procesu leczenia.
Jakie są alternatywy dla implantów stomatologicznych po wyrwaniu zęba?
Choć implanty stomatologiczne stanowią obecnie jedno z najlepszych rozwiązań w przypadku utraty zęba, istnieją również inne metody jego odbudowy. Wybór najlepszej alternatywy zależy od wielu czynników, takich jak liczba brakujących zębów, stan pozostałego uzębienia, kondycja kości oraz preferencje pacjenta. Ważne jest, aby omówić wszystkie dostępne opcje z lekarzem stomatologiem, który pomoże podjąć świadomą decyzję.
Jedną z tradycyjnych metod jest zastosowanie mostu protetycznego. Most składa się z kilku połączonych ze sobą koron protetycznych, z których jedna lub dwie służą jako filary, opierając się na sąsiednich, zdrowych zębach. Zanim jednak możliwe jest osadzenie mostu, zęby filarowe muszą zostać oszlifowane, czyli zmniejszone ich objętość, aby można było na nich umieścić korony. Ta metoda jest skuteczna, jeśli brakuje jednego lub kilku zębów, a zęby sąsiednie są zdrowe i mocne. Most protetyczny nie zapobiega jednak zanikowi kości w miejscu brakującego zęba.
Inną możliwością są protezy ruchome. Mogą być to protezy częściowe, mocowane do pozostałych zębów za pomocą klamer lub precyzyjnych zaczepów, lub protezy całkowite, które opierają się na dziąsłach i podniebieniu. Protezy ruchome są zazwyczaj tańszym rozwiązaniem niż implanty czy mosty, jednak mogą być mniej komfortowe w użytkowaniu, gorzej stabilne i nie zapobiegają zanikowi kości. Wymagają również specjalnej higieny i regularnych wizyt kontrolnych u stomatologa. Każde z tych rozwiązań ma swoje wady i zalety, a ostateczny wybór powinien być poprzedzony dokładną analizą indywidualnej sytuacji pacjenta i konsultacją ze specjalistą.