Kurzajki, znane również jako brodawki, to powszechne zmiany skórne o łagodnym charakterze, które mogą pojawić się na różnych częściach ciała. Ich obecność często bywa źródłem dyskomfortu, zarówno fizycznego, jak i estetycznego. Zrozumienie, co wywołuje kurzajki, jest kluczowe do zapobiegania ich powstawaniu oraz skutecznego leczenia. Głównym winowajcą odpowiedzialnym za rozwój tych nieproszonych gości jest wirus brodawczaka ludzkiego, powszechnie określany skrótem HPV (Human Papillomavirus). Warto podkreślić, że istnieje wiele typów wirusa HPV, a różne jego odmiany prowadzą do powstawania specyficznych rodzajów brodawek w różnych lokalizacjach.
Wirus HPV jest niezwykle powszechny i może przetrwać w środowisku przez długi czas, zwłaszcza w wilgotnych i ciepłych miejscach. Zakażenie następuje zazwyczaj przez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez pośredni kontakt z przedmiotami, które miały styczność z wirusem. Drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią idealne wrota dla wirusa, ułatwiając mu wniknięcie w głębsze warstwy skóry. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych zmian skórnych, może być bardzo zróżnicowany – od kilku tygodni do nawet kilku miesięcy. Dlatego też, czasem trudno jest jednoznacznie wskazać źródło zakażenia.
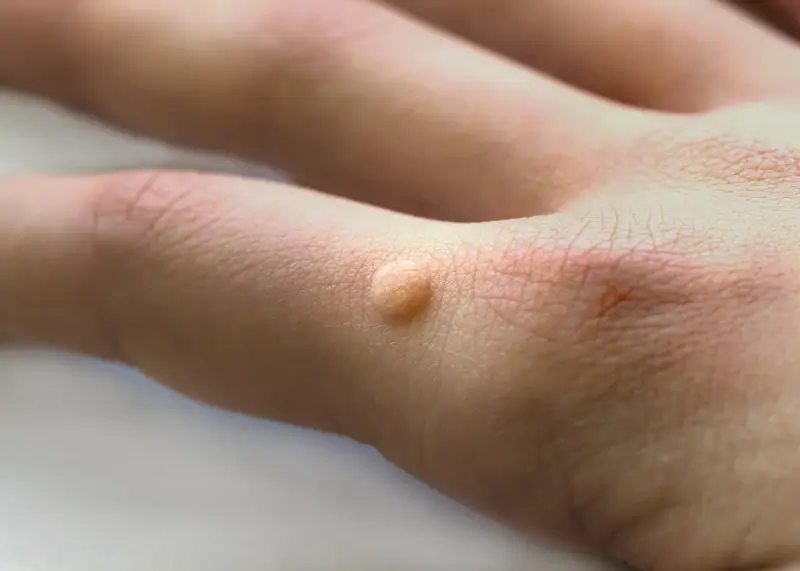
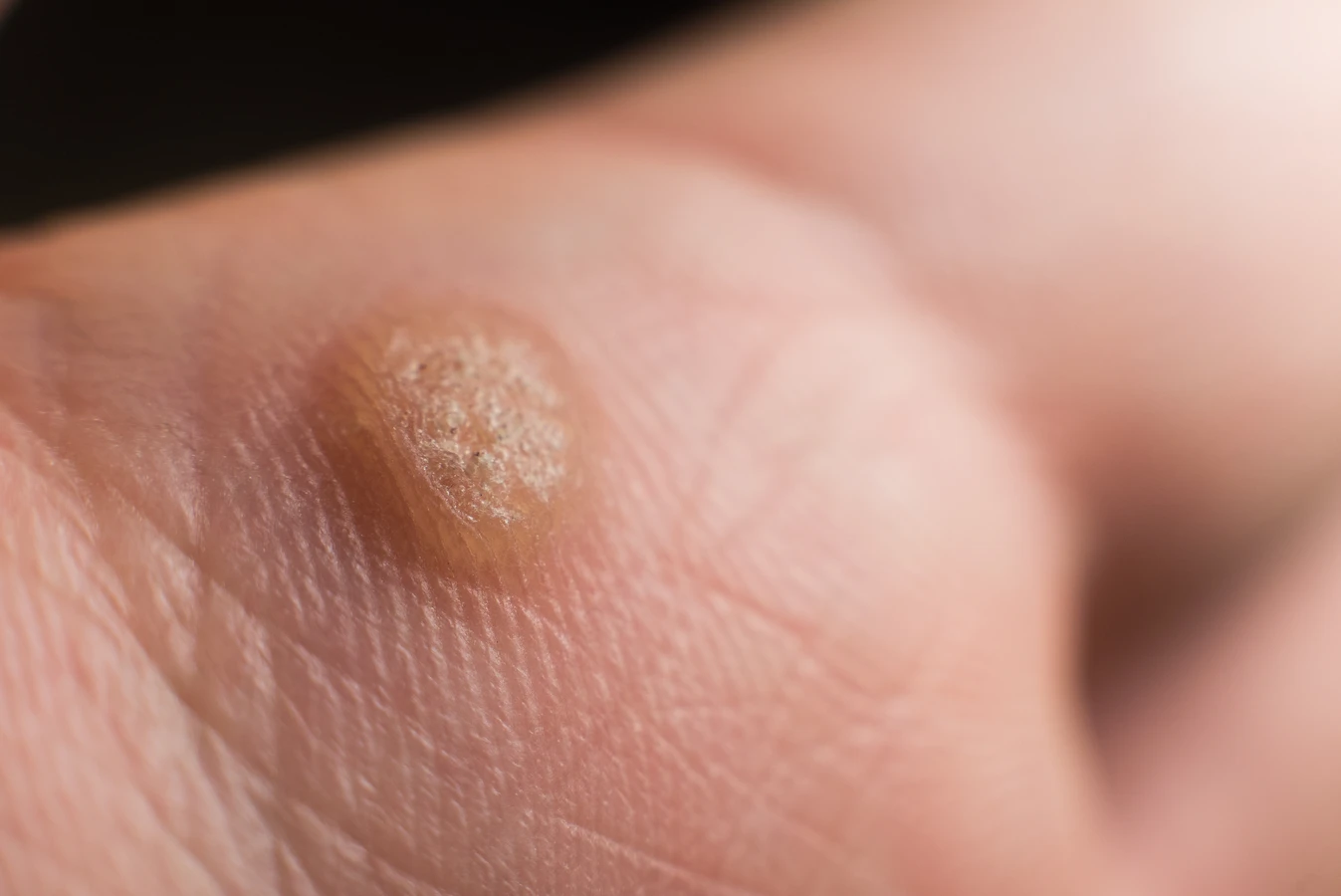
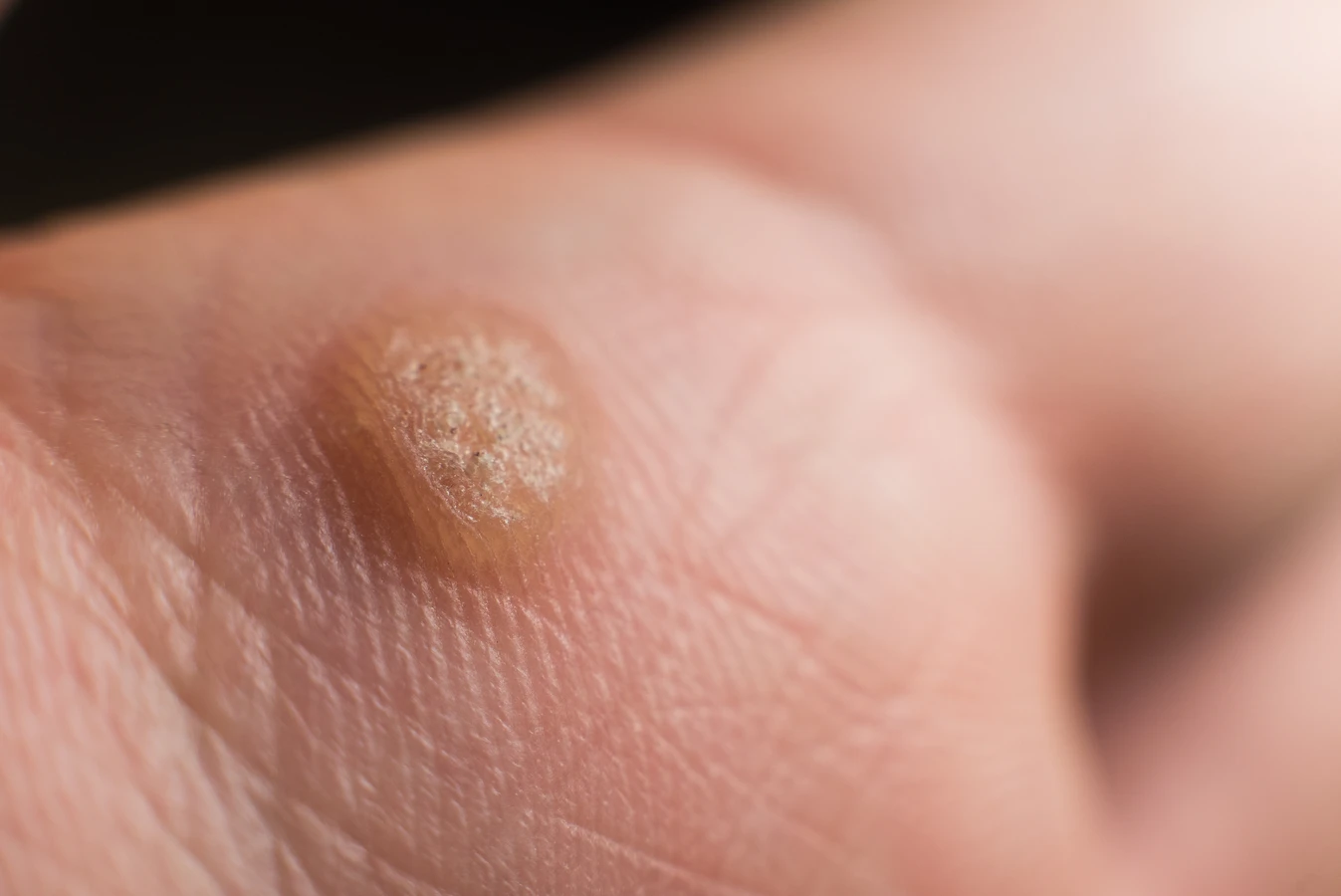
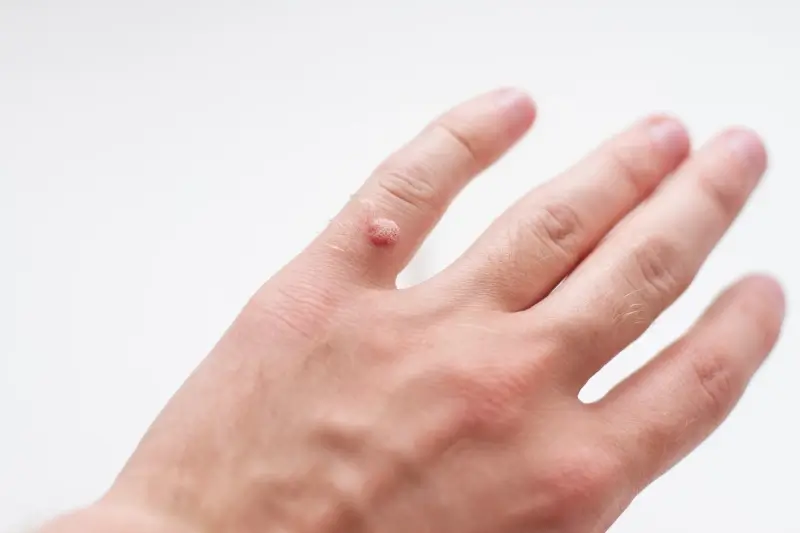
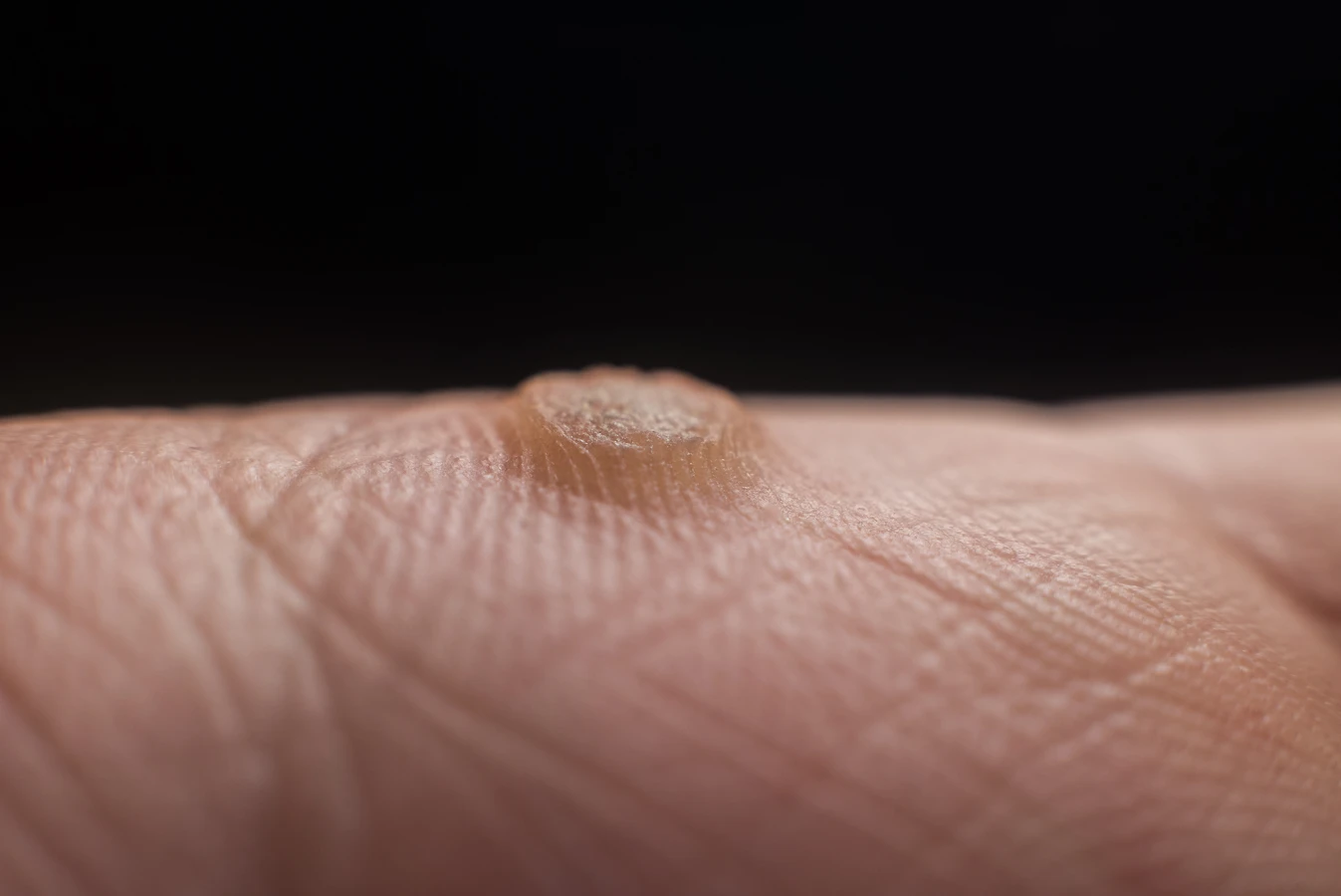
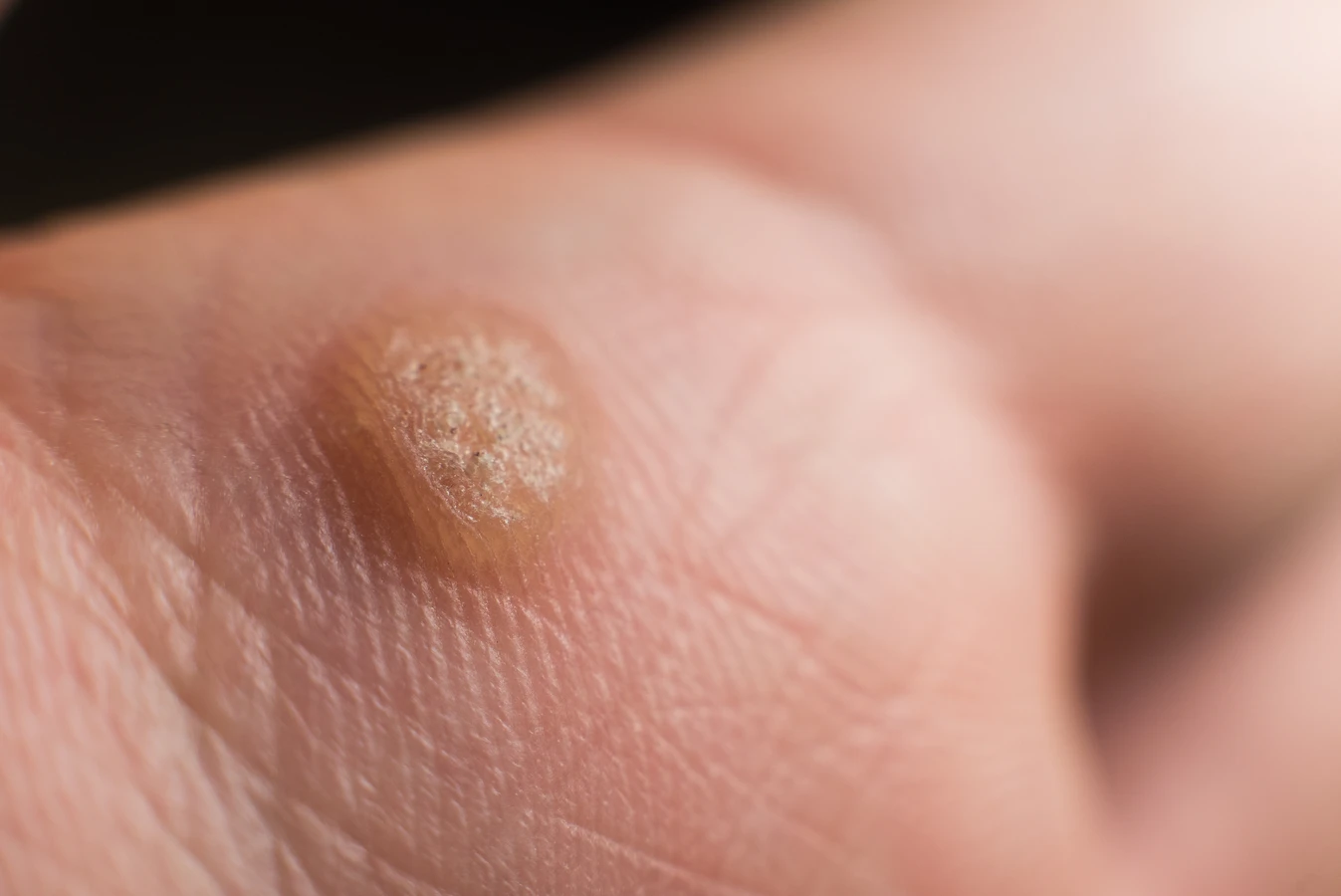
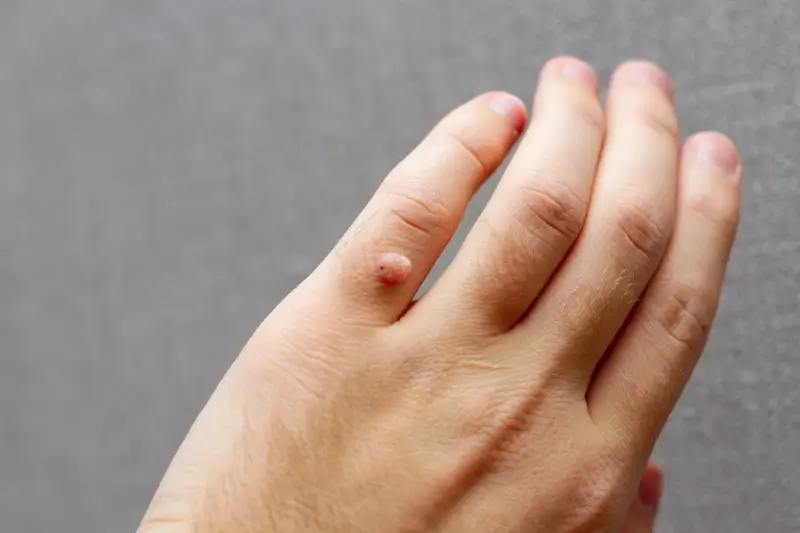
Rozpoznanie kurzajki opiera się głównie na jej charakterystycznym wyglądzie. Brodawki mają zazwyczaj szorstką, nierówną powierzchnię, która może przypominać kalafior. Ich kolor może wahać się od cielistego, poprzez różowy, aż po ciemnobrązowy, w zależności od lokalizacji i grubości skóry. Mogą mieć różną wielkość, od drobnych punktów po większe skupiska. Warto zwrócić uwagę na obecność drobnych czarnych kropek na powierzchni brodawki – są to zatkane naczynia krwionośne, które są charakterystycznym objawem kurzajki. Lokalizacja również bywa pomocna w diagnostyce. Brodawki najczęściej pojawiają się na dłoniach (zwłaszcza na grzbietach palców i pod paznokciami), stopach (tzw. brodawki podeszwowe, które mogą być bolesne podczas chodzenia) oraz na twarzy i narządach płciowych (te ostatnie wymagają szczególnej uwagi i konsultacji lekarskiej).
Główne przyczyny powstawania kurzajek u ludzi
Centralnym elementem etiologii kurzajek jest wspomniany wcześniej wirus brodawczaka ludzkiego (HPV). Jest to grupa ponad 150 różnych typów wirusów, z których około 100 jest odpowiedzialnych za zmiany skórne. Niektóre typy HPV mają tropizm do skóry dłoni i stóp, prowadząc do powstania kurzajek powszechnych, podczas gdy inne preferują błony śluzowe, powodując brodawki płciowe. Zakażenie wirusem HPV jest bardzo powszechne w populacji; szacuje się, że większość osób aktywnych seksualnie zostanie zakażona przynajmniej jednym typem HPV w ciągu swojego życia. Jednakże nie każda infekcja wirusem HPV prowadzi do rozwoju widocznych brodawek. Odporność organizmu odgrywa kluczową rolę w tym procesie.
Układ odpornościowy zdrowej osoby jest w stanie skutecznie zwalczyć wirusa HPV, uniemożliwiając mu namnażanie się i wywoływanie zmian skórnych. W sytuacjach, gdy odporność jest osłabiona, wirus ma większe szanse na rozwój. Do czynników obniżających odporność, które mogą sprzyjać powstawaniu kurzajek, należą między innymi: przewlekły stres, niedobory żywieniowe, choroby przewlekłe (np. cukrzyca, HIV/AIDS), przyjmowanie leków immunosupresyjnych (np. po przeszczepach narządów) oraz okresy rekonwalescencji po chorobach. Dzieci i młodzież, których układ odpornościowy wciąż się rozwija, są również bardziej podatne na infekcje wirusem HPV i rozwój kurzajek.
Środowisko odgrywa znaczącą rolę w transmisji wirusa HPV. Miejsca publiczne o wysokiej wilgotności i temperaturze, takie jak baseny, sauny, szatnie, siłownie czy przebieralnie, stanowią idealne warunki do przetrwania i rozprzestrzeniania się wirusa. Chodzenie boso w takich miejscach znacząco zwiększa ryzyko zakażenia. Nawet drobne uszkodzenia skóry, takie jak zadrapania, skaleczenia czy otarcia, mogą ułatwić wirusowi wniknięcie do organizmu. U osób z problemami skórnymi, takimi jak egzema czy łuszczyca, bariera ochronna skóry jest naruszona, co czyni je bardziej podatnymi na infekcje HPV.
Oto kilka kluczowych czynników sprzyjających powstawaniu kurzajek:
- Bezpośredni kontakt ze skórą osoby zakażonej wirusem HPV.
- Kontakt z przedmiotami lub powierzchniami zanieczyszczonymi wirusem (np. ręczniki, podłogi w miejscach publicznych).
- Osłabiony układ odpornościowy organizmu.
- Obecność drobnych urazów skóry, otarć czy skaleczeń.
- Wilgotne i ciepłe środowisko, sprzyjające przetrwaniu wirusa.
- Używanie tych samych narzędzi do pielęgnacji skóry przez wiele osób (np. pilniki do paznokci).
- Narażenie na wirusa w miejscach publicznych, takich jak baseny, sauny, siłownie.
Rodzaje kurzajek i ich odmienny charakter wywoływany przez HPV
Wirus brodawczaka ludzkiego (HPV) jest odpowiedzialny za powstawanie różnorodnych zmian skórnych, które różnią się wyglądem, lokalizacją i czasem nawet sposobem leczenia. Zrozumienie tych różnic jest istotne dla prawidłowej diagnostyki i terapii. Najczęściej spotykane są kurzajki zwykłe, znane również jako brodawki pospolite. Pojawiają się one najczęściej na dłoniach i palcach, choć mogą występować również na łokciach i kolanach. Charakteryzują się szorstką, guzkowatą powierzchnią i często mają ciemne punkciki na środku, będące wynikiem zatkanych naczyń krwionośnych. Mogą być pojedyncze lub występować w skupiskach.
Brodawki podeszwowe to kolejny częsty rodzaj kurzajek, które lokalizują się na podeszwach stóp. Ich nazwa pochodzi od łacińskiego słowa „solea”, oznaczającego podeszwę. Ze względu na nacisk wywierany podczas chodzenia, brodawki podeszwowe często wrastają do wewnątrz, stając się bolesne i utrudniając poruszanie się. Mogą być trudniejsze do odróżnienia od odcisków, jednak charakterystyczna obecność czarnych kropek i nierówna powierzchnia zazwyczaj pozwalają na ich identyfikację. Często pojawiają się w miejscach narażonych na ucisk, takich jak pięty czy przodostopie.
Kurzajki płaskie, nazywane również brodawkami płaskimi, mają odmienny wygląd. Są one mniejsze, płaskie i często lekko wyniesione ponad powierzchnię skóry, o gładkiej powierzchni. Zazwyczaj występują w większych skupiskach, a ich kolor jest zbliżony do koloru skóry, co czyni je mniej widocznymi. Najczęściej pojawiają się na twarzy, szyi, grzbietach dłoni i przedramionach. W przeciwieństwie do brodawek zwykłych, które często pojawiają się w miejscach mechanicznych urazów, kurzajki płaskie mogą być przenoszone przez autoinokulację, czyli poprzez drapanie i przenoszenie wirusa na inne partie skóry.
Istnieją również inne, rzadsze rodzaje brodawek wywoływanych przez HPV, takie jak brodawki nitkowate (cienkie, wydłużone narośla najczęściej na twarzy i szyi) oraz brodawki okołopaznokciowe (pojawiające się wokół paznokci dłoni i stóp, mogą być bolesne i trudne do leczenia). Brodawki narządów płciowych, czyli kłykciny kończyste, są wywoływane przez specyficzne typy HPV i wymagają odrębnego podejścia diagnostycznego i terapeutycznego, często w gabinecie lekarza specjalisty.
Podsumowując, różnorodność kurzajek wynika z faktu, iż wirus HPV ma zdolność infekowania różnych typów komórek skóry i błon śluzowych, a także z indywidualnej odpowiedzi immunologicznej organizmu. Oto przegląd głównych typów:
- Brodawki pospolite (kurzajki zwykłe) – szorstkie, guzkowate, najczęściej na dłoniach i palcach.
- Brodawki podeszwowe – na stopach, często bolesne, wrastające do środka.
- Brodawki płaskie – gładkie, płaskie, występujące w skupiskach, często na twarzy i dłoniach.
- Brodawki nitkowate – cienkie, wydłużone narośla, zazwyczaj na twarzy.
- Brodawki okołopaznokciowe – wokół paznokci, mogą być bolesne.
- Kłykciny kończyste – brodawki narządów płciowych, wywoływane przez specyficzne typy HPV.
Jak można uniknąć zakażenia wirusem wywołującym kurzajki
Zapobieganie zakażeniu wirusem brodawczaka ludzkiego (HPV), który jest główną przyczyną kurzajek, opiera się przede wszystkim na ograniczeniu kontaktu z wirusem i wzmocnieniu naturalnej bariery ochronnej skóry. Kluczowe jest unikanie bezpośredniego kontaktu fizycznego z osobami posiadającymi aktywne zmiany skórne w postaci brodawek. Dotyczy to zarówno bliskich kontaktów, jak i sytuacji, gdy mamy do czynienia z higieną osobistą. Dzielenie się ręcznikami, ubraniami, obuwiem czy przyborami do pielęgnacji osobistej, takimi jak pilniki czy cążki do paznokci, może stanowić drogę transmisji wirusa.
Szczególną ostrożność należy zachować w miejscach publicznych, gdzie ryzyko kontaktu z wirusem jest podwyższone. Mowa tu przede wszystkim o wilgotnych i ciepłych środowiskach, takich jak baseny, sauny, łaźnie tureckie, siłownie, a także przebieralnie i prysznice. W takich miejscach zaleca się unikanie chodzenia boso. Noszenie obuwia ochronnego, na przykład klapków, stanowi skuteczną barierę chroniącą stopy przed bezpośrednim kontaktem z zainfekowanymi powierzchniami. Po skorzystaniu z takich miejsc, warto dokładnie umyć stopy i zadbać o ich wysuszenie, ponieważ wilgotna skóra jest bardziej podatna na infekcje.
Utrzymanie skóry w dobrej kondycji jest kolejnym ważnym aspektem profilaktyki. Zdrowa, nieuszkodzona skóra stanowi naturalną barierę ochronną przed wirusami i bakteriami. Należy unikać skaleczeń, otarć i pęknięć naskórka. W przypadku drobnych urazów, należy je szybko oczyścić i zabezpieczyć plastrem. Ważne jest również odpowiednie nawilżanie skóry, zwłaszcza w okresach suchych, aby zapobiec jej pękaniu. Osoby cierpiące na choroby skóry, takie jak egzema czy łuszczyca, powinny szczególnie dbać o stan swojej skóry i stosować się do zaleceń lekarza, aby wzmocnić jej barierę ochronną.
Wzmocnienie ogólnej odporności organizmu jest nieocenione w walce z wszelkimi infekcjami, w tym z wirusem HPV. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie przewlekłego stresu to fundamenty silnego układu odpornościowego. Osoby o obniżonej odporności, np. z powodu chorób przewlekłych czy przyjmowania leków immunosupresyjnych, są bardziej narażone na rozwój kurzajek i powinny szczególną uwagę poświęcić profilaktyce oraz konsultacjom lekarskim.
Warto również wspomnieć o szczepieniach przeciwko HPV. Choć szczepienia te są przede wszystkim skierowane na ochronę przed typami wirusa odpowiedzialnymi za raka szyjki macicy i inne nowotwory, mogą one również zmniejszyć ryzyko zachorowania na niektóre typy brodawek narządów płciowych. Szczepienie jest najskuteczniejsze, gdy zostanie podane przed rozpoczęciem aktywności seksualnej.
Praktyczne wskazówki dotyczące unikania kurzajek:
- Unikaj bezpośredniego kontaktu z osobami z widocznymi kurzajkami.
- Nie dziel się ręcznikami, obuwiem ani przyborami do pielęgnacji osobistej.
- W miejscach publicznych (baseny, sauny, szatnie) zawsze noś klapki lub inne obuwie ochronne.
- Po skorzystaniu z miejsc publicznych dokładnie umyj i osusz skórę, zwłaszcza stopy.
- Dbaj o dobrą kondycję skóry, nawilżaj ją i chroń przed urazami.
- Wzmacniaj ogólną odporność organizmu poprzez zdrową dietę, aktywność fizyczną i odpowiednią ilość snu.
- W przypadku drobnych skaleczeń lub otarć, szybko je oczyść i zabezpiecz.
- Rozważ szczepienie przeciwko HPV, szczególnie w młodym wieku.
Jakie są najskuteczniejsze metody leczenia kurzajek
Leczenie kurzajek może być procesem długotrwałym i wymaga cierpliwości, ponieważ wirus HPV często jest oporny na terapie. Wybór metody leczenia zależy od rodzaju, lokalizacji, wielkości oraz liczby brodawek, a także od indywidualnej odpowiedzi pacjenta. Ważne jest, aby nie próbować samodzielnie usuwać kurzajek ostrymi narzędziami, ponieważ może to prowadzić do rozprzestrzenienia infekcji, powstania blizn lub wtórnych zakażeń bakteryjnych.
Jedną z najczęściej stosowanych metod leczenia jest krioterapia, czyli zamrażanie brodawek. Zabieg ten polega na aplikacji ciekłego azotu bezpośrednio na kurzajkę, co powoduje zniszczenie zainfekowanych komórek. Po zabiegu może powstać pęcherz, a po jego zagojeniu brodawka powinna odpaść. Krioterapia zazwyczaj wymaga kilku sesji w odstępach kilku tygodni. Jest to metoda skuteczna, ale może być bolesna i prowadzić do przebarwień lub blizn, zwłaszcza na delikatnej skórze.
Inną popularną metodą leczenia są preparaty dostępne bez recepty, zawierające kwas salicylowy lub kwas mlekowy. Substancje te działają keratolitycznie, zmiękczając i usuwając kolejne warstwy brodawki. Preparaty te zazwyczaj występują w postaci płynów, żeli lub plastrów. Przed nałożeniem preparatu zazwyczaj zaleca się zmiękczenie skóry w ciepłej wodzie, a następnie ostrożne usunięcie martwego naskórka za pomocą pumeksu lub pilnika. Leczenie tymi środkami jest długotrwałe i wymaga regularnego stosowania przez kilka tygodni lub nawet miesięcy.
W przypadku trudnych do leczenia lub rozległych zmian, lekarz może zastosować metody farmakologiczne na receptę. Należą do nich preparaty zawierające silniejsze kwasy, takie jak kwas trójchlorooctowy (TCA), lub leki immunomodulujące, które stymulują układ odpornościowy do walki z wirusem HPV. W niektórych przypadkach stosuje się również leczenie miejscowe preparatami zawierającymi imikwimod lub 5-fluorouracyl. Te metody wymagają ścisłego nadzoru lekarskiego.
Chirurgiczne usunięcie brodawki jest zarezerwowane dla przypadków opornych na inne metody leczenia lub gdy kurzajka jest bardzo duża lub bolesna. Metody chirurgiczne obejmują wycięcie brodawki skalpelem lub łyżeczkowanie. Po zabiegu zazwyczaj zakłada się szwy i stosuje opatrunek. Leczenie chirurgiczne może pozostawić blizny, ale jest zazwyczaj skuteczne w usunięciu zmiany.
Wsparcie układu odpornościowego, o czym była mowa wcześniej, jest również kluczowe w procesie leczenia. Gdy organizm jest silny, łatwiej mu zwalczyć infekcję wirusową. Dlatego też, oprócz miejscowych terapii, warto zadbać o ogólną kondycję zdrowotną.
Metody leczenia kurzajek:
- Krioterapia (zamrażanie ciekłym azotem).
- Preparaty z kwasem salicylowym lub mlekowym (dostępne bez recepty).
- Preparaty na receptę (silniejsze kwasy, leki immunomodulujące).
- Chirurgiczne usunięcie (wycięcie, łyżeczkowanie).
- Laserowe usuwanie brodawek.
- Czasami stosuje się również metody wykorzystujące światło lasera, które niszczy naczynia krwionośne odżywiające brodawkę.