Kurzajki, powszechnie znane również jako brodawki, to zmiany skórne wywoływane przez wirus brodawczaka ludzkiego (HPV). Zakażenie wirusem HPV prowadzi do nadmiernego namnażania się komórek naskórka, co manifestuje się jako nieestetyczne narośla na skórze. Te niepozorne zmiany mogą pojawić się w różnych miejscach ciała, najczęściej na dłoniach, stopach, łokciach i kolanach, ale mogą również lokalizować się na twarzy czy narządach płciowych, gdzie przybierają inną formę i wymagają szczególnej uwagi medycznej. Zrozumienie, od czego są kurzajki, jest kluczowe dla skutecznego zapobiegania ich powstawaniu i właściwego leczenia. Wirus HPV jest bardzo rozpowszechniony i istnieje ponad sto jego typów, z których niektóre są bardziej patogenne niż inne. Typy wirusa odpowiedzialne za kurzajki skórne zazwyczaj nie są związane z nowotworami, jednakże niektóre typy HPV mogą prowadzić do rozwoju raka szyjki macicy, odbytu czy gardła. Dlatego tak ważne jest, aby w przypadku wątpliwości dotyczących zmian skórnych skonsultować się z lekarzem.
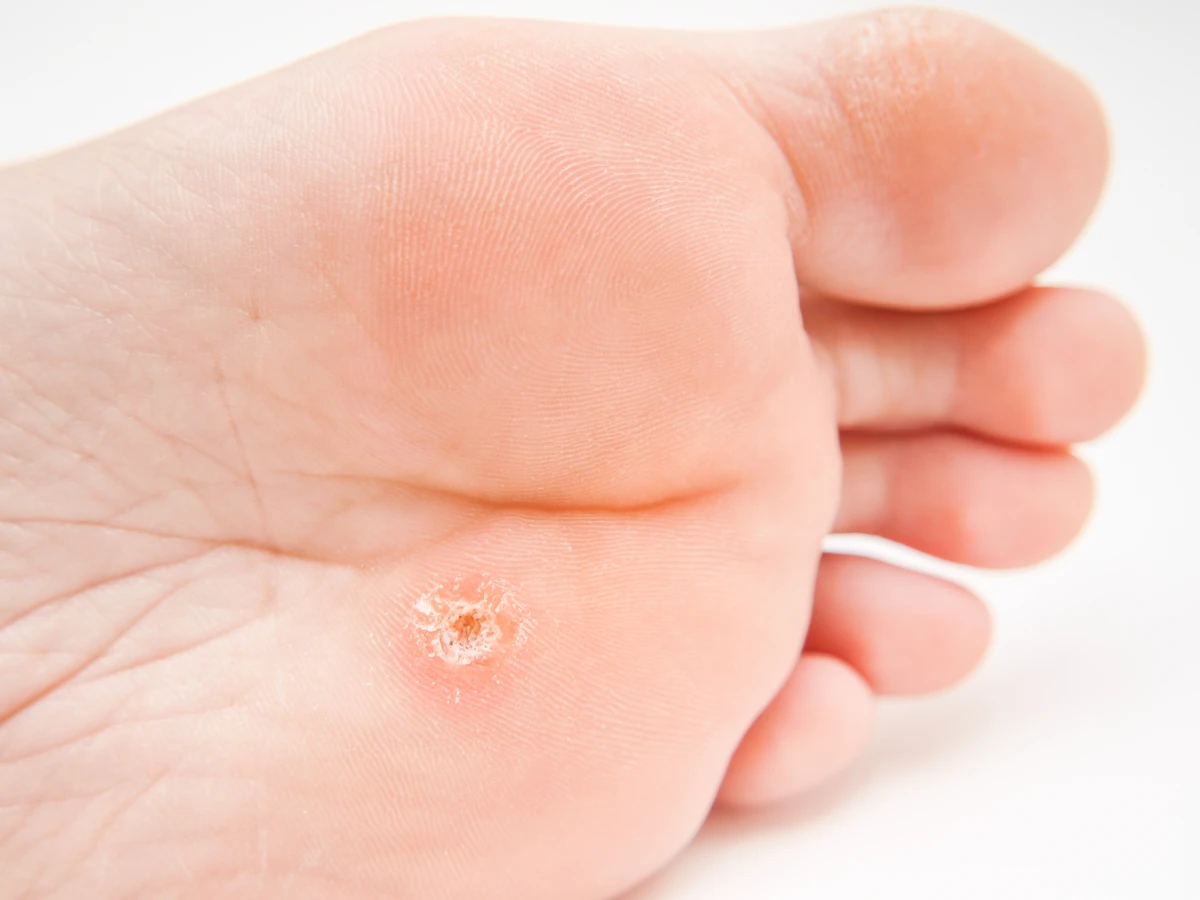
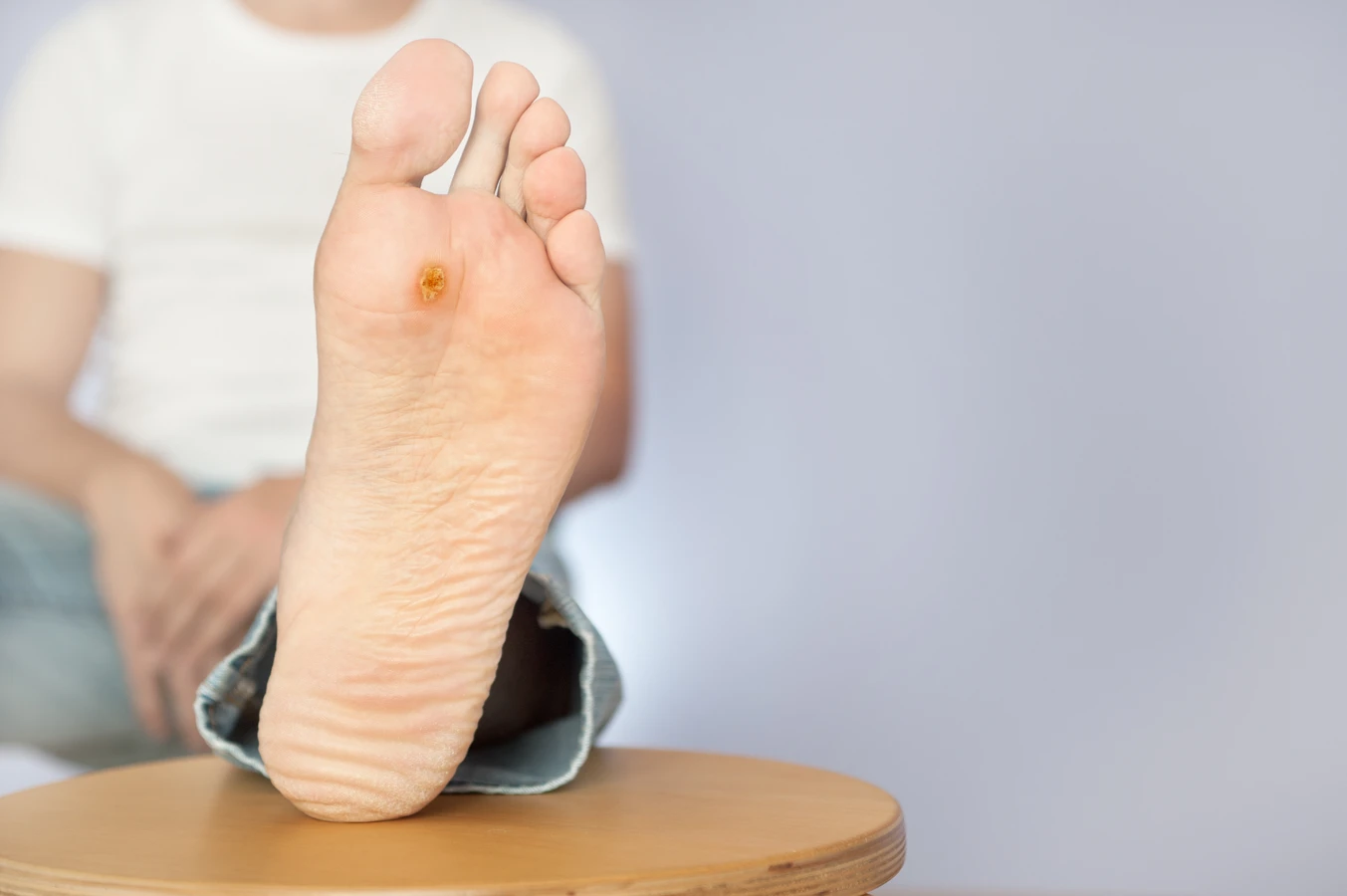
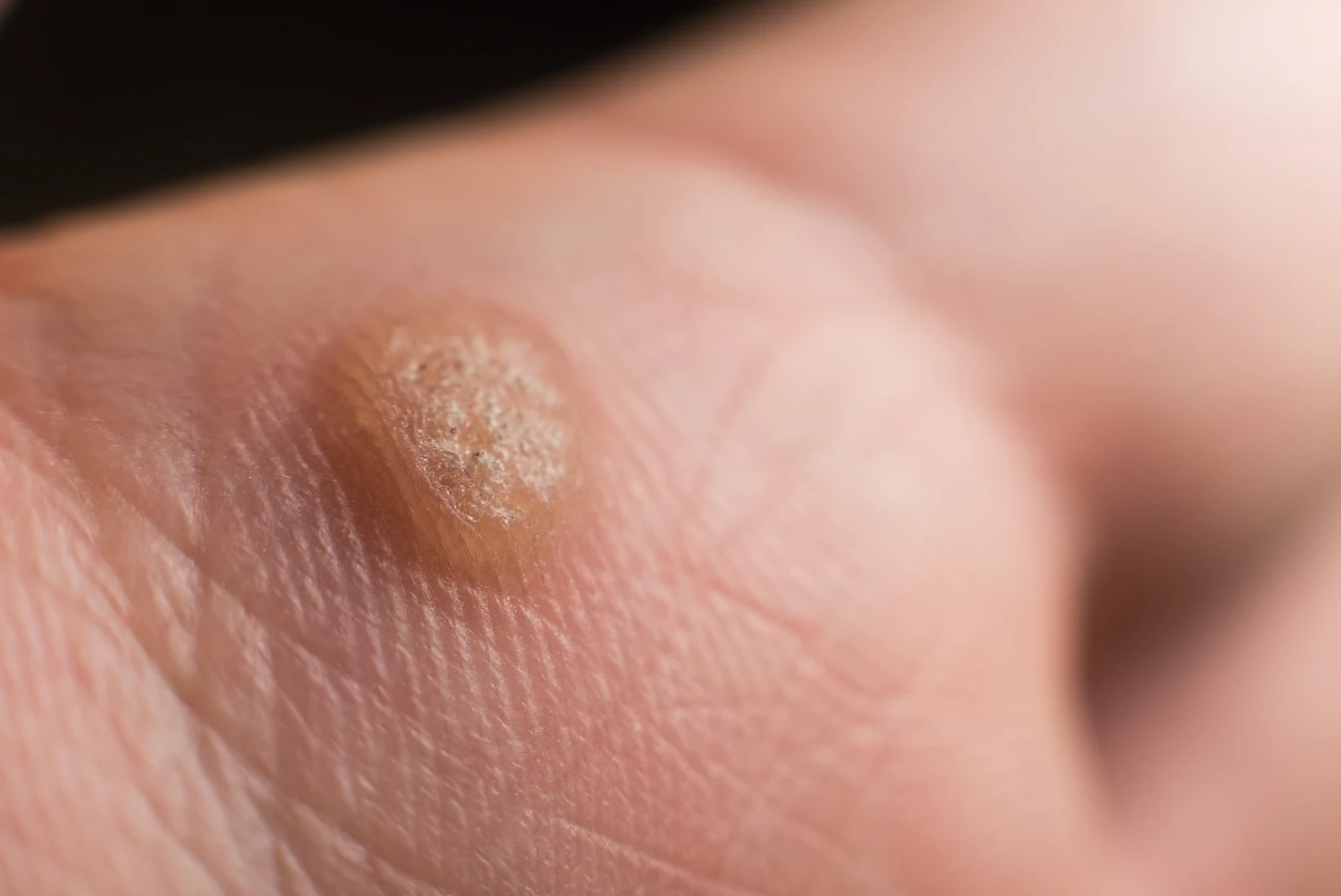
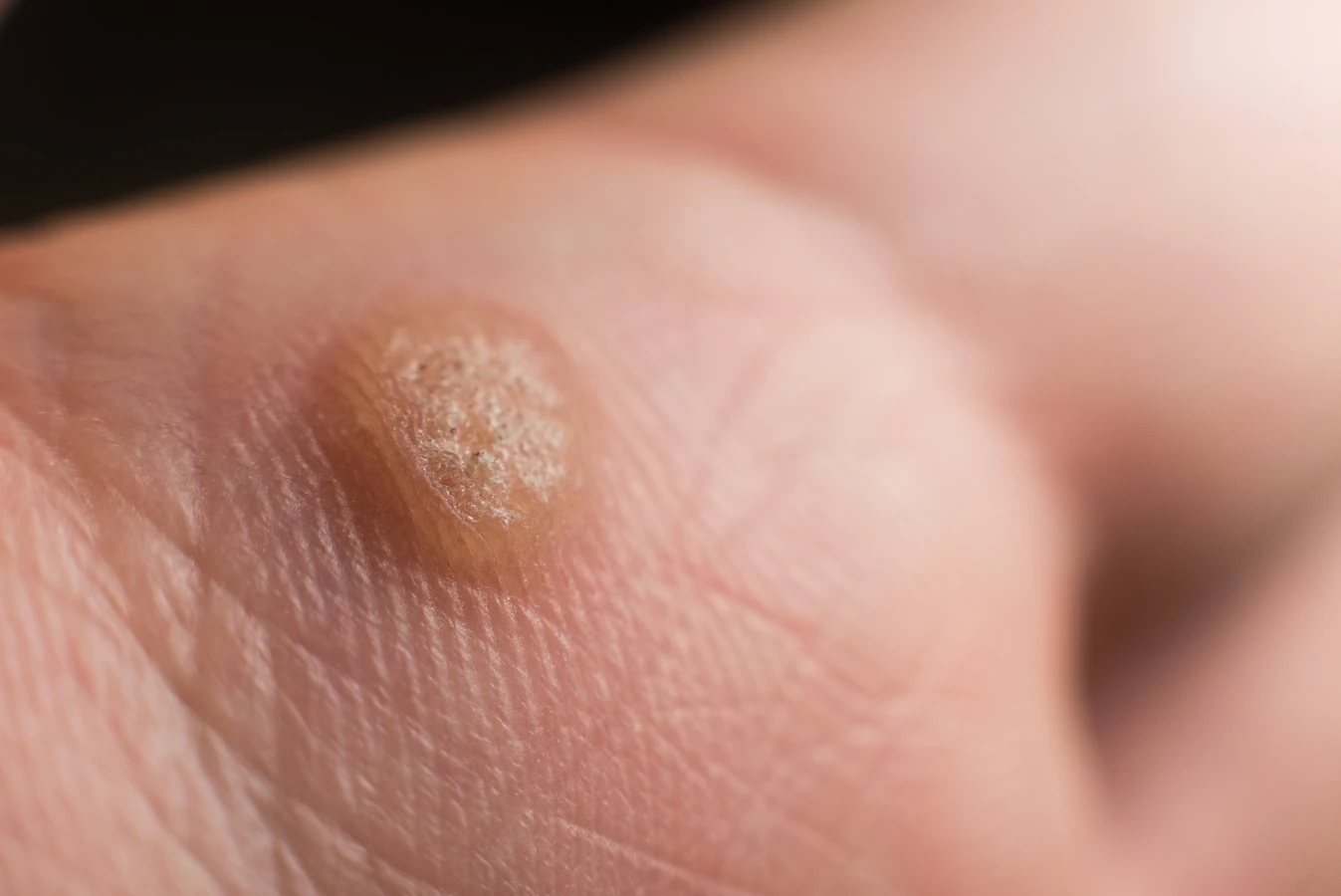
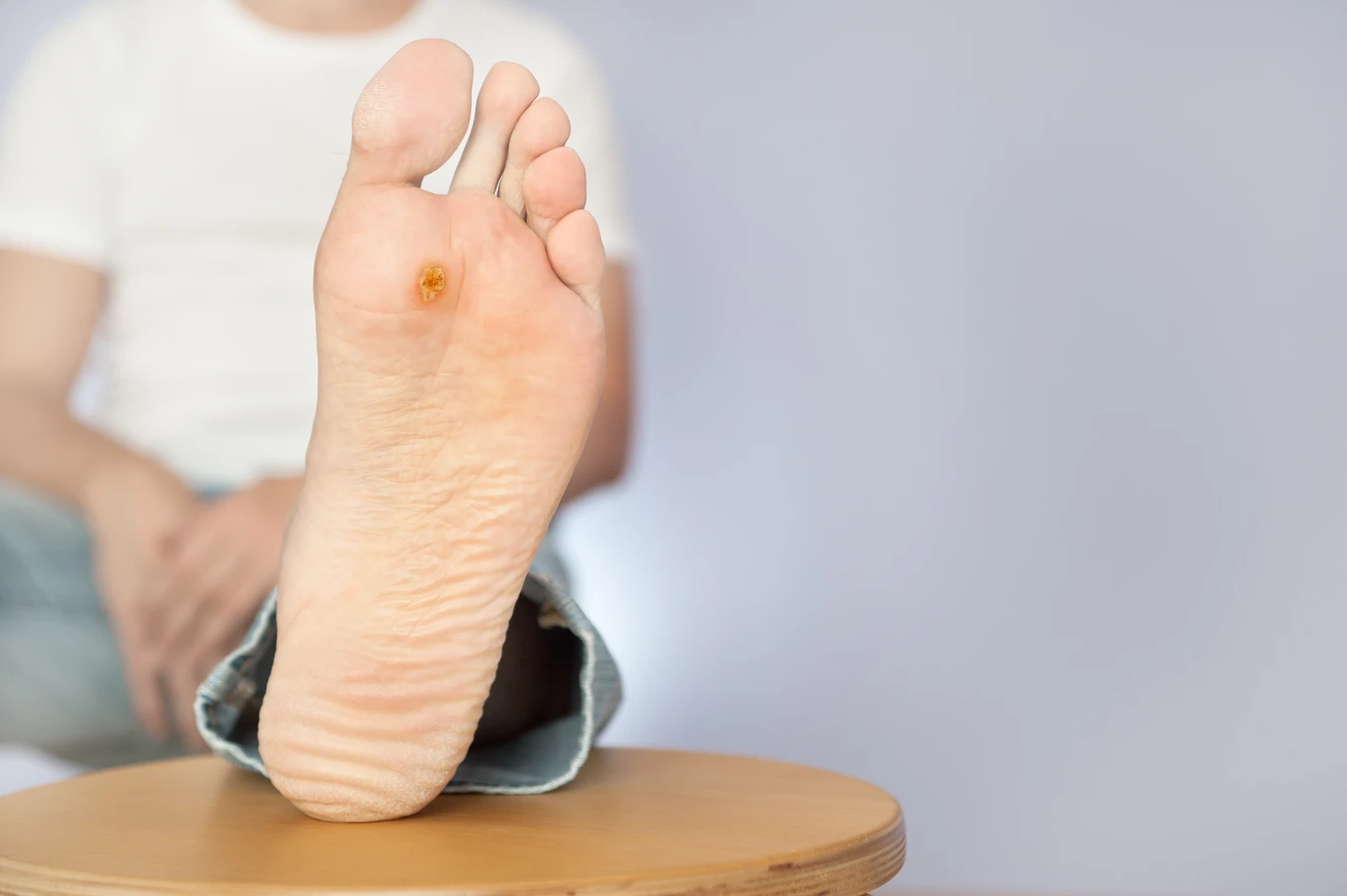
Charakterystyczną cechą kurzajek jest ich wygląd. Mogą być pojedyncze lub tworzyć grupy. Najczęściej są szorstkie w dotyku, o nierównej powierzchni, choć zdarzają się również gładkie odmiany. Ich kolor waha się od cielistego, przez różowy, aż po ciemnobrązowy, w zależności od lokalizacji i grubości naskórka. Czasami na powierzchni kurzajki można dostrzec małe, czarne punkciki, które są zatkane naczynia krwionośne. Wielkość kurzajek jest zmienna – od drobnych, ledwo widocznych zmian, po większe narośla. Lokalizacja kurzajek na stopach, zwane brodawkami podeszwowymi, może sprawiać szczególny dyskomfort podczas chodzenia, ponieważ ucisk podczas stania i poruszania się może powodować ból. Brodawki na dłoniach i palcach mogą być łatwo przenoszone przez dotyk, stąd ich częste pojawianie się w tej okolicy.
Główna przyczyna powstawania kurzajek wirusowego pochodzenia
Główną i jedyną bezpośrednią przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, czyli HPV. Wirus ten jest bardzo powszechny i przenosi się głównie przez bezpośredni kontakt skóra do skóry. Można się nim zarazić w miejscach publicznych, gdzie występuje zwiększone ryzyko kontaktu z zainfekowaną powierzchnią, takich jak baseny, sauny, siłownie, szatnie czy publiczne toalety. Nawet niewielkie uszkodzenie naskórka, takie jak zadrapanie, skaleczenie czy otarcie, stanowi bramę dla wirusa, ułatwiając mu wniknięcie do organizmu. Po wniknięciu do komórek skóry wirus HPV powoduje ich niekontrolowany rozrost, co prowadzi do powstania widocznej brodawki. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy.
Warto podkreślić, że nie każdy kontakt z wirusem HPV kończy się rozwojem kurzajek. Wiele osób jest nosicielami wirusa, ale ich układ odpornościowy skutecznie radzi sobie z infekcją, nie dopuszczając do powstania widocznych zmian. Czynniki, które mogą zwiększać podatność na rozwój kurzajek, obejmują osłabienie odporności organizmu. Może być ono spowodowane różnymi przyczynami, takimi jak przewlekły stres, niedobory żywieniowe, inne choroby (np. cukrzyca, HIV), przyjmowanie niektórych leków (np. immunosupresyjnych) czy wiek. Dzieci i osoby starsze, których układ odpornościowy jest naturalnie słabszy, są bardziej narażone na rozwój kurzajek. Należy również pamiętać, że nawracające uszkodzenia skóry, na przykład w wyniku noszenia niewygodnego obuwia powodującego otarcia na stopach, mogą sprzyjać zakażeniu i rozwojowi brodawek podeszwowych.
Czynniki sprzyjające rozwojowi kurzajek na dłoniach i stopach
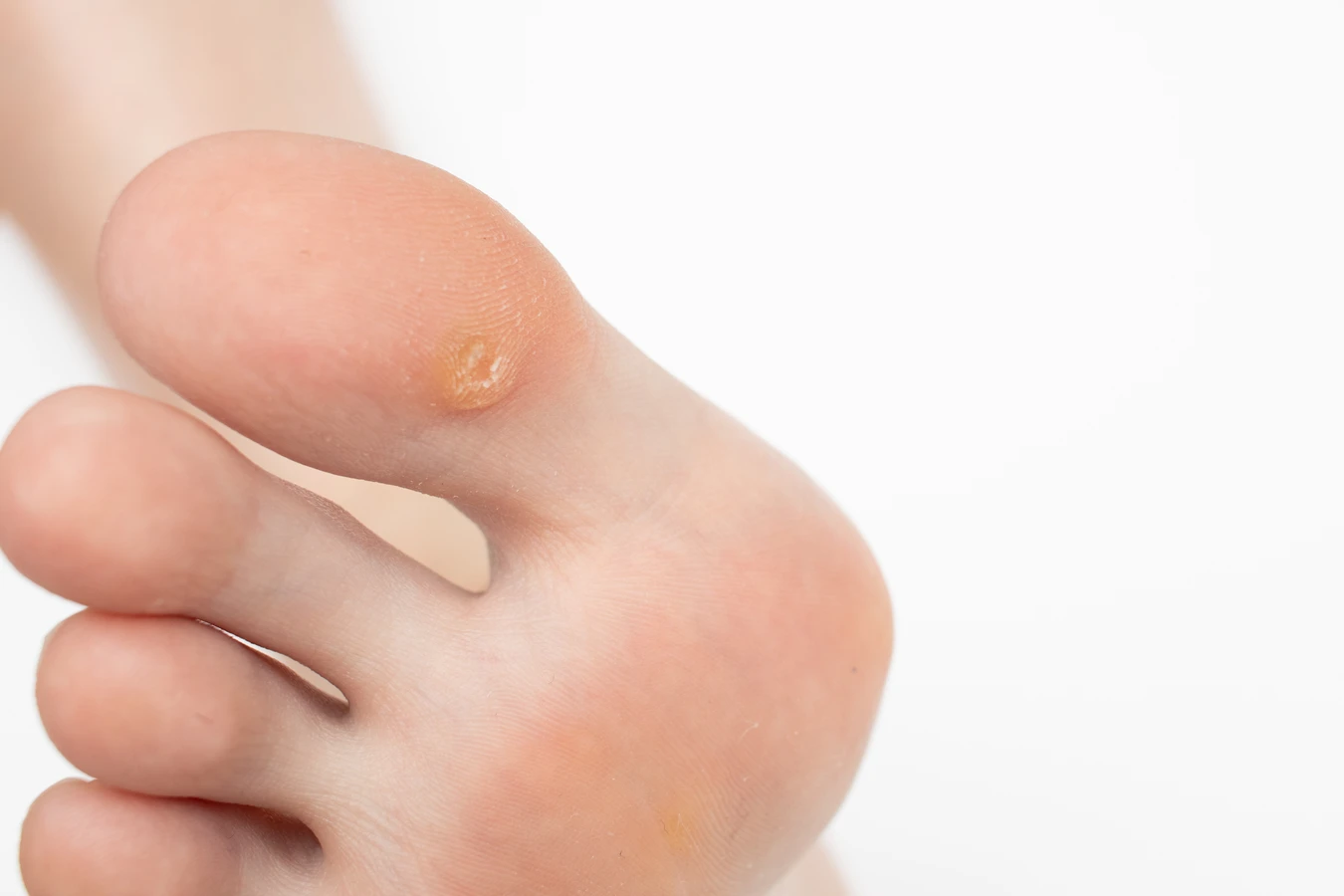
Kolejnym istotnym czynnikiem jest osłabienie lokalnej lub ogólnej odporności organizmu. Drobne skaleczenia, otarcia, pęknięcia naskórka na dłoniach i stopach, które często pojawiają się w wyniku codziennej aktywności, stanowią otwartą drogę dla wirusa. Wszelkie stany zapalne skóry, egzemy czy łuszczyca mogą dodatkowo naruszać barierę ochronną skóry, czyniąc ją bardziej podatną na infekcję. Osoby, które często obgryzają paznokcie lub skubią skórki wokół nich, nieświadomie przenoszą wirusa z innych części ciała na palce, co sprzyja powstawaniu kurzajek okołopaznokciowych. Podobnie, chodzenie boso w miejscach publicznych, zwłaszcza w pomieszczeniach o podwyższonej wilgotności, znacząco zwiększa ryzyko zakażenia brodawkami podeszwowymi.
Warto również zwrócić uwagę na kwestię przenoszenia wirusa w obrębie własnego ciała. Jeśli dana osoba ma już kurzajki, może nieświadomie przenosić wirusa na inne części skóry poprzez dotyk, drapanie lub używanie wspólnych ręczników czy narzędzi do pielęgnacji stóp. Dzieci, ze względu na często osłabiony układ odpornościowy i skłonność do dotykania różnych powierzchni, są szczególnie narażone na rozwój i rozprzestrzenianie się kurzajek. Podsumowując, kluczowe dla profilaktyki jest utrzymanie skóry w dobrej kondycji, dbanie o higienę i unikanie miejsc, gdzie ryzyko zakażenia jest wysokie, szczególnie jeśli posiada się tendencję do infekcji wirusowych.
Rodzaje kurzajek i ich specyficzne lokalizacje na ciele
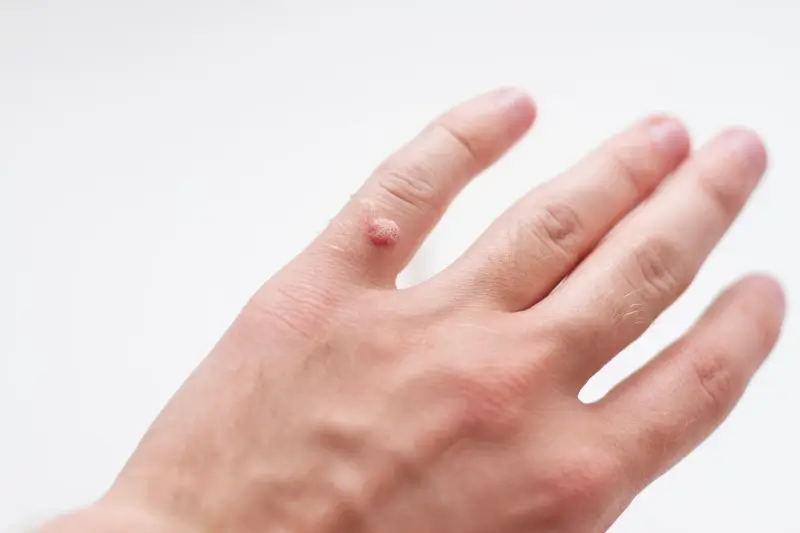
Kurzajki, choć wywoływane przez tego samego wirusa HPV, mogą przybierać różne formy i lokalizować się w specyficznych miejscach na ciele, co często wpływa na sposób ich leczenia. Najbardziej powszechne są brodawki zwykłe, które zazwyczaj pojawiają się na palcach, dłoniach i grzbietach rąk. Charakteryzują się szorstką, nierówną powierzchnią i mogą być pojedyncze lub tworzyć grupy.
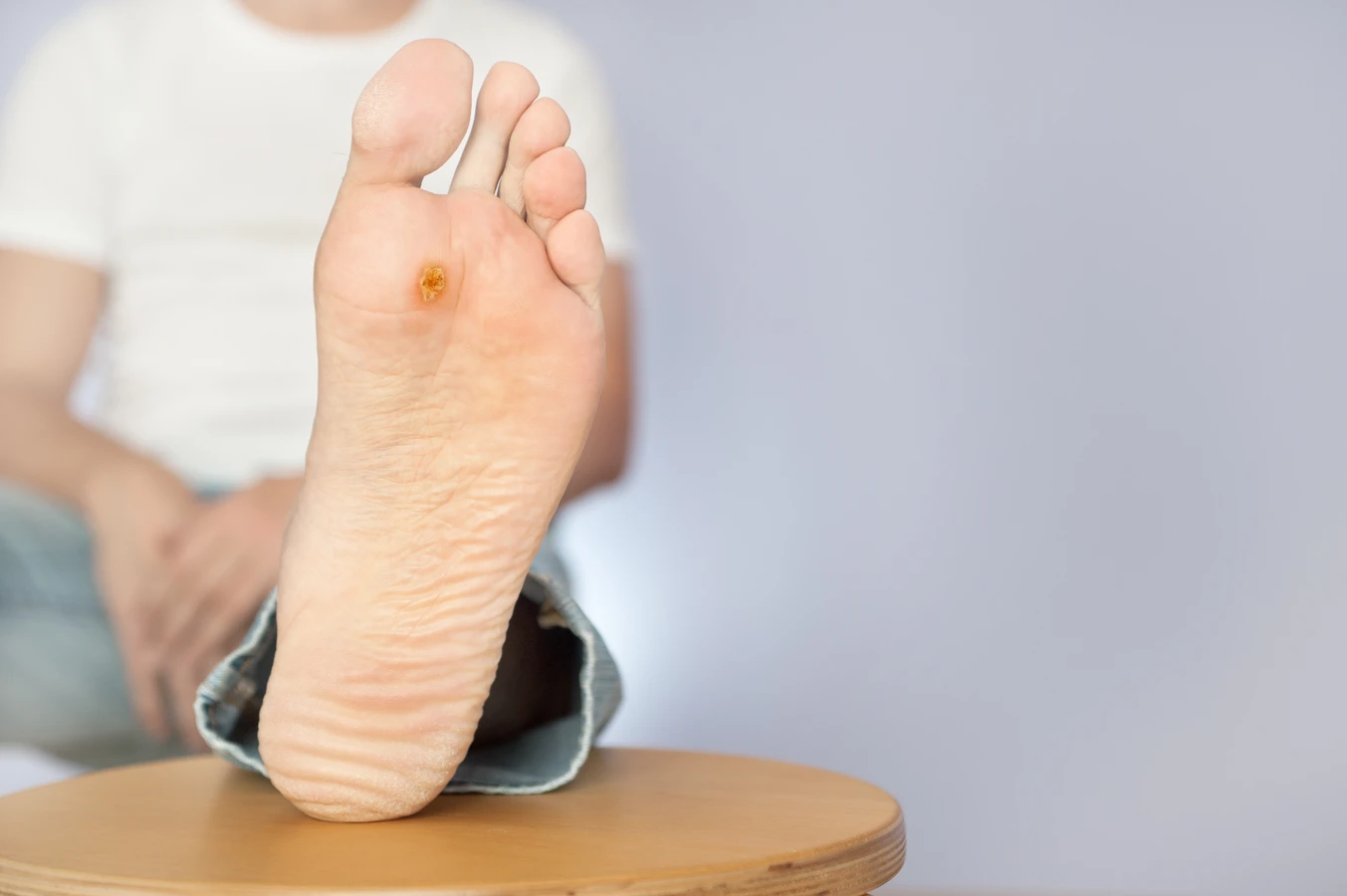
Brodawki podeszwowe to kolejny typ kurzajek, które lokalizują się na podeszwach stóp. Często są płaskie, wciśnięte w skórę z powodu nacisku podczas chodzenia, a ich powierzchnia bywa szorstka. Charakterystycznym objawem brodawek podeszwowych są ciemne punkciki widoczne na powierzchni, będące wynikiem zatkanych naczyń krwionośnych. Ze względu na umiejscowienie, mogą być bolesne i utrudniać chodzenie.
Brodawki płaskie, często występujące u dzieci i młodzieży, mają gładką, lekko wypukłą powierzchnię i zazwyczaj pojawiają się na twarzy, szyi, grzbietach dłoni i przedramionach. Mogą mieć kolor cielisty, różowy lub lekko brązowy. Zwykle pojawiają się w większej liczbie i mogą się rozprzestrzeniać przez drapanie.
Brodawki nitkowate są cienkimi, wydłużonymi naroślami, które najczęściej pojawiają się na twarzy, zwłaszcza wokół ust i nosa, a także na szyi. Ich wygląd jest charakterystyczny i łatwo je odróżnić od innych typów brodawek.
Wreszcie, brodawki narządów płciowych, czyli kłykciny kończyste, są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Pojawiają się w okolicach intymnych i mogą być różnej wielkości i kształtu, często przypominając kalafior. Ze względu na potencjalne powikłania i związek z niektórymi typami wirusa HPV, które mogą zwiększać ryzyko nowotworów, ich leczenie powinno odbywać się pod ścisłą kontrolą lekarza.
Jak dochodzi do zarażenia kurzajkami i ich transmisji
Zrozumienie mechanizmu transmisji wirusa HPV jest kluczowe w kontekście zapobiegania powstawaniu kurzajek. Zarażenie następuje głównie poprzez bezpośredni kontakt z zainfekowaną skórą lub błonami śluzowymi. Wirus HPV jest bardzo powszechny i może przetrwać na powierzchniach, z którymi miały kontakt osoby zakażone. Miejsca takie jak baseny, sauny, siłownie, szatnie, a nawet wspólne ręczniki czy narzędzia do manicure i pedicure, mogą stanowić potencjalne źródło infekcji.
Kluczowym momentem dla zarażenia jest uszkodzenie naskórka. Nawet mikroskopijne skaleczenia, otarcia, pęknięcia skóry, czy przesuszenie naskórka, tworzą drogę dla wirusa do wniknięcia w głębsze warstwy skóry. Po dostaniu się do komórek naskórka, wirus HPV namnaża się, prowadząc do charakterystycznych zmian, czyli kurzajek. Czas od zakażenia do pojawienia się kurzajki może być różny, od kilku tygodni do kilku miesięcy, co utrudnia zidentyfikowanie źródła infekcji.
Samozakażenie, czyli przenoszenie wirusa z jednego miejsca na ciele na inne, jest również częstym zjawiskiem. Osoby, które mają kurzajki na jednej części ciała, mogą nieświadomie przenosić wirusa na inne obszary poprzez dotyk, drapanie lub używanie tych samych ręczników. Dzieci, które często obgryzają paznokcie lub drapią zmiany skórne, są szczególnie narażone na samozakażenie. W przypadku brodawek płaskich, które często pojawiają się na twarzy, mechanizm ich rozprzestrzeniania może polegać na drapaniu zainfekowanej skóry i przenoszeniu wirusa na nowe miejsca.
Transmisja wirusa HPV może również nastąpić poprzez kontakt z przedmiotami codziennego użytku, jeśli były one dotykane przez osobę zakażoną i na ich powierzchni znajdował się materiał biologiczny (np. drobinki skóry). Dlatego tak ważne jest dbanie o higienę osobistą, unikanie dzielenia się ręcznikami czy przyborami do pielęgnacji, a także stosowanie obuwia ochronnego w miejscach publicznych o podwyższonym ryzyku zakażenia. Pamiętajmy, że obecność wirusa HPV w organizmie nie zawsze oznacza pojawienie się kurzajek – silny układ odpornościowy jest w stanie skutecznie walczyć z infekcją.
Sposoby leczenia kurzajek i kiedy należy zgłosić się do lekarza
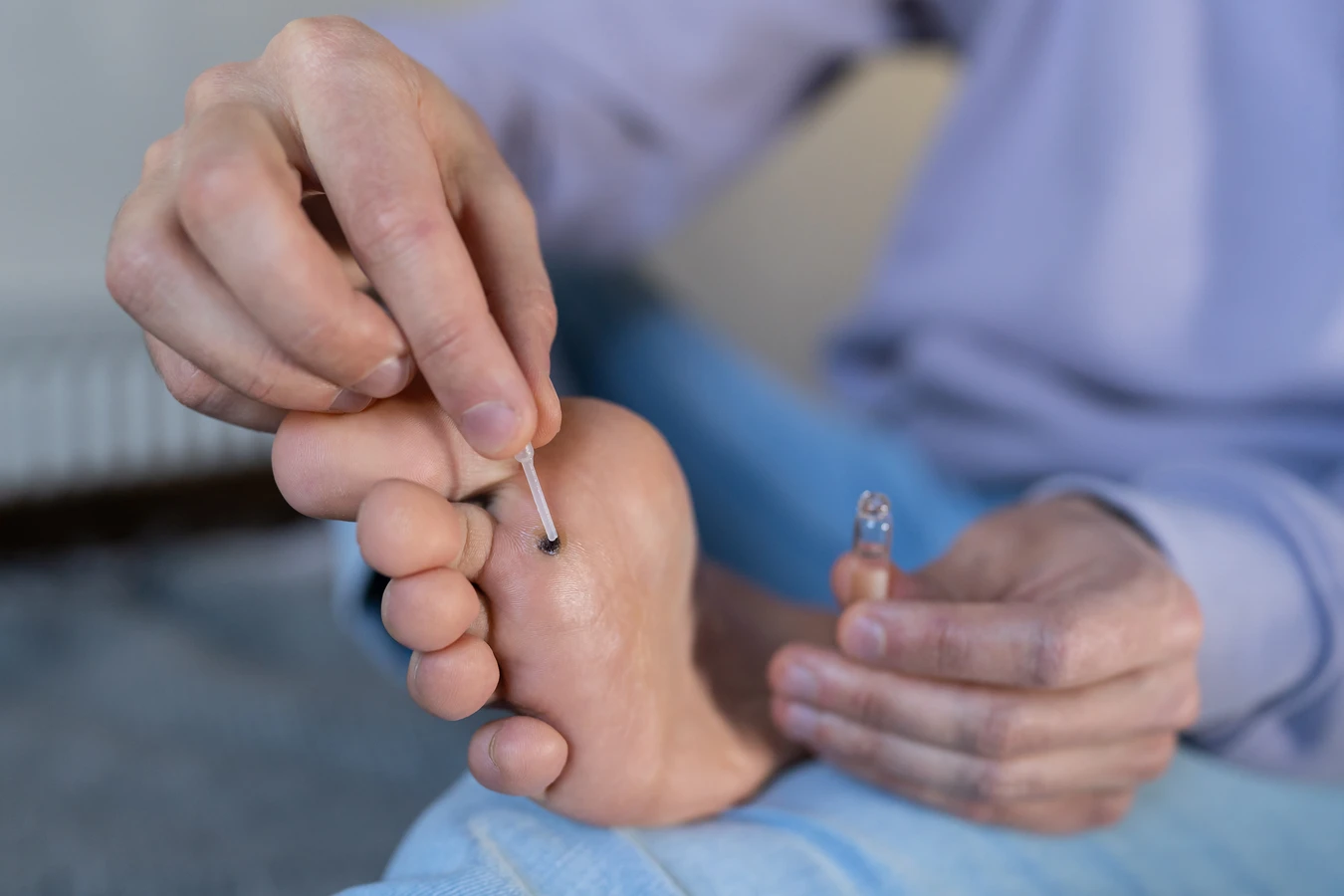
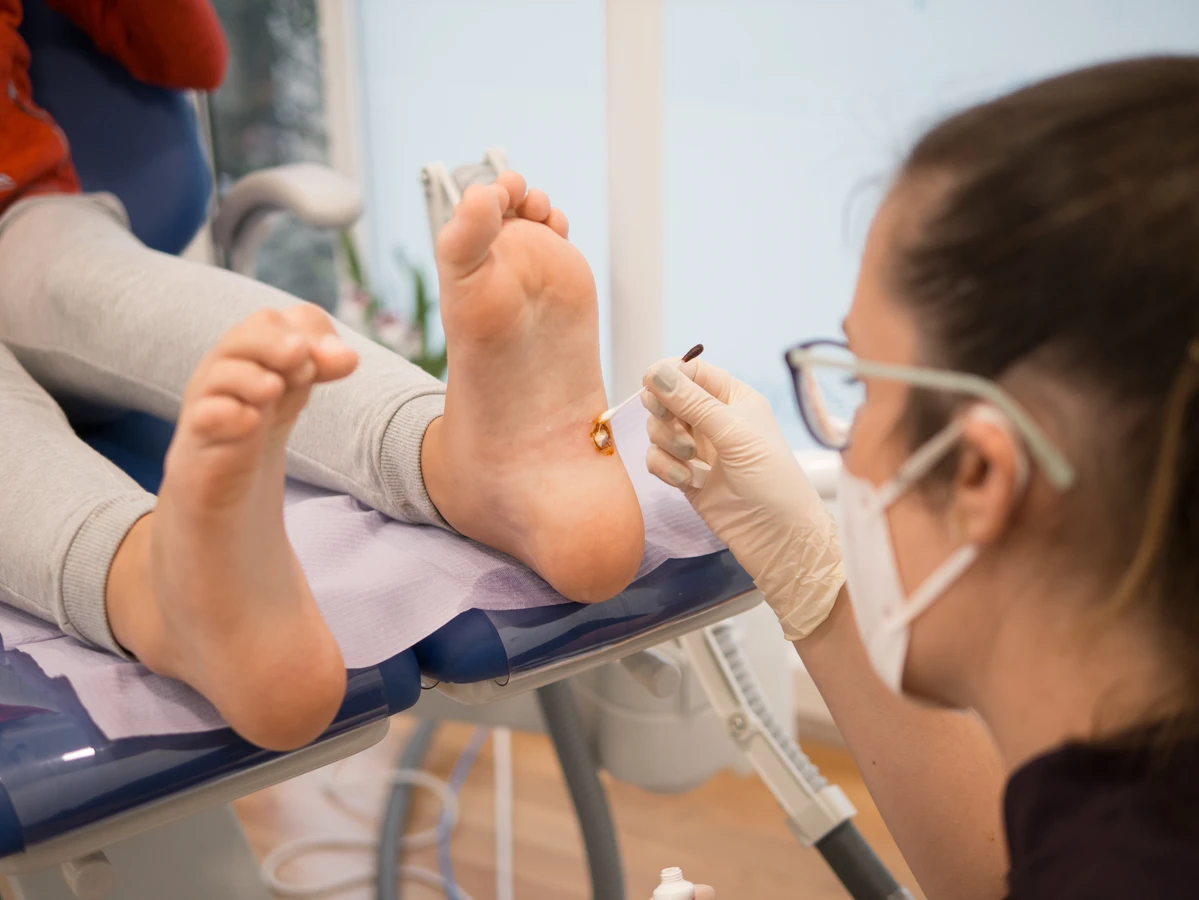
Leczenie kurzajek jest zazwyczaj skuteczne, ale wymaga cierpliwości i konsekwencji. Istnieje kilka metod terapeutycznych, które można stosować w domu lub pod kontrolą lekarza. Jedną z popularnych metod jest stosowanie preparatów zawierających kwas salicylowy lub kwas mlekowy. Dostępne są w aptekach w postaci płynów, żeli lub plastrów. Substancje te działają keratolitycznie, czyli zmiękczają i złuszczają zrogowaciałą warstwę naskórka, stopniowo usuwając kurzajkę. Ważne jest regularne stosowanie preparatu i cierpliwość, ponieważ proces leczenia może trwać kilka tygodni.
Krioterapia, czyli zamrażanie kurzajki ciekłym azotem, jest metodą często stosowaną przez lekarzy dermatologów. Zabieg ten powoduje zniszczenie komórek wirusowych i usunięcie zmiany. Czasami konieczne jest powtórzenie zabiegu. Inne metody stosowane w gabinecie lekarskim to elektrokoagulacja (wypalanie kurzajki prądem) lub laseroterapia, która również skutecznie niszczy brodawkę.
W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki, szczególnie jeśli zmiany są duże, oporne na inne metody leczenia, lub znajdują się w miejscach, gdzie mogą być przyczyną powikłań. Należy pamiętać, że samodzielne próby usuwania kurzajek, np. poprzez wycinanie czy wyrywanie, mogą prowadzić do zakażeń, blizn i rozprzestrzeniania wirusa, dlatego nie są zalecane.
Warto zgłosić się do lekarza w kilku sytuacjach. Jeśli kurzajki pojawią się na twarzy lub w okolicach narządów płciowych, wymagają one konsultacji lekarskiej ze względu na specyfikę tych miejsc i potencjalne ryzyko związane z niektórymi typami wirusa HPV. Również w przypadku brodawek, które krwawią, zmieniają kolor, rosną szybko lub są bardzo bolesne, należy niezwłocznie skonsultować się z dermatologiem. Osoby z osłabionym układem odpornościowym, cukrzycą lub innymi chorobami przewlekłymi, powinny również zasięgnąć porady lekarza przed rozpoczęciem leczenia kurzajek.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli kurzajki nawracają pomimo leczenia, również zalecana jest wizyta u specjalisty. Lekarz będzie w stanie ocenić sytuację, dobrać najskuteczniejszą metodę terapii i wykluczyć inne schorzenia o podobnych objawach. Pamiętajmy, że skuteczność leczenia zależy od wielu czynników, w tym od rodzaju kurzajki, jej wielkości, lokalizacji oraz indywidualnej reakcji organizmu.
Profilaktyka kurzajek i jak unikać zakażenia wirusem HPV
Zapobieganie zakażeniu wirusem HPV, który jest przyczyną kurzajek, jest znacznie łatwiejsze niż ich późniejsze leczenie. Kluczową rolę odgrywa higiena osobista i świadomość miejsc, w których wirus może przetrwać. Należy unikać chodzenia boso w miejscach publicznych o podwyższonym ryzyku zakażenia, takich jak baseny, sauny, publiczne prysznice czy szatnie. Zawsze warto nosić klapki lub inne obuwie ochronne w takich miejscach.
Szczególną uwagę należy zwrócić na stan skóry. Utrzymanie jej nawilżonej i bez uszkodzeń stanowi naturalną barierę ochronną przed wirusami. Unikaj obgryzania paznokci, skubania skórek wokół nich oraz drapania istniejących zmian skórnych, ponieważ mogą one ułatwiać wirusowi wniknięcie do organizmu lub przenoszenie infekcji na inne części ciała. Po kontakcie z potencjalnie zainfekowanymi powierzchniami, zaleca się dokładne umycie rąk.
W przypadku posiadania kurzajek, należy zachować szczególną ostrożność, aby nie doprowadzić do ich rozprzestrzeniania. Nie należy dzielić się ręcznikami, skarpetkami, czy obuwiem z innymi osobami. Po dotknięciu kurzajki, ręce należy dokładnie umyć. Jeśli stosuje się metody leczenia miejscowego, należy postępować zgodnie z zaleceniami, aby nie rozprzestrzeniać wirusa na zdrową skórę.
Wzmocnienie ogólnej odporności organizmu również odgrywa ważną rolę w profilaktyce. Zdrowa dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu, pomagają układowi immunologicznemu skuteczniej zwalczać infekcje wirusowe. Dla osób, które często borykają się z nawracającymi kurzajkami lub mają obniżoną odporność, konsultacja z lekarzem w celu ustalenia strategii profilaktycznej, może być bardzo pomocna.
Warto również pamiętać o szczepieniach przeciwko wirusowi HPV. Choć są one głównie skierowane przeciwko typom wirusa odpowiedzialnym za raka szyjki macicy i inne nowotwory, niektóre szczepionki mogą oferować pewną ochronę również przed innymi typami wirusa HPV, w tym tymi powodującymi kurzajki. Należy jednak pamiętać, że szczepienia nie chronią przed wszystkimi typami wirusa i nie są metodą leczenia istniejących kurzajek. Profilaktyka pozostaje najlepszą strategią.