Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a także stanowić problem estetyczny. Zrozumienie przyczyn ich powstawania jest kluczowe dla skutecznego zapobiegania i leczenia. W tym obszernym artykule przyjrzymy się bliżej temu zagadnieniu, wyjaśniając mechanizmy stojące za rozwojem kurzajek oraz wskazując, jak chronić się przed infekcją wirusową, która je wywołuje.
Głównym winowajcą pojawienia się kurzajek są wirusy brodawczaka ludzkiego, powszechnie określane jako HPV (Human Papillomavirus). Istnieje ponad 100 różnych typów wirusa HPV, a ich specyfika determinuje rodzaj i lokalizację powstającej zmiany skórnej. Wirusy te infekują komórki naskórka, powodując ich nadmierne namnażanie się i charakterystyczny, guzkowaty wzrost. Zakażenie wirusem HPV jest zazwyczaj bardzo łatwe i może nastąpić poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z przedmiotami, na których znajdują się cząsteczki wirusa.
Warto podkreślić, że sam kontakt z wirusem nie oznacza automatycznego pojawienia się kurzajki. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć infekcję, zanim ta zdąży się rozwinąć. Jednak pewne czynniki mogą zwiększać podatność na zakażenie i sprzyjać rozwojowi brodawek. Należą do nich między innymi uszkodzenia skóry, takie jak drobne skaleczenia czy otarcia, które stanowią „otwartą furtkę” dla wirusa. Wilgotne środowisko, na przykład na basenach czy pod prysznicami w miejscach publicznych, również sprzyja przetrwaniu i rozprzestrzenianiu się wirusa HPV.
Mechanizm zakażenia wirusowego odpowiedzialnego za kurzajki
Wirus brodawczaka ludzkiego (HPV) jest mikroorganizmem o niezwykłej zdolności do infekowania ludzkiej skóry. Jego działanie polega na wnikaniu do komórek naskórka, głównie poprzez mikrouszkodzenia, których często nawet nie zauważamy. Po przedostaniu się do wnętrza komórki, wirus integruje się z jej materiałem genetycznym, co prowadzi do zaburzenia normalnego cyklu komórkowego. Komórki nabłonka zaczynają się wówczas niekontrolowanie dzielić, tworząc skupiska, które na powierzchni skóry manifestują się jako brodawki, czyli popularne kurzajki.
Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być bardzo zróżnicowany. Zwykle trwa od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus może rozwijać się niezauważony, budując swoją obecność w komórkach skóry. Różne typy wirusa HPV mają predyspozycje do atakowania określonych obszarów ciała. Na przykład, wirusy HPV typu 1 i 2 często odpowiedzialne są za kurzajki na stopach (brodawki podeszwowe) i dłoniach, podczas gdy inne typy mogą prowadzić do powstawania brodawek płaskich na twarzy lub kurzajek na narządach płciowych.
Przenoszenie wirusa HPV jest niezwykle łatwe i może odbywać się na wiele sposobów. Najczęściej dochodzi do niego poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną. Jednak wirus może przetrwać również na powierzchniach, z którymi miała kontakt osoba chora. Dlatego też miejsca takie jak szatnie, baseny, siłownie, a także wspólne ręczniki czy obuwie, stanowią potencjalne źródła infekcji. Dotknięcie zainfekowanej powierzchni, a następnie przetarcie oka, nosa lub ust, może ułatwić wirusowi wniknięcie do organizmu. Warto również wspomnieć o możliwości autoinokulacji, czyli przeniesienia wirusa z jednej części ciała na inną poprzez dotykanie istniejącej kurzajki, a następnie zdrowej skóry.
Czynniki sprzyjające powstawaniu kurzajek na skórze
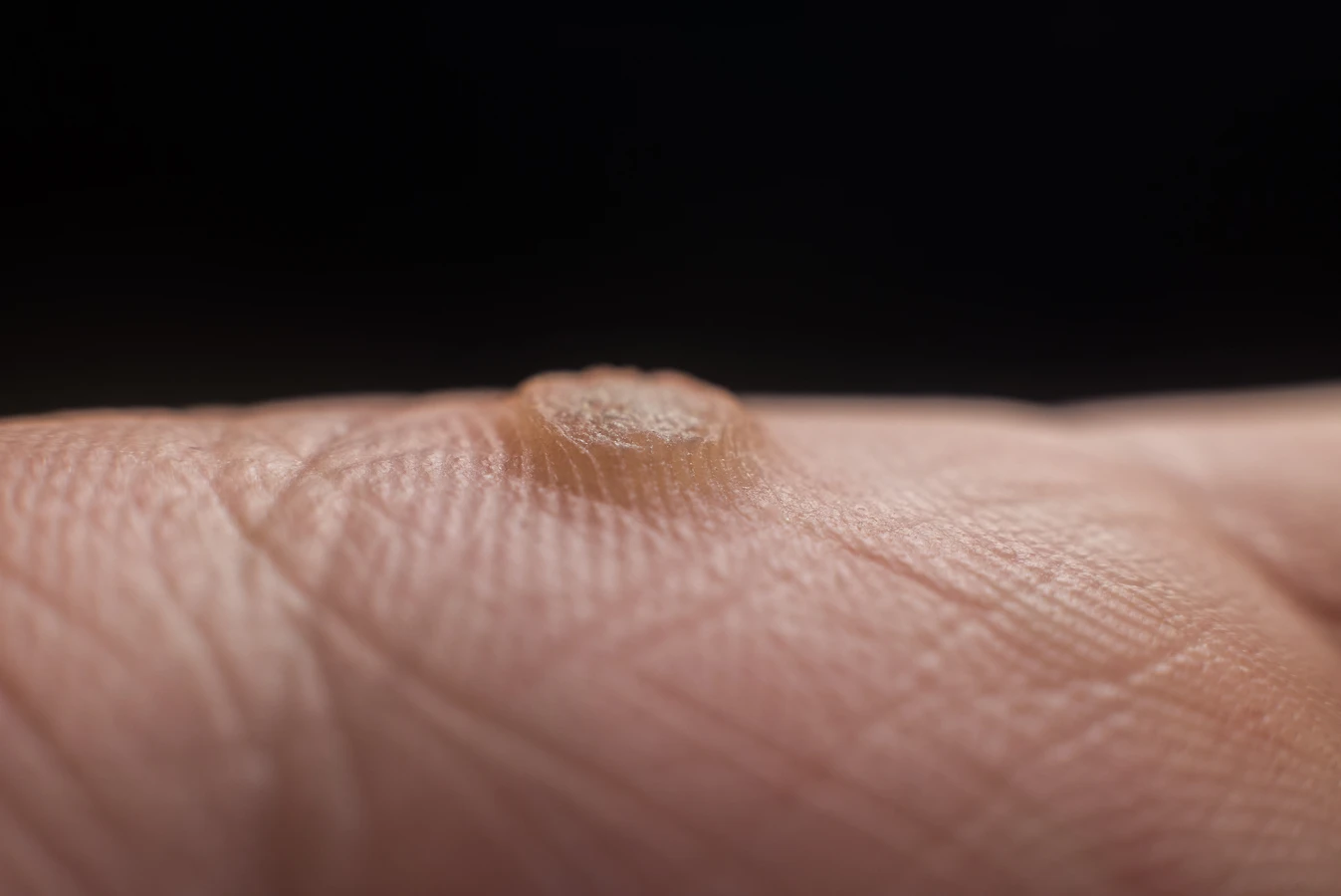
Uszkodzenia skóry odgrywają również kluczową rolę. Drobne skaleczenia, otarcia, pęknięcia naskórka, zadrapania czy nawet suchość skóry tworzą idealne punkty wejścia dla wirusa HPV. Dlatego też osoby, które często narażone są na urazy skóry, na przykład pracownicy fizyczni, sportowcy lub osoby cierpiące na choroby skóry takie jak egzema czy łuszczyca, mogą być bardziej podatne na infekcję. Podobnie, długotrwałe moczenie skóry, na przykład podczas pływania czy kąpieli, może zmiękczyć naskórek i ułatwić wirusowi penetrację.
Środowisko, w którym przebywamy, ma niebagatelne znaczenie. Miejsca wilgotne i ciepłe, takie jak baseny, sauny, łaźnie publiczne, a także wspólne prysznice, są idealnym siedliskiem dla wirusa HPV. Wirus ten jest odporny na działanie chloru w basenach, co dodatkowo zwiększa ryzyko zakażenia. Dzielenie się ręcznikami, klapkami czy innymi przedmiotami osobistymi w takich miejscach również sprzyja przenoszeniu wirusa. Należy pamiętać, że nawet pozornie czyste powierzchnie mogą być zanieczyszczone cząsteczkami wirusa, które pozostają aktywne przez pewien czas.
- Osłabienie układu odpornościowego (choroby przewlekłe, leki immunosupresyjne, stres).
- Uszkodzenia skóry (otarcia, skaleczenia, pęknięcia, suchość).
- Długotrwałe narażenie skóry na wilgoć.
- Przebywanie w wilgotnych i ciepłych środowiskach (baseny, sauny, siłownie).
- Niski poziom higieny osobistej.
- Używanie wspólnych ręczników, obuwia czy przyborów.
- Częsty kontakt fizyczny z osobami zakażonymi.
Rodzaje kurzajek a ich przyczyny wirusowe i lokalizacja
Kurzajki, mimo że wywoływane przez wirusy HPV, przybierają różne formy i lokalizują się w odmiennych miejscach na ciele. Ta różnorodność jest wynikiem specyfiki poszczególnych typów wirusa oraz indywidualnej reakcji organizmu. Wyróżniamy kilka głównych rodzajów kurzajek, z których każdy ma swoje charakterystyczne cechy i preferowane lokalizacje.
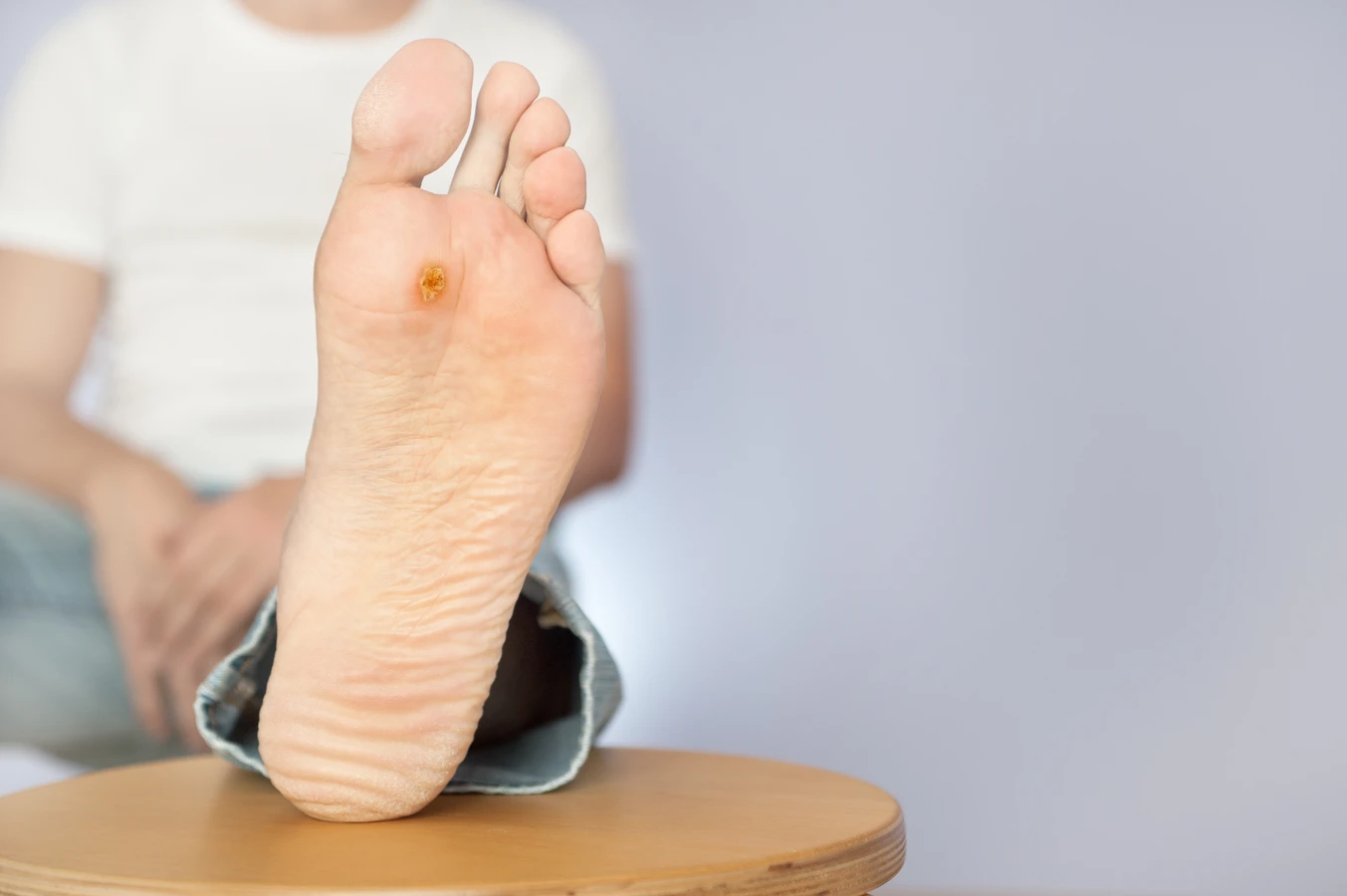
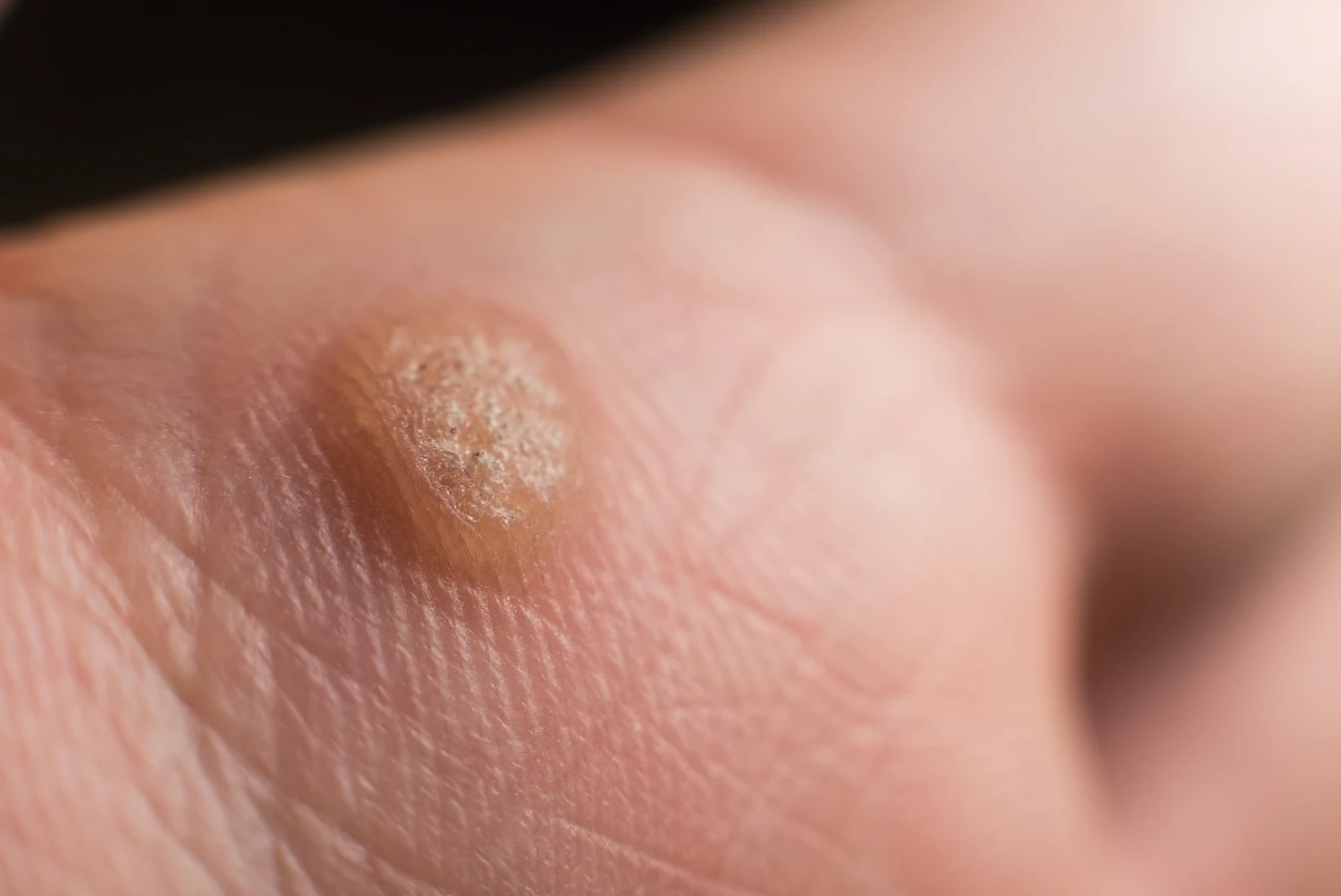
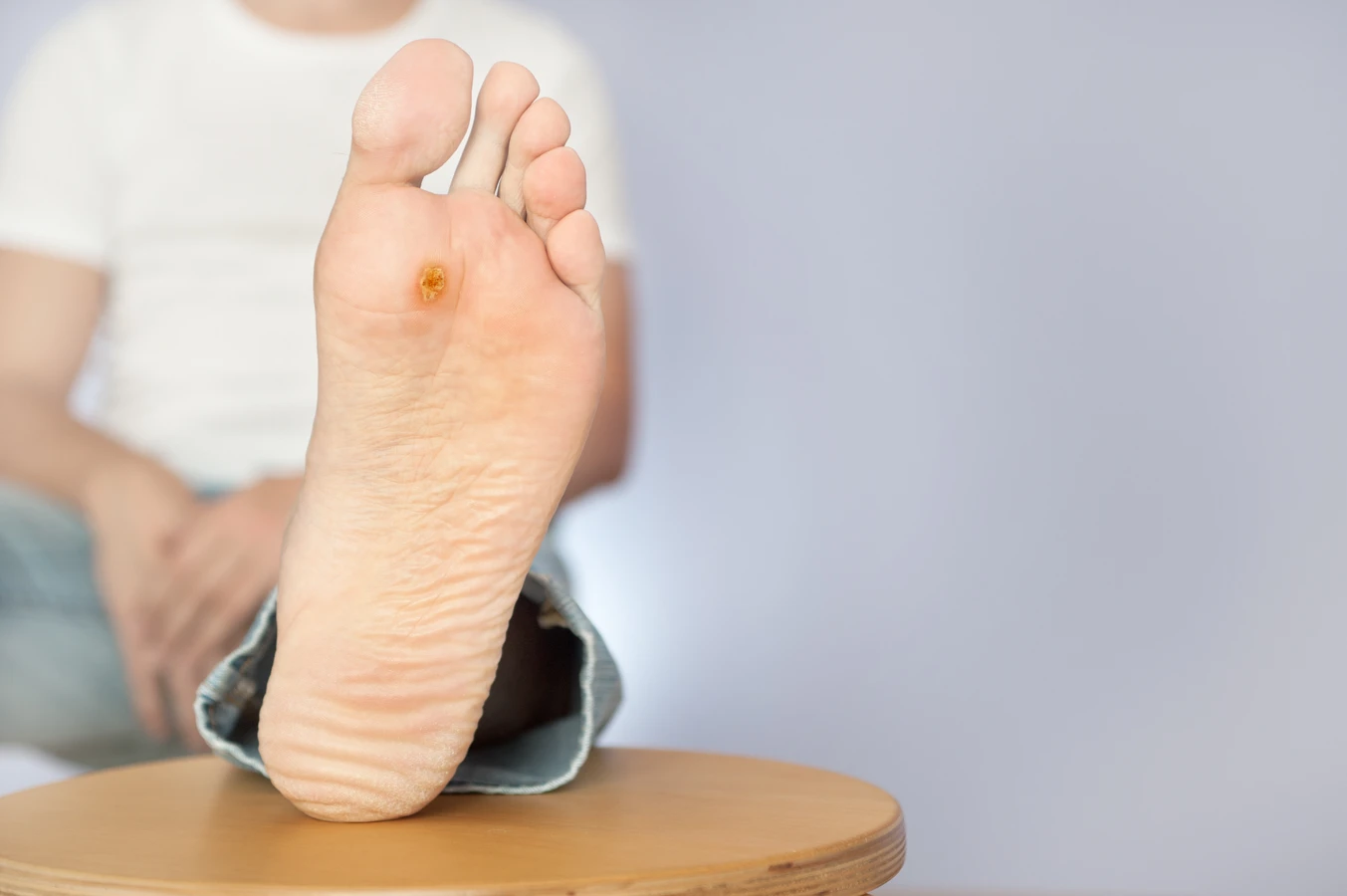
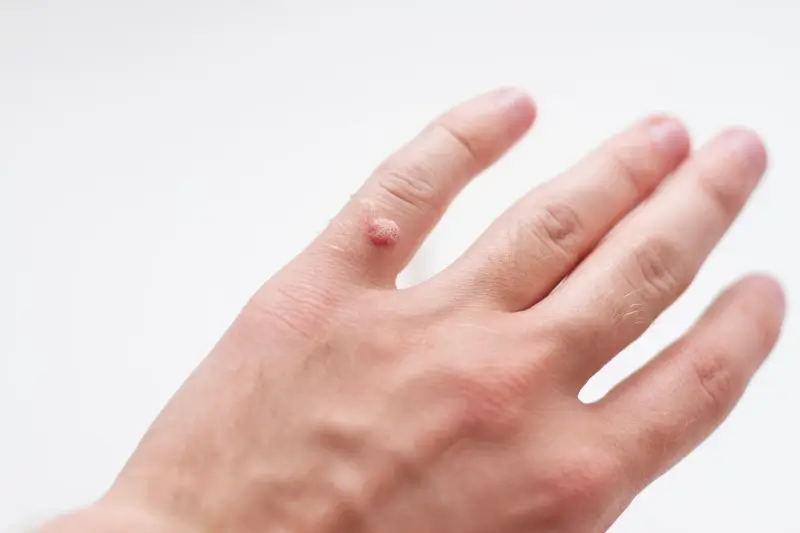
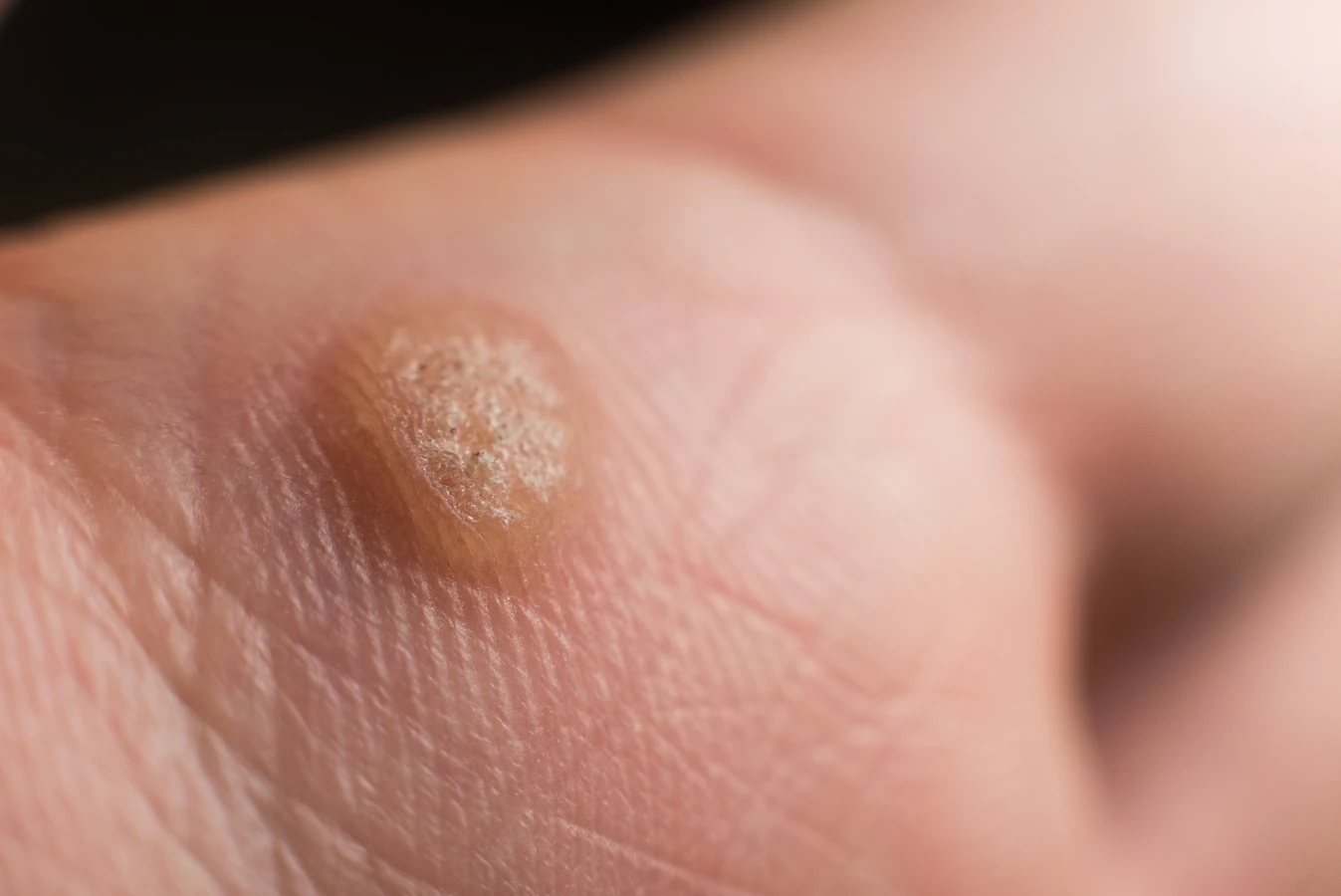
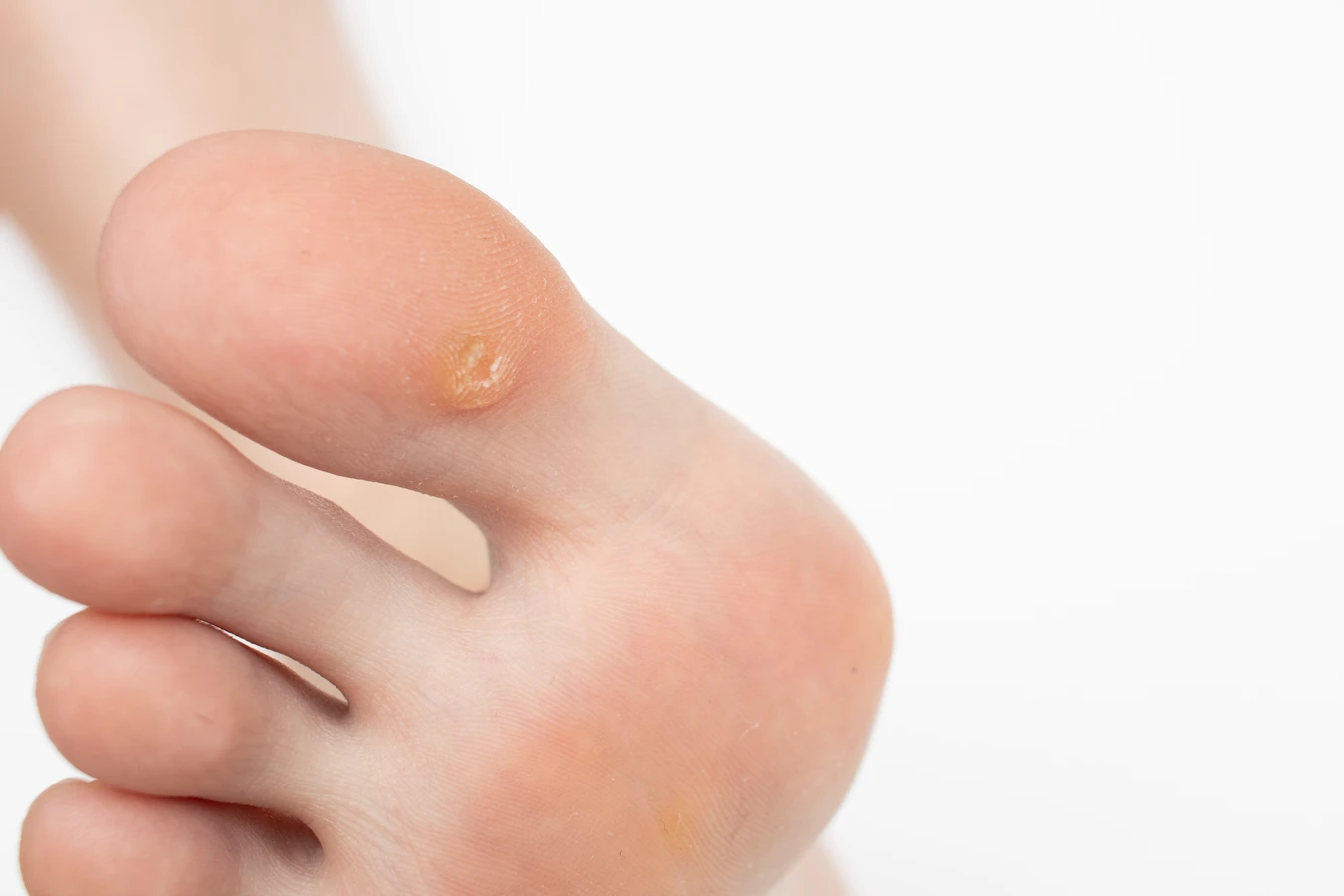
Najczęściej spotykane są kurzajki zwykłe, czyli brodawki łupkowate. Mają one zazwyczaj twardą, grudkowatą powierzchnię i często pojawiają się na palcach, dłoniach oraz łokciach. Ich powstanie jest zazwyczaj związane z wirusami HPV typu 2 i 4. Na stopach mogą pojawiać się kurzajki podeszwowe, które często są bolesne ze względu na nacisk podczas chodzenia. Mają one tendencję do wrastania w głąb skóry i mogą być pokryte drobnymi, czarnymi punktami, które są zakrzepłymi naczyniami krwionośnymi. W tym przypadku zazwyczaj odpowiedzialne są wirusy HPV typu 1. Brodawki płaskie, jak sama nazwa wskazuje, są mniejsze, płaskie i gładkie w dotyku. Częściej występują na twarzy, szyi oraz grzbietach dłoni i stóp, a ich powstawanie kojarzone jest z wirusami HPV typu 3 i 10.
Kurzajki nitkowate, charakteryzujące się wydłużonym, cienkim kształtem, najczęściej pojawiają się w okolicy ust, na powiekach i szyi. Ich powstawanie jest związane z wirusami HPV typu 2. Młodsze dzieci są na nie szczególnie podatne. Warto również wspomnieć o kurzajkach mozaikowych, które są skupiskiem wielu małych brodawek tworzących większą, gęstą zmianę. Mogą one pojawić się w dowolnym miejscu na ciele, a ich powstanie jest zazwyczaj efektem rozprzestrzeniania się wirusa na niewielkim obszarze. Wreszcie, choć nie dotyczą bezpośrednio skóry, warto wspomnieć o kurzajkach narządów płciowych, czyli kłykcinach kończystych, wywoływanych przez specyficzne typy wirusa HPV (głównie 6 i 11) i przenoszonych drogą płciową.
Sposoby na zapobieganie kurzajkom i unikanie nawrotów
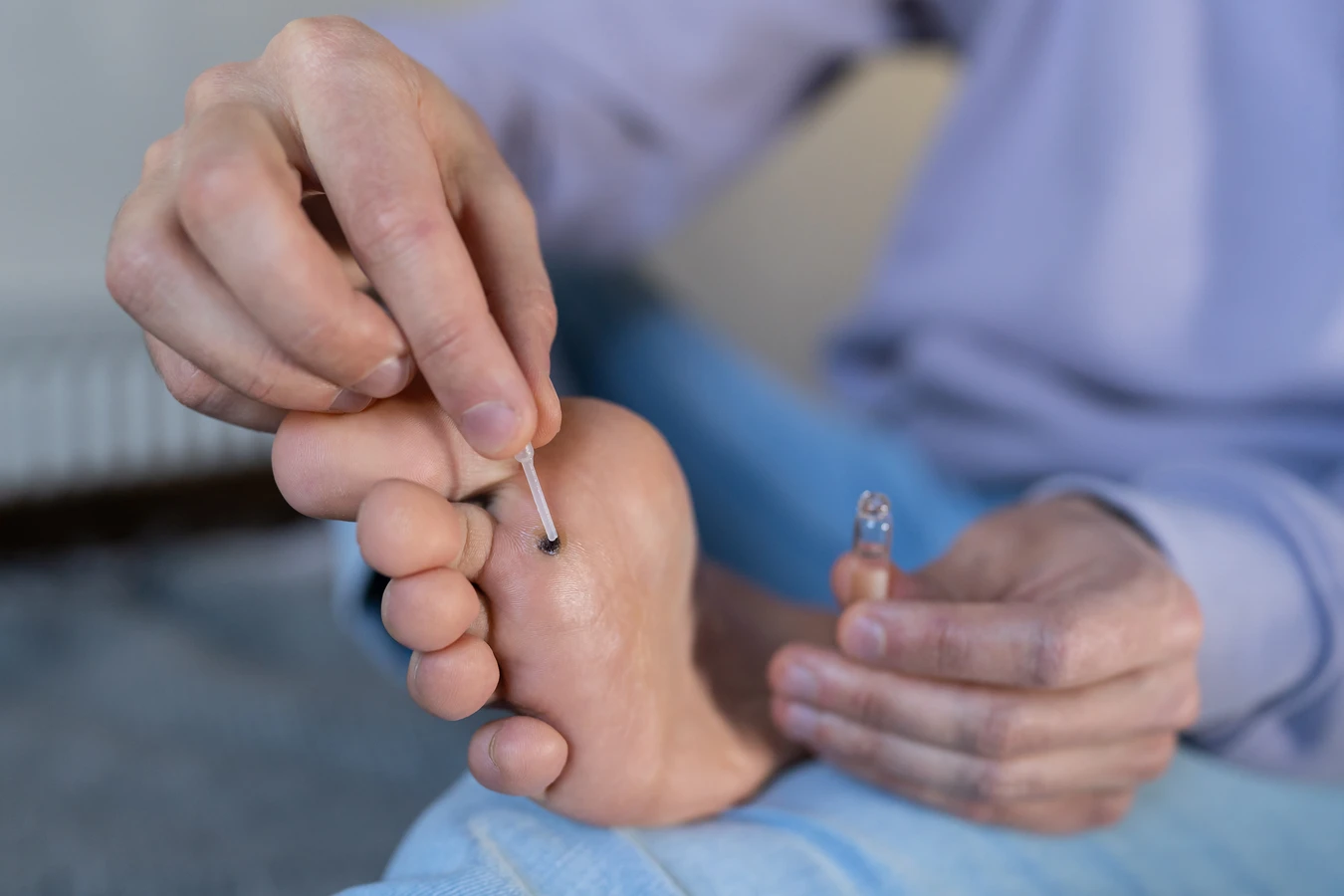
Zapobieganie kurzajkom polega przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na wzmacnianiu naturalnych mechanizmów obronnych organizmu. Podstawą jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z toalety publicznej czy kontakcie z osobami, które mogą być chore, jest kluczowe. W miejscach publicznych, takich jak baseny czy siłownie, zawsze należy nosić klapki. Pozwala to uniknąć bezpośredniego kontaktu stóp z potencjalnie zainfekowanymi powierzchniami.
Unikanie dzielenia się przedmiotami osobistymi, takimi jak ręczniki, obuwie czy przybory higieniczne, również znacząco zmniejsza ryzyko zakażenia. Jeśli zauważysz u siebie kurzajkę, staraj się jej nie drapać ani nie dotykać, aby nie przenosić wirusa na inne części ciała. W przypadku skaleczeń czy otarć, należy je szybko oczyścić i zabezpieczyć plastrem, tworząc barierę ochronną dla skóry.
Wzmocnienie układu odpornościowego jest równie ważne. Zdrowa dieta bogata w witaminy i minerały, odpowiednia ilość snu, regularna aktywność fizyczna oraz unikanie stresu to czynniki, które pozytywnie wpływają na funkcjonowanie układu odpornościowego. W przypadku osób szczególnie narażonych, na przykład z chorobami skóry lub obniżoną odpornością, warto skonsultować się z lekarzem w sprawie ewentualnych dodatkowych metod profilaktyki. W niektórych przypadkach, na przykład przy braku skutecznej odpowiedzi na leczenie, lekarz może rozważyć szczepienia przeciwko wirusowi HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi również za niektóre rodzaje kurzajek.
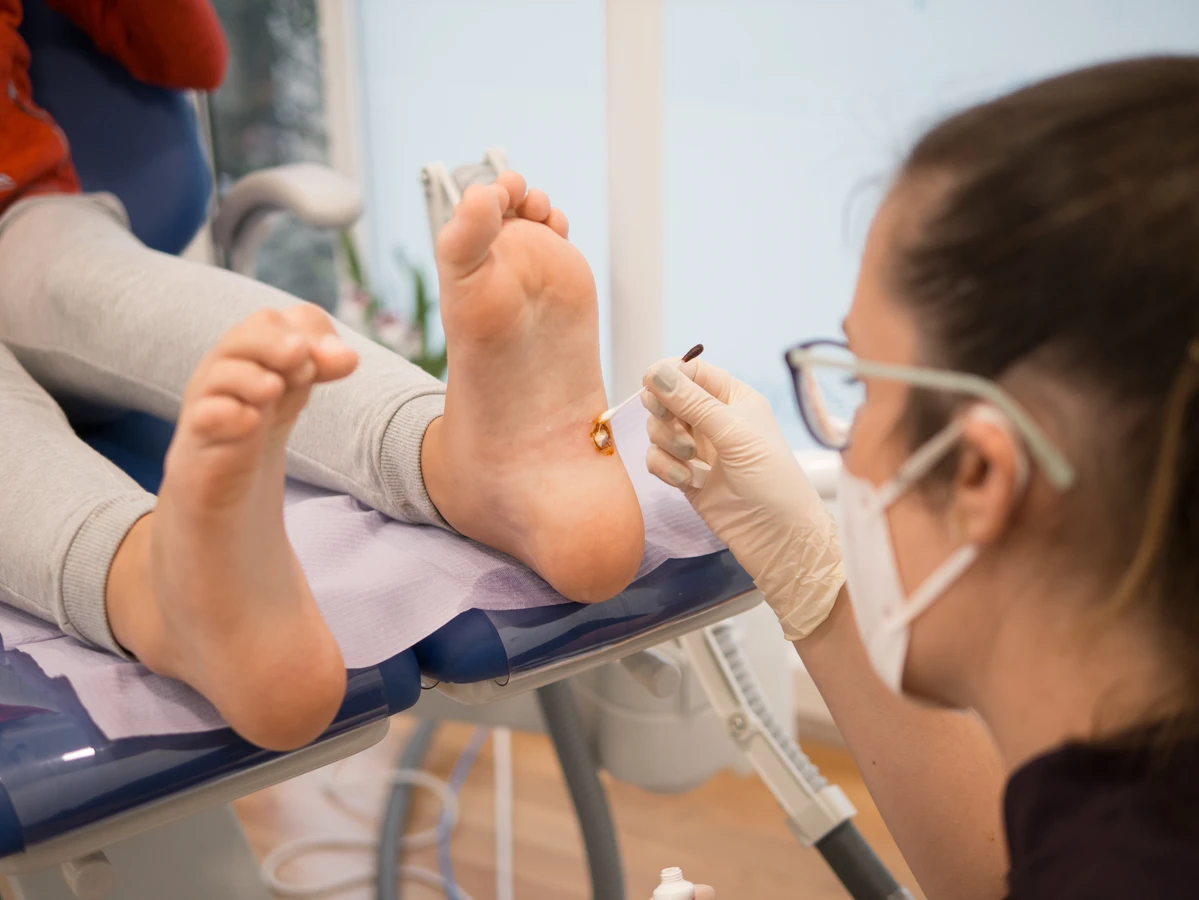
Jeśli kurzajka już się pojawiła, ważne jest, aby podjąć odpowiednie kroki w celu jej usunięcia. Samodzielne próby wycinania lub zdrapywania mogą prowadzić do powikłań, rozprzestrzeniania infekcji, a nawet pozostawienia blizn. Dlatego najlepszym rozwiązaniem jest konsultacja z lekarzem dermatologiem, który dobierze odpowiednią metodę leczenia. Unikanie nawrotów polega na kontynuowaniu profilaktycznych zaleceń nawet po skutecznym usunięciu brodawki, ponieważ wirus HPV może pozostawać w organizmie.
Kiedy zgłosić się do lekarza w sprawie kurzajek na ciele
Choć wiele kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których konieczna jest konsultacja lekarska. W pierwszej kolejności należy zgłosić się do lekarza, jeśli kurzajka jest bardzo bolesna, szybko rośnie, zmienia kolor, krwawi lub wykazuje inne niepokojące zmiany. Takie symptomy mogą świadczyć o czymś więcej niż zwykłej infekcji wirusowej, a w rzadkich przypadkach mogą wskazywać na inne schorzenia dermatologiczne.
Szczególną ostrożność powinny zachować osoby z osłabionym układem odpornościowym, na przykład z powodu choroby HIV/AIDS, cukrzycy, lub przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej rozległe, trudniejsze do leczenia i stanowić większe ryzyko powikłań. Również w przypadku pojawienia się kurzajek na twarzy, w okolicy narządów płciowych lub odbytu, zaleca się konsultację lekarską. Brodawki w tych miejscach mogą być bardziej uciążliwe, bolesne i wymagać specjalistycznego podejścia.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub jeśli kurzajka nawraca pomimo zastosowanego leczenia, również warto zasięgnąć porady lekarza. Dermatolog dysponuje szerszym wachlarzem metod terapeutycznych, takich jak krioterapia (wymrażanie), elektrokoagulacja (wypalanie prądem), laseroterapia, czy aplikacja specjalistycznych preparatów na receptę. Lekarz jest w stanie również prawidłowo zdiagnozować rodzaj brodawki i wykluczyć inne schorzenia, które mogą dawać podobne objawy.
Warto pamiętać, że niektóre typy wirusa HPV są powiązane ze zwiększonym ryzykiem rozwoju nowotworów, zwłaszcza raka szyjki macicy, odbytu czy gardła. Choć większość kurzajek skórnych jest wywoływana przez typy wirusa o niskim potencjale onkogennym, w przypadku brodawek narządów płciowych lub nietypowych zmian skórnych, dokładna diagnostyka jest kluczowa. Dlatego też, w razie jakichkolwiek wątpliwości lub niepokojących objawów, nie należy zwlekać z wizytą u specjalisty.