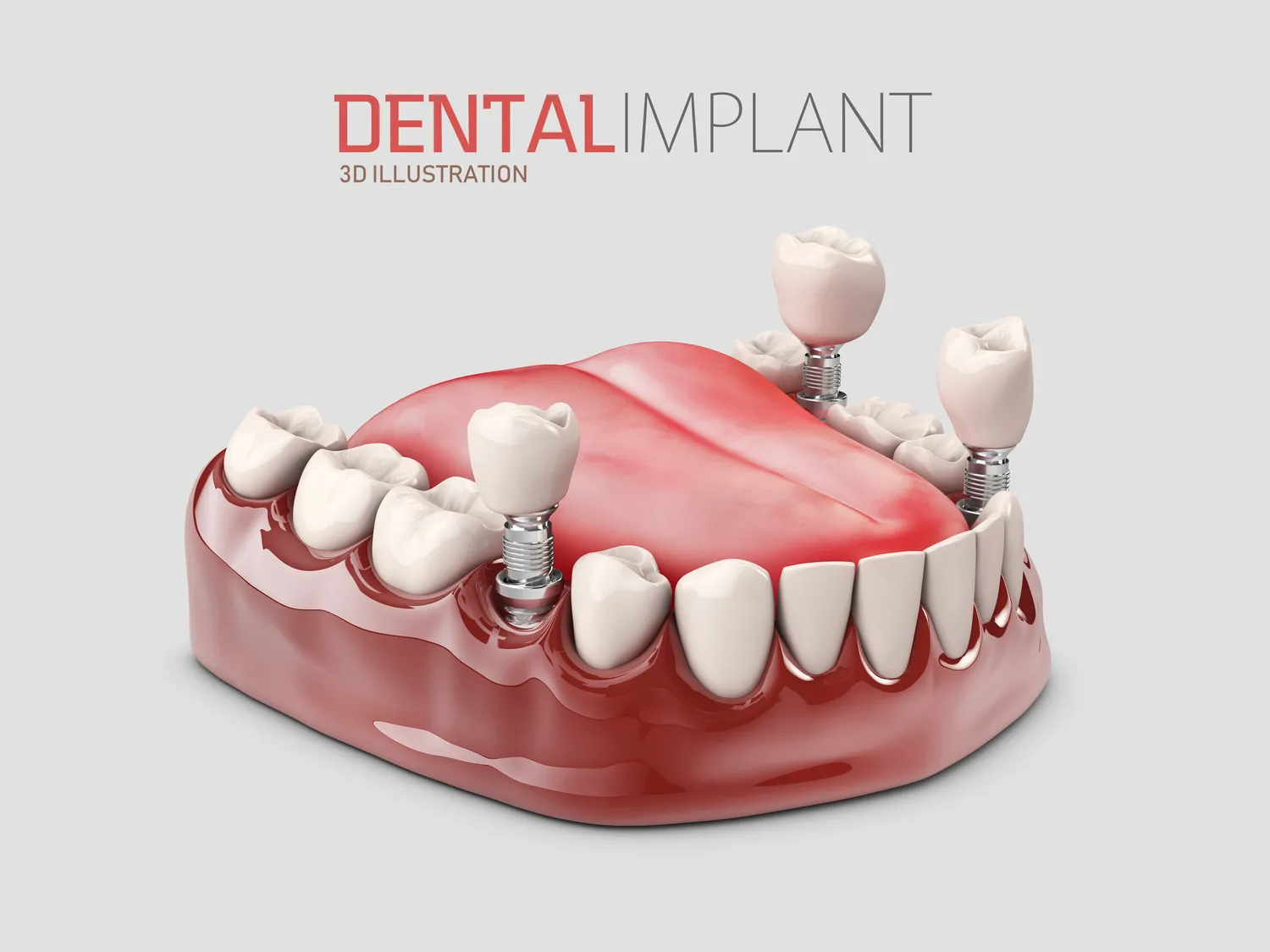
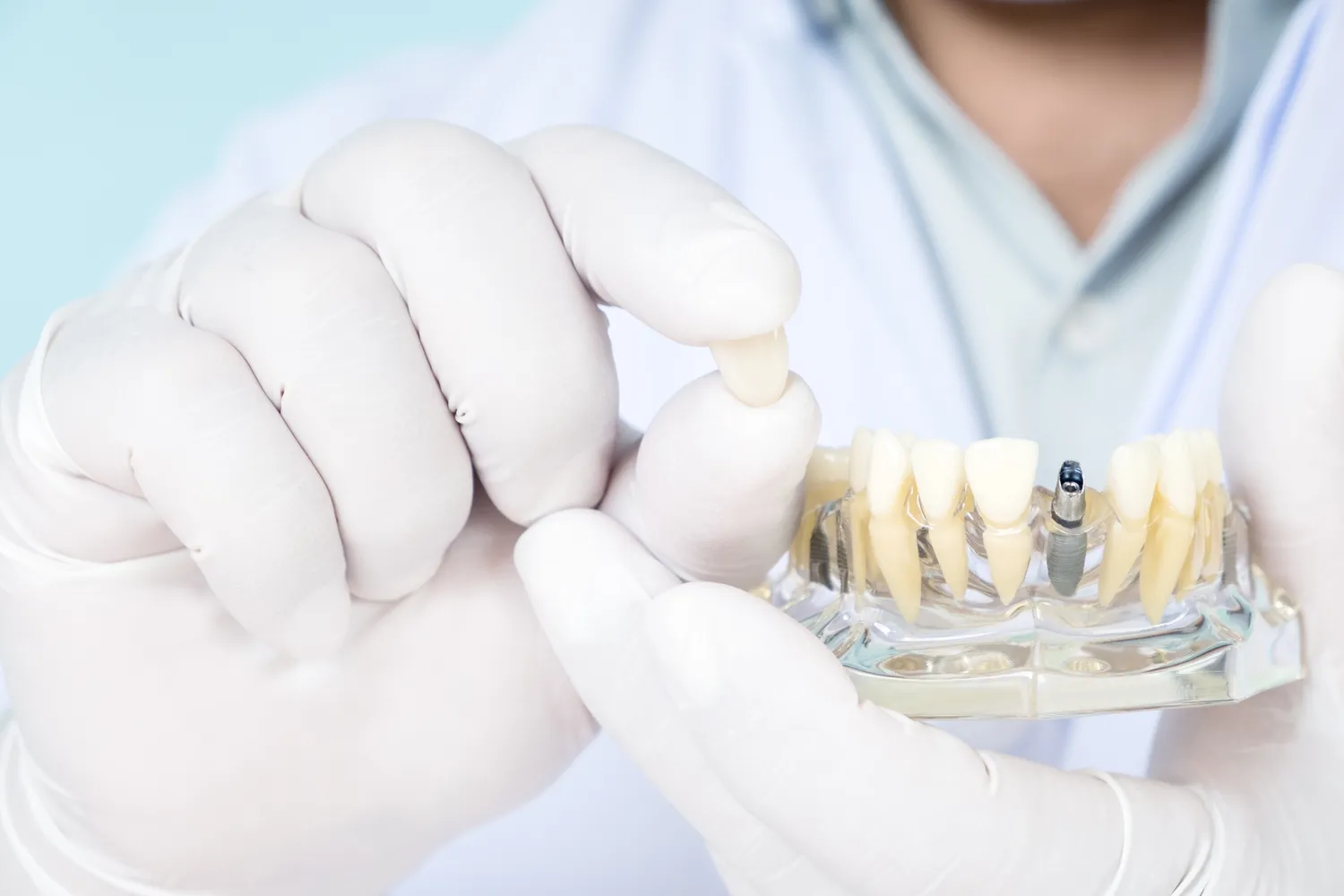
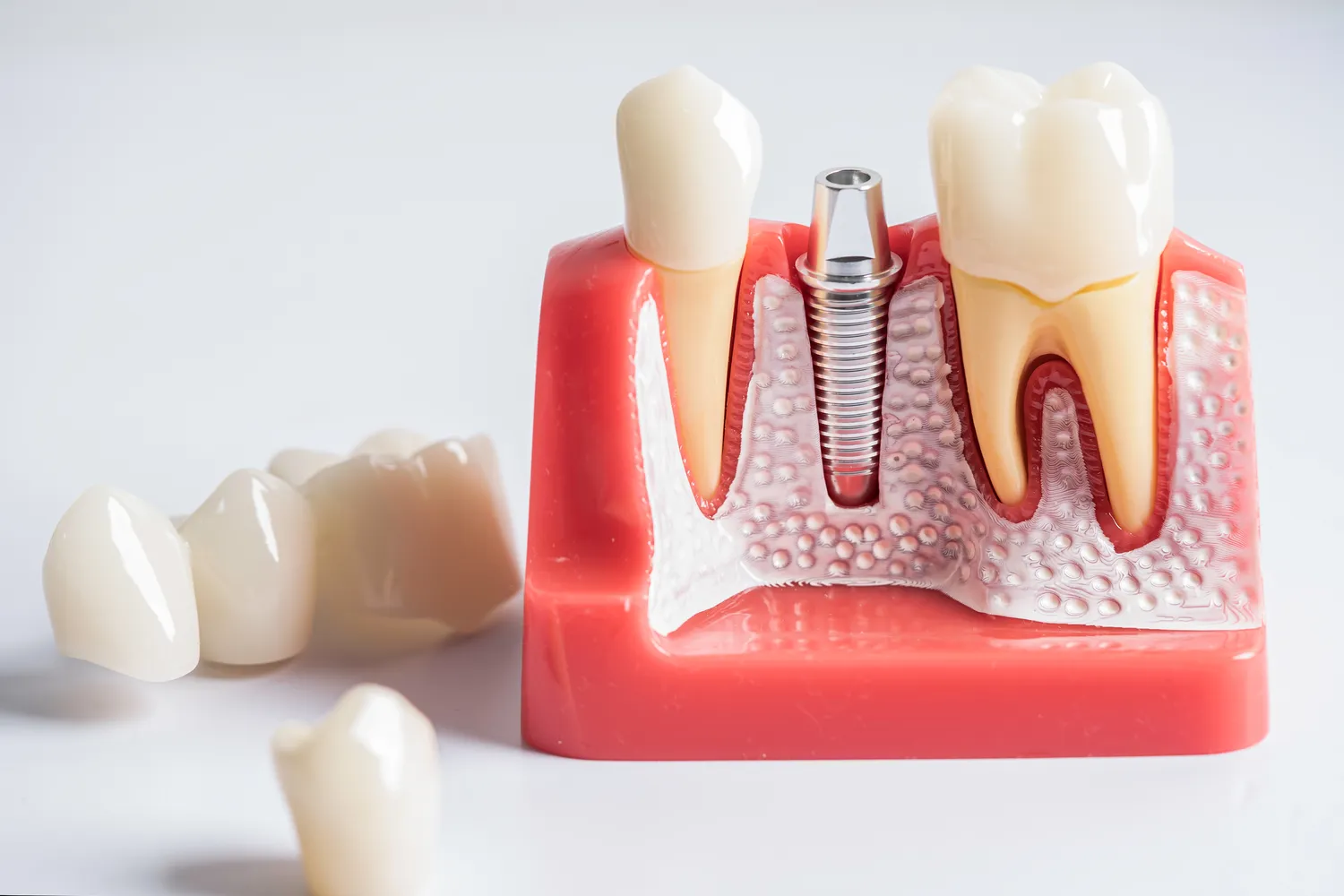
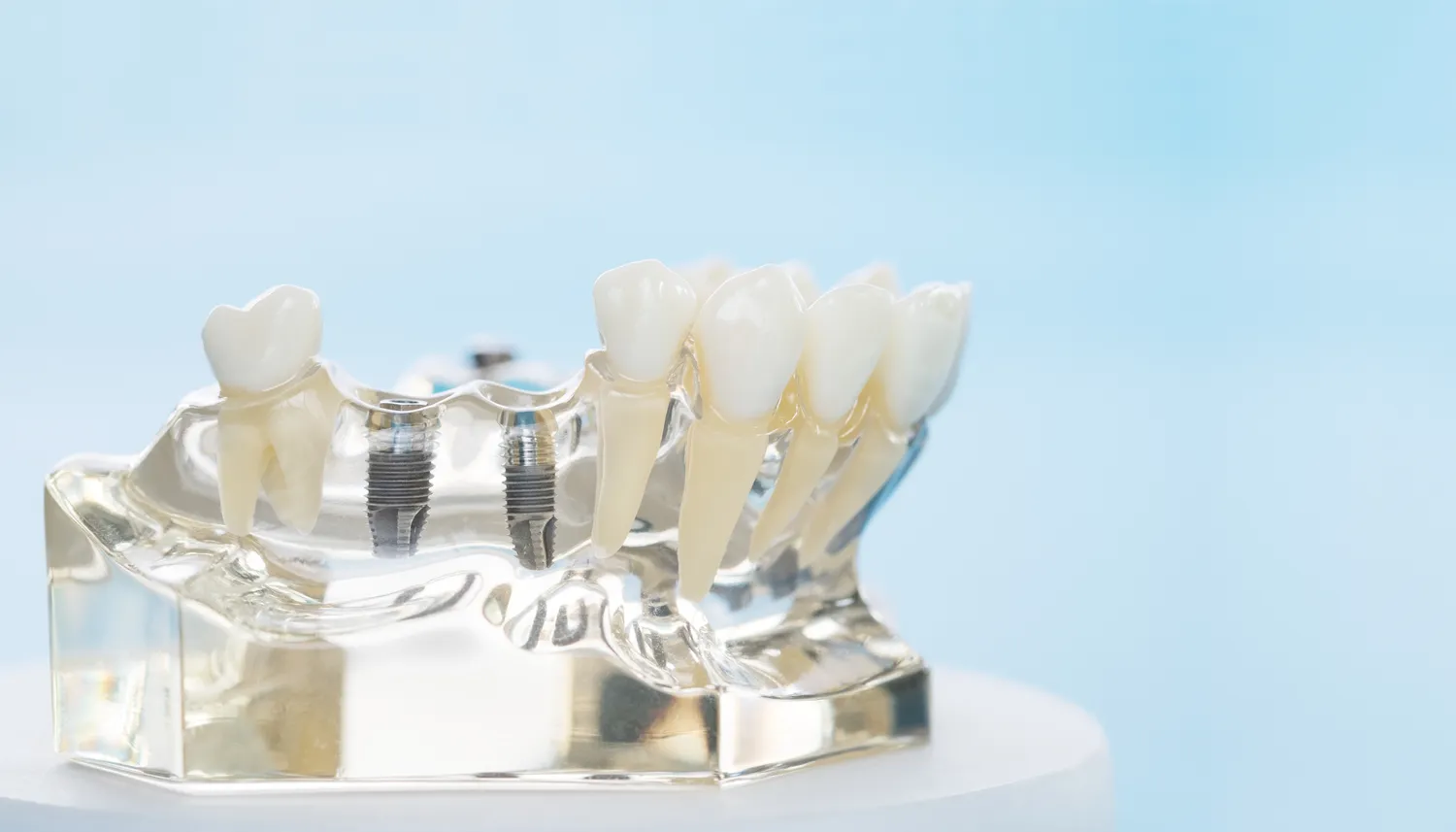
Decyzja o uzupełnieniu braków w uzębieniu może być przełomowa dla komfortu życia, samooceny i zdrowia jamy ustnej. Wśród dostępnych metod protetycznych, implanty zębowe wyróżniają się jako rozwiązanie o najwyższej funkcjonalności i estetyce. Ale co właściwie kryje się pod tym pojęciem? Implant to niewielki, ale niezwykle zaawansowany technologicznie element, który pełni rolę sztucznego korzenia zęba. Wykonany najczęściej z biokompatybilnego tytanu, zostaje chirurgicznie umieszczony w kości szczęki lub żuchwy, stanowiąc solidne i stabilne podparcie dla przyszłej odbudowy protetycznej – korony, mostu czy protezy. Jego głównym zadaniem jest zastąpienie naturalnego korzenia, który utracono wraz z zębem, zapobiegając tym samym zanikowi kości i utrzymując prawidłowy zgryz. Wybór implantów jest inwestycją w długoterminowe zdrowie i piękny uśmiech, oferując rozwiązania, które w wielu aspektach dorównują naturalnym zębom, a nawet je przewyższają pod względem trwałości i wygody użytkowania.
Proces integracji implantu z kością, zwany osteointegracją, jest kluczowy dla sukcesu całego leczenia. W ciągu kilku miesięcy po zabiegu implant staje się integralną częścią tkanki kostnej, tworząc mocne połączenie, które jest w stanie przenieść siły żucia. To właśnie ta stabilność odróżnia implanty od tradycyjnych protez ruchomych czy nawet mostów stałych opartych na naturalnych zębach. Pozwalają one na swobodne jedzenie, mówienie i śmiech, bez obaw o przemieszczanie się uzupełnienia czy podrażnienia dziąseł. Zrozumienie, czym są implanty i jak działają, jest pierwszym krokiem do podjęcia świadomej decyzji o leczeniu, które może znacząco poprawić jakość życia pacjenta, przywracając mu pewność siebie i pełne funkcje narządu żucia.
Jakie są rodzaje implantów stosowanych w nowoczesnej stomatologii
Współczesna stomatologia oferuje pacjentom różnorodne rozwiązania implantologiczne, dostosowane do indywidualnych potrzeb i warunków anatomicznych. Podstawowy podział implantów opiera się na ich konstrukcji i sposobie mocowania. Najczęściej spotykane są implanty śrubowe, które mają kształt stożka lub walca z gwintem, co ułatwia ich stabilne osadzenie w kości. Mogą być one wykonane z różnych materiałów, choć tytan i jego stopy dominują ze względu na doskonałą biokompatybilność i wytrzymałość. Dostępne są implanty o różnej długości i średnicy, co pozwala na dopasowanie ich do konkretnego miejsca w szczęce czy żuchwie, uwzględniając gęstość kości oraz odległość od struktur anatomicznych, takich jak nerwy czy zatoki szczękowe.
Poza implantami śrubowymi, w praktyce klinicznej stosuje się również implanty cylindryczne, które mają gładką powierzchnię i są wprowadzane do przygotowanego w kości otworu przez docisk. Rzadziej spotykane są implanty talerzowe, które mają szerszą podstawę i są wykorzystywane w przypadkach, gdy kość jest bardzo wąska. Niezależnie od typu, kluczowym elementem każdego implantu jest jego powierzchnia. Producenci stosują różne metody modyfikacji powierzchni, takie jak piaskowanie, trawienie kwasem czy nanoszenie specjalnych powłok, aby zwiększyć jej porowatość i ułatwić przyleganie komórek kostnych, co przyspiesza proces osteointegracji. Wybór konkretnego typu implantu zależy od wielu czynników, w tym od jakości i ilości tkanki kostnej pacjenta, liczby brakujących zębów oraz ogólnego stanu jego zdrowia, a ostateczną decyzję podejmuje lekarz implantolog po przeprowadzeniu szczegółowej diagnostyki.
W jaki sposób przygotowanie do wszczepienia implantów zębów wpływa na sukces
Kluczowym elementem gwarantującym długoterminowy sukces leczenia implantologicznego jest odpowiednie przygotowanie pacjenta przed wszczepieniem implantu. Ten etap diagnostyczny pozwala na kompleksową ocenę stanu jamy ustnej, ogólnego stanu zdrowia oraz zaplanowanie optymalnej strategii leczenia. Pierwszym krokiem jest zawsze szczegółowy wywiad lekarski, podczas którego lekarz zbiera informacje o przebytych chorobach, przyjmowanych lekach, alergiach oraz nawykach pacjenta, takich jak palenie tytoniu czy bruksizm, które mogą wpływać na proces gojenia i trwałość implantu. Następnie przeprowadzane jest badanie kliniczne jamy ustnej, oceniające stan dziąseł, przyzębia oraz obecność ewentualnych ognisk infekcji.
Niezwykle ważnym elementem przygotowań jest diagnostyka obrazowa. Standardem stało się wykonywanie pantomogramu, czyli zdjęcia rentgenowskiego całej szczęki i żuchwy, które daje ogólny obraz sytuacji. Jednak w celu precyzyjnego zaplanowania umiejscowienia implantu, jego długości i średnicy, często konieczne jest wykonanie tomografii komputerowej stożkowej wiązki (CBCT). Pozwala ona na trójwymiarowe odwzorowanie struktur kostnych, ocenę ich gęstości, a także na dokładne zlokalizowanie ważnych struktur anatomicznych, takich jak nerwy czy zatoki szczękowe, co minimalizuje ryzyko powikłań. Na podstawie zebranych danych, lekarz może podjąć decyzję o konieczności przeprowadzenia zabiegów przygotowawczych, takich jak augmentacja kości (sterowana regeneracja kości) czy podniesienie dna zatoki szczękowej, jeśli ilość lub jakość tkanki kostnej jest niewystarczająca do stabilnego osadzenia implantu. Dokładne przygotowanie jest zatem fundamentem, na którym buduje się bezpieczeństwo i skuteczność całego procesu implantacji.
Jakie są etapy chirurgicznego wszczepienia implantów zębowych
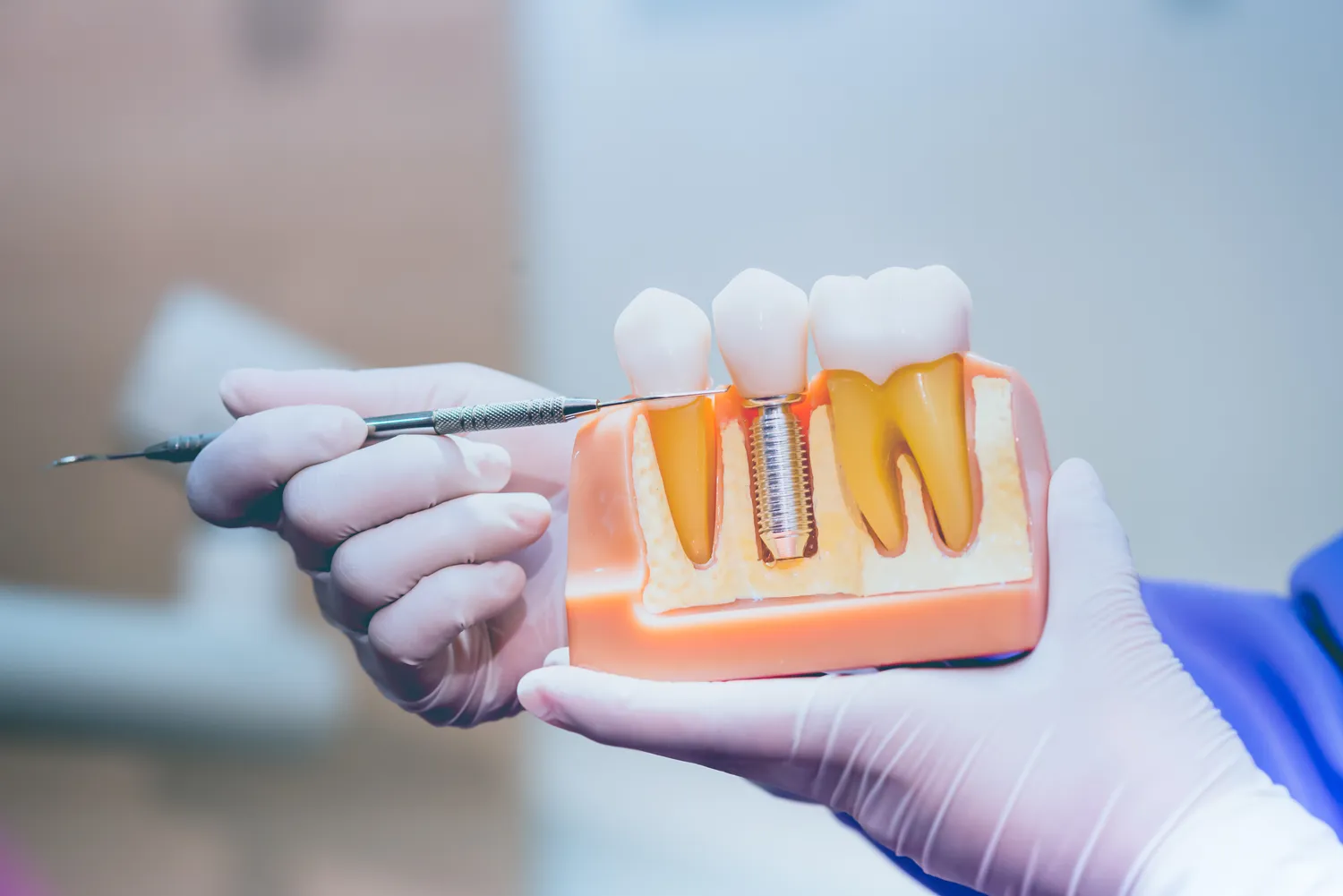
Chirurgiczne wszczepienie implantu zębowego to precyzyjny i zazwyczaj bezbolesny zabieg, który można podzielić na kilka kluczowych etapów. Pierwszym krokiem jest znieczulenie pacjenta, zazwyczaj miejscowe, choć w szczególnych przypadkach możliwy jest wybór sedacji lub znieczulenia ogólnego. Następnie chirurg wykonuje niewielkie nacięcie w błonie śluzowej, aby odsłonić kość, w którą zostanie wszczepiony implant. Używa specjalistycznych wierteł o stopniowo zwiększającej się średnicy do przygotowania precyzyjnego otworu w kości, idealnie dopasowanego do rozmiaru wybranego implantu. Ważne jest, aby ten etap przebiegał z odpowiednim chłodzeniem, aby zapobiec przegrzaniu tkanki kostnej.
Gdy otwór jest gotowy, implant jest delikatnie wkręcany lub wbijany w kość, aż do osiągnięcia stabilnego osadzenia. Po umieszczeniu implantu, chirurg może zdecydować o zastosowaniu śruby zamykającej lub tymczasowej śruby gojącej, która wystaje ponad linię dziąsła. Następnie błona śluzowa jest zaszywana nad implantem lub wokół śruby gojącej, w zależności od wybranej techniki chirurgicznej. Istnieją dwie główne metody wszczepienia implantu: jednoetapowa, gdzie śruba gojąca jest od razu widoczna, co skraca czas leczenia, oraz dwuetapowa, gdzie implant jest całkowicie przykryty błoną śluzową, co może być korzystne w trudniejszych przypadkach lub w celu ochrony implantu podczas procesu gojenia.
Po zabiegu chirurgicznym następuje okres gojenia, podczas którego implant integruje się z kością – jest to wspomniana wcześniej osteointegracja. Czas ten zazwyczaj trwa od 3 do 6 miesięcy, ale może być krótszy lub dłuższy w zależności od indywidualnych czynników, takich jak jakość kości, ogólny stan zdrowia pacjenta oraz rodzaj zastosowanego implantu. W tym okresie pacjent zazwyczaj nosi tymczasowe uzupełnienie protetyczne, aby zachować estetykę i funkcję żucia. Po zakończeniu osteointegracji, podczas drugiego etapu leczenia, lekarz odsłania implant (jeśli był przykryty) i przykręca do niego łącznik, który będzie stanowił podstawę dla docelowej odbudowy protetycznej – korony, mostu lub protezy.
Jakie są zalety implantów w porównaniu do tradycyjnych protez
Implanty zębowe oferują szereg fundamentalnych zalet, które znacząco przewyższają tradycyjne metody uzupełniania braków w uzębieniu, takie jak protezy ruchome czy mosty protetyczne oparte na naturalnych zębach. Jedną z najważniejszych korzyści jest zachowanie tkanki kostnej. Utrata zęba prowadzi do stopniowego zaniku kości w miejscu po brakującym korzeniu, co może skutkować zmianą rysów twarzy i problemami z dopasowaniem protez. Implanty, dzięki stymulacji kości podczas przenoszenia sił żucia, zapobiegają temu procesowi, utrzymując strukturę kości i zapobiegając cofaniu się dziąseł. Jest to kluczowe dla długoterminowego zdrowia jamy ustnej i estetyki twarzy.
Kolejną istotną zaletą jest komfort i funkcjonalność. Implanty stanowią stabilne i trwałe podparcie dla koron protetycznych, które są przytwierdzone na stałe. Oznacza to, że pacjent może jeść, mówić i śmiać się bez obaw o przesuwanie się protezy, co jest częstym problemem w przypadku protez ruchomych. Zapewniają one naturalne odczucie, jakby posiadało się własne zęby, co znacząco poprawia jakość życia. Dodatkowo, estetyka uzupełnień implantologicznych jest na najwyższym poziomie. Korony protetyczne wykonywane na implantach doskonale imitują naturalne zęby pod względem koloru, kształtu i przezierności, harmonizując z pozostałym uzębieniem i przywracając pacjentowi piękny uśmiech.
Implanty nie wymagają również szlifowania zdrowych zębów, co jest konieczne w przypadku przygotowania pod most protetyczny. Mosty opierają się na sąsiednich, często zdrowych zębach, które muszą zostać oszlifowane, aby stać się filarami dla mostu. Jest to nieodwracalny proces, który może osłabić te zęby i zwiększyć ryzyko ich przyszłych problemów. Implanty pozwalają więc na zachowanie integralności pozostałych zębów, co jest dużym atutem z perspektywy długoterminowego zdrowia jamy ustnej. Trwałość jest kolejnym argumentem przemawiającym za implantami. Przy odpowiedniej higienie i regularnych kontrolach stomatologicznych, implanty mogą służyć pacjentom przez wiele lat, często do końca życia, co czyni je inwestycją o bardzo wysokim zwrocie.
Jakie są potencjalne komplikacje i jak ich unikać po wszczepieniu implantów
Mimo że wszczepienie implantów jest zabiegiem o wysokim wskaźniku powodzenia, podobnie jak każda procedura medyczna, niesie ze sobą pewne ryzyko wystąpienia powikłań. Jednym z najczęstszych problemów wczesnych, występujących w okresie gojenia, jest infekcja w miejscu wszczepienia. Objawia się ona bólem, obrzękiem, zaczerwienieniem i ewentualnym wyciekiem ropy. Aby jej zapobiec, kluczowe jest ścisłe przestrzeganie zaleceń higienicznych przekazanych przez lekarza, w tym regularne czyszczenie okolicy implantu oraz stosowanie przepisanych leków, takich jak antybiotyki czy środki do płukania jamy ustnej. Palenie tytoniu jest jednym z głównych czynników ryzyka infekcji i opóźnionego gojenia, dlatego zaleca się jego rzucenie przed i po zabiegu.
Innym potencjalnym powikłaniem wczesnym jest brak stabilności pierwotnej implantu, co oznacza, że nie zakotwiczył się on wystarczająco mocno w kości. Może to prowadzić do jego ruchomości i w konsekwencji do utraty. Często wynika to z niewystarczającej jakości lub ilości kości, błędów technicznych podczas zabiegu lub zbyt wczesnego obciążenia implantu. W przypadku stwierdzenia braku stabilności, implant może wymagać usunięcia i ponownego wszczepienia po odpowiednim przygotowaniu kości. W okresie późniejszym, po zakończeniu osteointegracji i założeniu uzupełnienia protetycznego, mogą pojawić się problemy związane z zapaleniem tkanek okołowszczepowych, zwane peri-implantitis. Jest to proces zapalny obejmujący dziąsło i kość wokół implantu, który może prowadzić do utraty kości i w skrajnych przypadkach do utraty implantu. Główną przyczyną peri-implantitis jest niedostateczna higiena jamy ustnej, gromadzenie się płytki bakteryjnej i kamienia nazębnego, a także czynniki ryzyka takie jak cukrzyca czy palenie. Regularne wizyty kontrolne u stomatologa, profesjonalne czyszczenie oraz skrupulatne dbanie o higienę w domu są najlepszą profilaktyką.
Istnieje również ryzyko uszkodzenia struktur anatomicznych podczas zabiegu, takich jak nerwy czy zatoki szczękowe, zwłaszcza jeśli nie przeprowadzono odpowiedniej diagnostyki obrazowej przed leczeniem. Współczesne techniki chirurgiczne i zaawansowana diagnostyka minimalizują to ryzyko. W rzadkich przypadkach może dojść do pęknięcia implantu lub jego elementów, co zwykle jest wynikiem przeciążenia lub wad materiałowych. Kluczowe dla unikania komplikacji jest wybór doświadczonego lekarza implantologa, dokładne zaplanowanie leczenia w oparciu o wszechstronną diagnostykę oraz ścisła współpraca pacjenta z zespołem leczenia, w tym sumienna higiena i regularne kontrole.
Jakie są przeciwwskazania do wszczepienia implantów zębowych
Decyzja o wszczepieniu implantów zębowych, choć stanowi doskonałe rozwiązanie protetyczne, nie jest dostępna dla każdego pacjenta bezwzględnie. Istnieje szereg przeciwwskazań, które należy wziąć pod uwagę przed przystąpieniem do leczenia. Jedną z głównych grup przeciwwskazań są choroby ogólnoustrojowe, które mogą wpływać na proces gojenia i integracji implantu z kością. Należą do nich niekontrolowana cukrzyca, choroby autoimmunologiczne, ciężkie choroby sercowo-naczyniowe, osteoporoza w zaawansowanym stadium oraz pacjenci poddawani radioterapii w obrębie głowy i szyi. W takich przypadkach, ryzyko niepowodzenia zabiegu lub wystąpienia powikłań jest znacznie podwyższone.
Niewystarczająca ilość lub jakość tkanki kostnej w szczęce lub żuchwie jest kolejnym ważnym przeciwwskazaniem. Implant wymaga odpowiedniego podparcia kostnego do stabilnego osadzenia i prawidłowego funkcjonowania. Jeśli kość jest zbyt cienka, niska lub ma zbyt małą gęstość, konieczne może być przeprowadzenie zabiegów regeneracyjnych, takich jak augmentacja kości czy podniesienie dna zatoki szczękowej. Dopiero po pomyślnym zakończeniu tych procedur, które mogą trwać wiele miesięcy, możliwe jest wszczepienie implantu. Palenie tytoniu jest silnym czynnikiem ryzyka niepowodzenia leczenia implantologicznego. Nikotyna negatywnie wpływa na ukrwienie tkanek, spowalnia proces gojenia i zwiększa ryzyko infekcji oraz zapalenia tkanek okołowszczepowych. Dlatego pacjentom nałogowo palącym zaleca się zaprzestanie palenia na okres przed i po zabiegu.
Złe nawyki higieniczne i obecność aktywnej choroby przyzębia to kolejne czynniki, które mogą dyskwalifikować pacjenta z leczenia implantologicznego. Infekcje w jamie ustnej mogą przenieść się na implant, prowadząc do jego utraty. Przed wszczepieniem implantów konieczne jest wyleczenie wszelkich stanów zapalnych dziąseł i przyzębia oraz wdrożenie rygorystycznej higieny. Niektóre leki, zwłaszcza te wpływające na metabolizm kości (np. bisfosfoniany), mogą stanowić przeciwwskazanie lub wymagać szczególnej ostrożności i konsultacji z lekarzem prowadzącym. W przypadku braku niektórych zębów, gdy pozostałe zęby są w bardzo złym stanie, nie jest to bezpośrednie przeciwwskazanie, ale może wpłynąć na decyzję o rodzaju uzupełnienia protetycznego. Ostateczna decyzja o kwalifikacji do leczenia implantologicznego zawsze należy do lekarza stomatologa, który po przeprowadzeniu szczegółowej diagnostyki oceni wszystkie potencjalne ryzyka i korzyści.