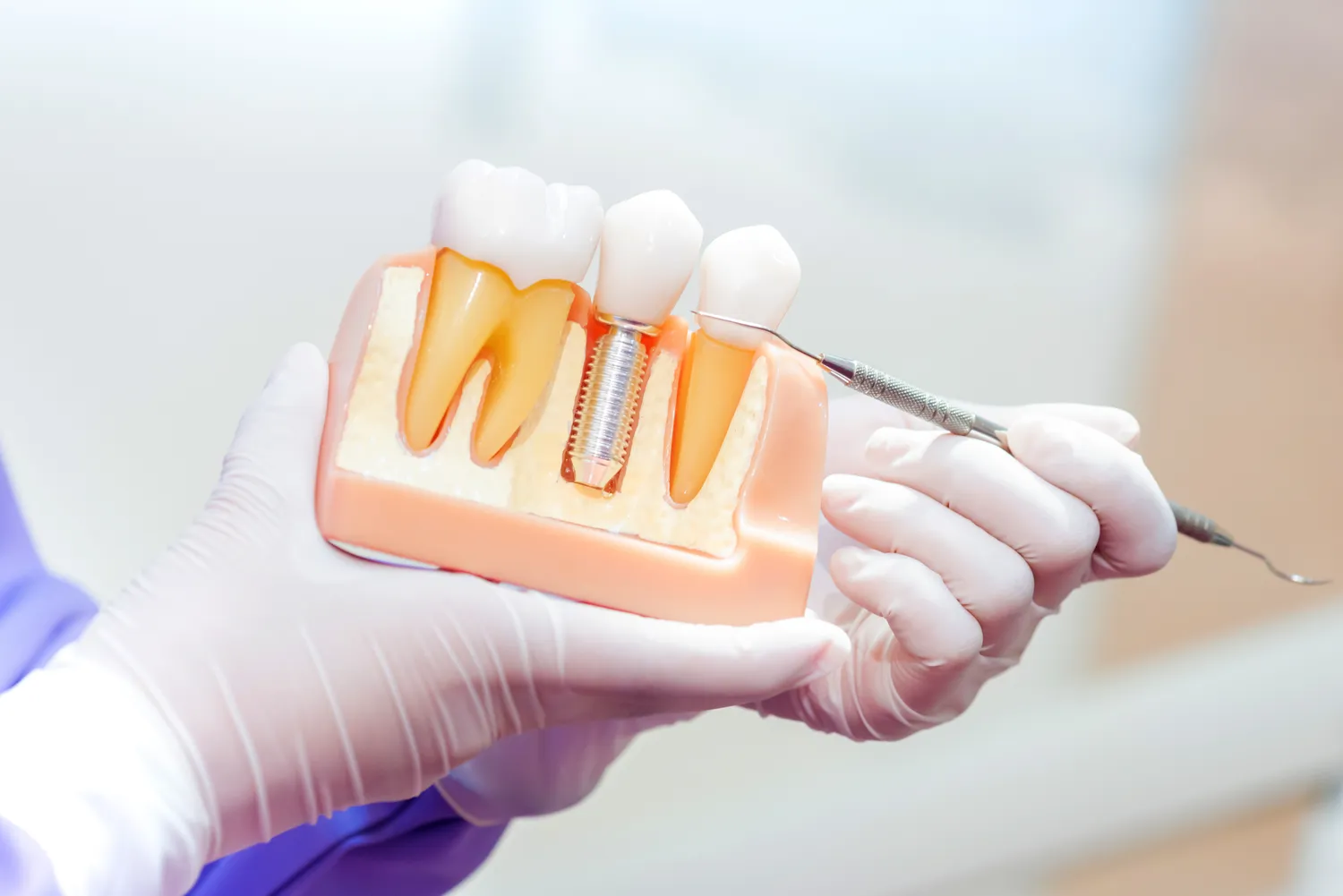
Implanty stomatologiczne stanowią rewolucyjne rozwiązanie w dziedzinie protetyki stomatologicznej, oferując trwałe i estetyczne uzupełnienie braków w uzębieniu. Procedura wszczepienia implantu, choć uważana za bezpieczną i skuteczną, nie jest jednak pozbawiona pewnych ograniczeń. Zrozumienie potencjalnych przeciwwskazań do wszczepienia implantów jest kluczowe dla zapewnienia powodzenia leczenia i uniknięcia komplikacji. W niniejszym artykule szczegółowo omówimy implanty stomatologiczne przeciwwskazania, analizując zarówno te bezwzględne, jak i względne, które wymagają szczególnej uwagi i konsultacji ze specjalistą.
Decyzja o wszczepieniu implantów powinna być poprzedzona dokładną diagnostyką i oceną stanu zdrowia pacjenta. Wszelkie wątpliwości dotyczące kwalifikacji do zabiegu powinny zostać rozwiane podczas konsultacji z doświadczonym implantologiem. Specjalista, biorąc pod uwagę indywidualne czynniki, pomoże ocenić, czy implanty stomatologiczne są odpowiednim rozwiązaniem w danym przypadku, czy też istnieją przeciwwskazania, które należy wziąć pod uwagę. Pamiętajmy, że zdrowie i bezpieczeństwo pacjenta są zawsze priorytetem.
Celem tego artykułu jest dostarczenie kompleksowej wiedzy na temat implanty stomatologiczne przeciwwskazania, umożliwiając pacjentom świadome podjęcie decyzji dotyczącej leczenia. Przedstawimy szczegółowy obraz czynników, które mogą wpływać na możliwość przeprowadzenia zabiegu, a także omówimy sposoby radzenia sobie z potencjalnymi problemami. Naszym zamiarem jest stworzenie materiału, który będzie nie tylko informacyjny, ale również praktyczny i pomocny dla każdego, kto rozważa implanty jako rozwiązanie dla swojego problemu z brakiem zębów.
Choroby ogólnoustrojowe a implanty stomatologiczne przeciwwskazania do zabiegu
Stan zdrowia ogólnego pacjenta odgrywa fundamentalną rolę w procesie kwalifikacji do wszczepienia implantów stomatologicznych. Niektóre choroby przewlekłe mogą stanowić poważne przeciwwskazanie do przeprowadzenia zabiegu, wpływając na proces gojenia, ryzyko infekcji oraz ogólną integrację implantu z tkanką kostną. Wśród schorzeń, które wymagają szczególnej uwagi implantologa, znajdują się między innymi nieuregulowana cukrzyca, choroby sercowo-naczyniowe, schorzenia autoimmunologiczne, a także niektóre choroby hematologiczne. Niekontrolowana cukrzyca, na przykład, znacząco upośledza zdolność organizmu do regeneracji tkanek i zwiększa ryzyko infekcji, co może prowadzić do niepowodzenia implantacji. Pacjenci z chorobami serca, szczególnie po przebytym zawale czy z niewydolnością krążenia, mogą wymagać specjalistycznej opieki kardiologicznej przed i po zabiegu, a w niektórych przypadkach wszczepienie implantu może być przeciwwskazane ze względu na ryzyko związane z znieczuleniem lub długotrwałym stresem. Podobnie, choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą wpływać na układ odpornościowy i proces gojenia, zwiększając ryzyko odrzucenia implantu. Pacjenci z zaburzeniami krzepnięcia krwi również wymagają szczegółowej oceny i konsultacji z hematologiem, ponieważ mogą być narażeni na zwiększone ryzyko krwawienia podczas i po zabiegu.
Konieczne jest, aby pacjent przed planowanym zabiegiem implantacji szczerze poinformował lekarza stomatologa o wszystkich swoich schorzeniach, przyjmowanych lekach i przebytych chorobach. Szczegółowy wywiad medyczny oraz ewentualne dodatkowe badania, takie jak oznaczenie poziomu glukozy we krwi, badania krzepliwości, czy konsultacje z lekarzami innych specjalności, pozwalają na dokładną ocenę ryzyka i podjęcie świadomej decyzji. W niektórych przypadkach, dzięki odpowiedniej kontroli choroby podstawowej, np. poprzez wyrównanie poziomu cukru we krwi lub odpowiednie leczenie chorób serca, implantacja może być możliwa. Jednak w sytuacjach, gdy ryzyko powikłań jest wysokie, lekarz może zalecić alternatywne metody leczenia protetycznego. Pamiętajmy, że zdrowie pacjenta jest nadrzędne, a decyzja o braku możliwości wszczepienia implantów jest zawsze podyktowana troską o jego dobro i bezpieczeństwo.
Choroby układu oddechowego, takie jak przewlekła obturacyjna choroba płuc (POChP), również mogą wpływać na bezpieczeństwo pacjenta podczas zabiegu. Długotrwałe zabiegi chirurgiczne, nawet te stosunkowo proste, mogą stanowić obciążenie dla układu oddechowego, a w połączeniu z potencjalnym stresem i potrzebą znieczulenia, mogą prowadzić do komplikacji oddechowych. W przypadku pacjentów z zaawansowaną POChP, ryzyko niedotlenienia lub pogorszenia stanu płuc może być na tyle wysokie, że implantacja zostanie uznana za zbyt ryzykowną. W takich sytuacjach, lekarz może zalecić podjęcie kroków w celu poprawy stanu płuc przed zabiegiem lub rozważenie mniej inwazyjnych metod uzupełniania braków w uzębieniu. Kluczowa jest tutaj otwarta komunikacja między pacjentem a zespołem medycznym, aby zapewnić najwyższy poziom bezpieczeństwa.
Stan zdrowia jamy ustnej a implanty stomatologiczne przeciwwskazania bezwzględne
Stan higieny jamy ustnej oraz obecność aktywnych procesów zapalnych stanowią jedne z najczęstszych i najpoważniejszych przeciwwskazań do wszczepienia implantów stomatologicznych. Niewystarczająca higiena prowadzi do nagromadzenia płytki nazębnej i kamienia, co z kolei sprzyja rozwojowi chorób przyzębia, takich jak paradontoza. Paradontoza jest chorobą zapalną, która prowadzi do utraty tkanki kostnej otaczającej zęby, a w konsekwencji do ich rozchwiania i wypadania. Wszczepienie implantu w środowisku zainfekowanym lub z obecnością aktywnego stanu zapalnego znacząco zwiększa ryzyko niepowodzenia zabiegu, infekcji okołowszczepowej (peri-implantitis) oraz utraty implantu. Peri-implantitis jest stanem zapalnym tkanek otaczających implant, który może prowadzić do jego niestabilności i konieczności usunięcia. Dlatego też, przed przystąpieniem do leczenia implantologicznego, konieczne jest doprowadzenie jamy ustnej do idealnego stanu zdrowia.
Wszelkie aktywne infekcje w jamie ustnej, takie jak próchnica głęboka, ropnie okołowierzchołkowe, czy zaniedbane zapalenie dziąseł, muszą zostać wyleczone przed wszczepieniem implantu. Nieleczone ogniska infekcji mogą stanowić potencjalne źródło bakterii, które mogą przedostać się do miejsca wszczepienia implantu, prowadząc do powikłań. Lekarz stomatolog przeprowadzi dokładną analizę stanu uzębienia, oceni stopień zaawansowania próchnicy i chorób przyzębia, a także zaleci odpowiednie leczenie. Może to obejmować profesjonalne czyszczenie zębów, leczenie endodontyczne, ekstrakcję zębów nie nadających się do leczenia, a także instruktaż higieny jamy ustnej.
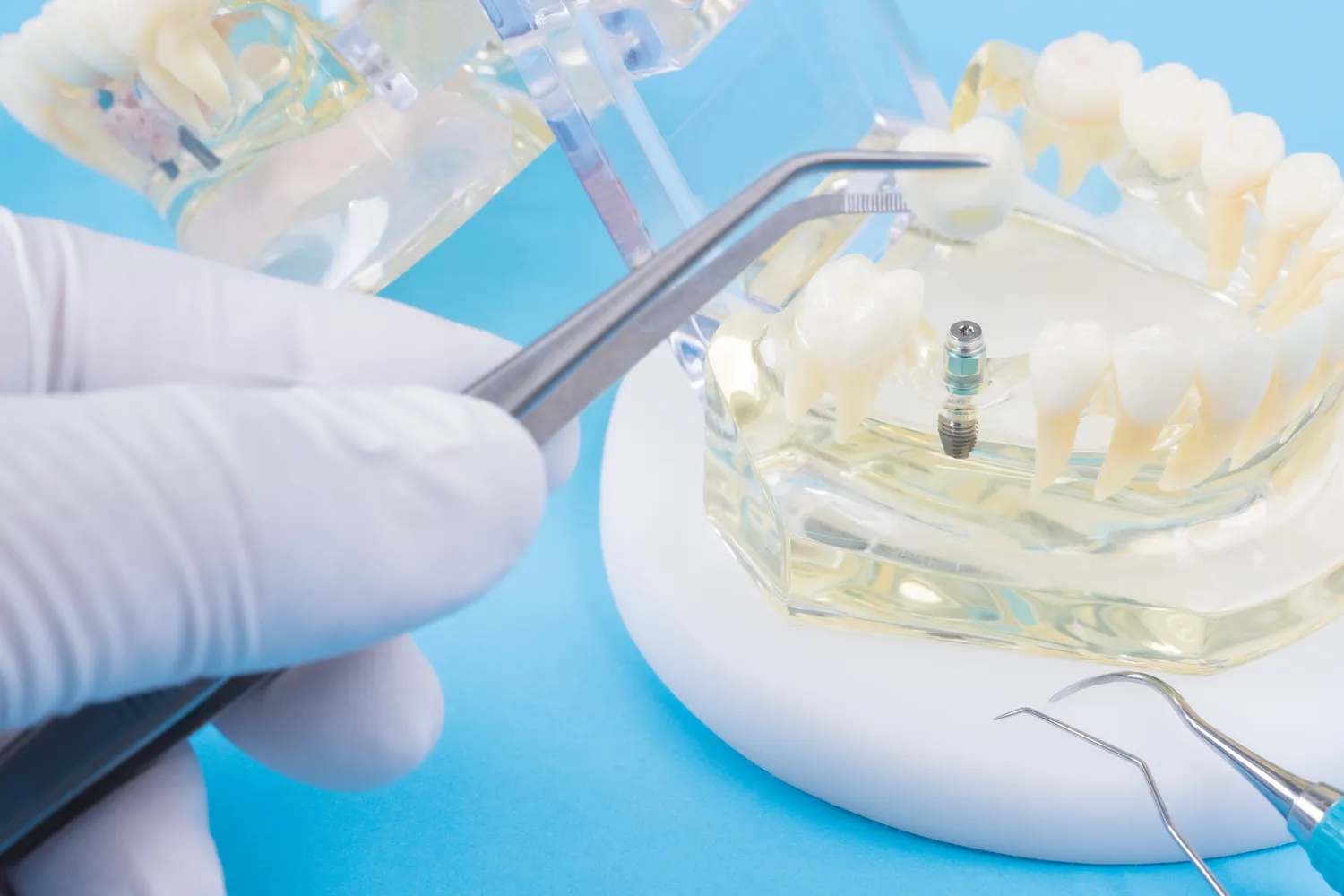
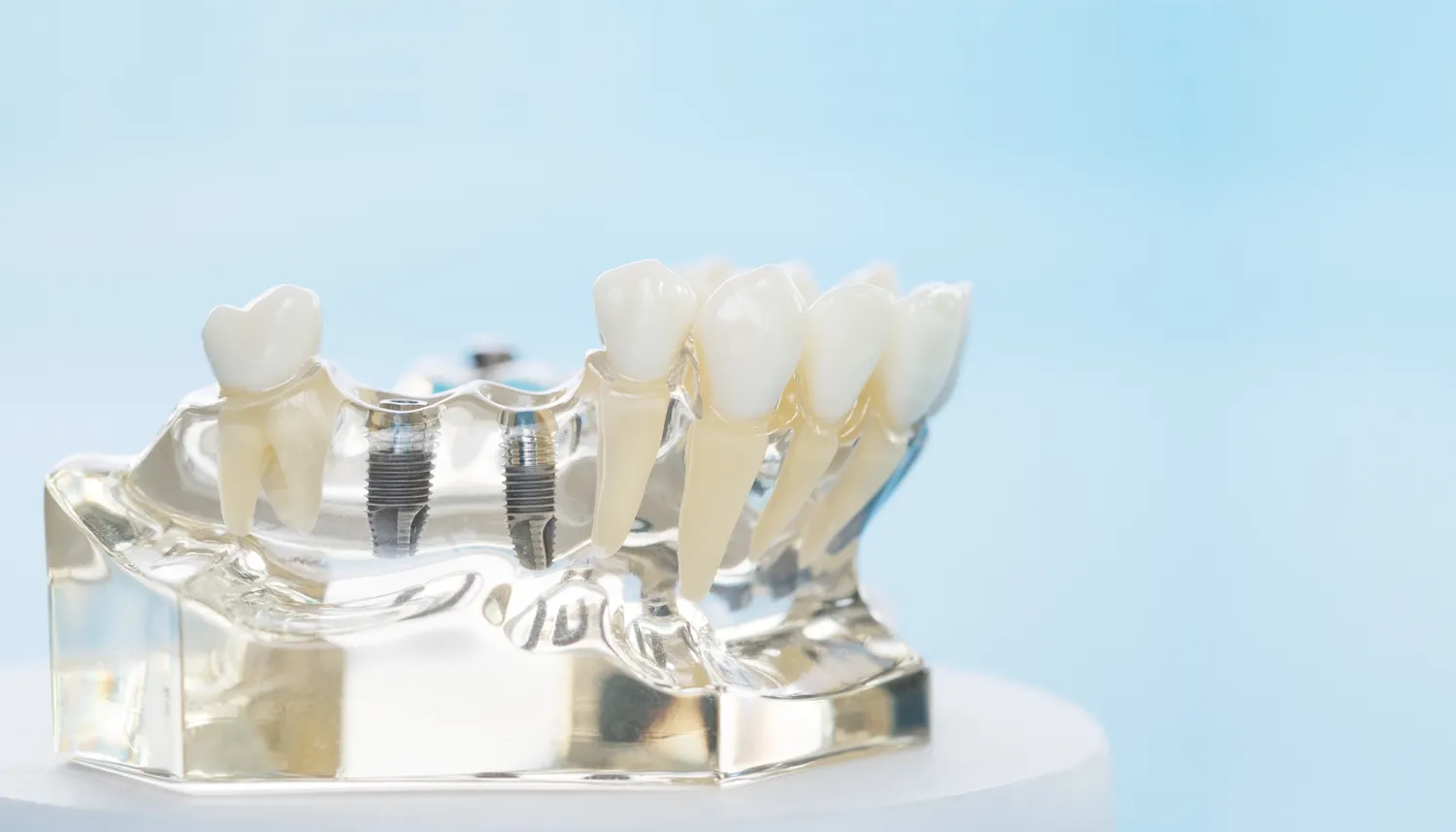
Kolejnym ważnym aspektem, który należy rozważyć, jest stan tkanki kostnej w miejscu planowanego wszczepienia implantu. Niewystarczająca ilość lub jakość kości może stanowić przeciwwskazanie do implantacji lub wymagać przeprowadzenia dodatkowych procedur, takich jak augmentacja kości (sterowana regeneracja kości). Utrata kości może być spowodowana długotrwałym brakiem zębów, chorobami przyzębia, urazami lub stanami zapalnymi. W takich przypadkach, lekarz może zasugerować podniesienie dna zatoki szczękowej (sinus lift) lub inne techniki regeneracyjne, aby zapewnić odpowiednie podparcie dla implantu. Po przeprowadzeniu takich zabiegów, konieczny jest okres gojenia, który może trwać kilka miesięcy, zanim będzie można przystąpić do wszczepienia implantu. Dokładna diagnostyka radiologiczna, w tym tomografia komputerowa (CBCT), jest niezbędna do oceny grubości i wysokości kości, a także do zaplanowania optymalnego umiejscowienia implantu.
Czynniki stylu życia a implanty stomatologiczne przeciwwskazania do zastosowania
Sposób życia pacjenta ma znaczący wpływ na powodzenie leczenia implantologicznego. Palenie tytoniu jest jednym z głównych czynników ryzyka, który może prowadzić do niepowodzenia implantacji. Nikotyna zawarta w papierosach powoduje skurcz naczyń krwionośnych, co ogranicza dopływ tlenu i składników odżywczych do tkanki kostnej i dziąseł, utrudniając proces gojenia i integracji implantu z kością. Badania naukowe jednoznacznie wskazują na znacznie wyższe wskaźniki niepowodzeń implantów u osób palących w porównaniu do osób niepalących. Dodatkowo, palenie tytoniu zwiększa ryzyko rozwoju infekcji i chorób przyzębia, co jest kolejnym czynnikiem negatywnie wpływającym na stabilność implantu. Lekarze często zalecają pacjentom zaprzestanie palenia na okres przynajmniej kilku tygodni przed zabiegiem i kontynuowanie abstynencji przez cały okres leczenia, a nawet po jego zakończeniu, aby zmaksymalizować szanse na sukces. W niektórych przypadkach, silne uzależnienie od nikotyny może stanowić względne przeciwwskazanie do implantacji, wymagające dokładnej oceny ryzyka i korzyści.
Nadmierne spożycie alkoholu również może negatywnie wpływać na proces gojenia i zwiększać ryzyko powikłań. Alkohol, szczególnie w dużych ilościach, może osłabiać układ odpornościowy, upośledzać funkcje wątroby odpowiedzialnej za metabolizm leków, a także prowadzić do odwodnienia organizmu. Te czynniki mogą spowolnić proces regeneracji tkanek i zwiększyć podatność na infekcje. Chociaż umiarkowane spożycie alkoholu zazwyczaj nie stanowi bezpośredniego przeciwwskazania, lekarz może zalecić ograniczenie lub całkowite zaprzestanie jego spożywania na okres rekonwalescencji. Ważne jest, aby pacjent był szczery co do swoich nawyków związanych ze spożywaniem alkoholu, aby lekarz mógł ocenić potencjalne ryzyko i udzielić odpowiednich zaleceń.
Niewłaściwa dieta i niedobory żywieniowe, zwłaszcza witamin i minerałów kluczowych dla zdrowia kości i tkanek miękkich (np. witamina C, D, wapń, cynk), mogą również wpływać na proces gojenia. Chociaż rzadko stanowią one bezwzględne przeciwwskazanie, w przypadku stwierdzonych niedoborów lekarz może zalecić suplementację diety, aby wspierać organizm w procesie regeneracji. Ponadto, niektóre substancje psychoaktywne mogą wpływać na zdolność pacjenta do współpracy z lekarzem, prawidłowego dbania o higienę jamy ustnej, a także na proces gojenia. W przypadku stosowania niektórych leków wpływających na ośrodkowy układ nerwowy, lekarz musi być o tym poinformowany, aby ocenić potencjalne interakcje z lekami stosowanymi podczas i po zabiegu. Zawsze należy informować lekarza o wszystkich przyjmowanych substancjach.
Przeciwwskazania psychologiczne i nieprawidłowe oczekiwania dotyczące implantów
Chociaż implanty stomatologiczne są zazwyczaj bardzo skuteczne, niektórzy pacjenci mogą mieć nierealistyczne oczekiwania co do efektów leczenia. Ważne jest, aby lekarz stomatolog przeprowadził dokładną rozmowę z pacjentem, wyjaśniając wszystkie etapy leczenia, możliwe rezultaty, a także potencjalne ograniczenia i ryzyko. Pacjenci, którzy oczekują natychmiastowego, idealnego uśmiechu bez żadnych kompromisów, mogą być rozczarowani. Niektóre przypadki wymagają kilku etapów leczenia, a proces integracji implantu z kością trwa kilka miesięcy. Ponadto, wygląd implantu, choć bardzo naturalny, może nie być identyczny z wyglądem naturalnego zęba w każdym aspekcie, zwłaszcza w przypadku pacjentów z zaawansowaną utratą tkanki kostnej i dziąseł. Niezadowolenie pacjenta z efektów estetycznych, wynikające z nierealistycznych oczekiwań, może prowadzić do frustracji i negatywnego odbioru całego leczenia. Dlatego kluczowa jest szczera i otwarta komunikacja, a także ustalenie realistycznych celów terapeutycznych, które uwzględniają indywidualne możliwości.
W niektórych przypadkach, pacjenci mogą wykazywać silny lęk przed zabiegami stomatologicznymi, który może stanowić przeszkodę w przeprowadzeniu implantacji. Fobia stomatologiczna, czyli paniczny lęk przed wizytą u dentysty, może uniemożliwić pacjentowi współpracę podczas zabiegu, a nawet samo podjęcie decyzji o leczeniu. W takich sytuacjach, lekarz może zaproponować różne metody radzenia sobie ze stresem, takie jak sedacja wziewna (podtlenek azotu), sedacja dożylna, a w skrajnych przypadkach, leczenie w znieczuleniu ogólnym. Czasami konieczna jest również współpraca z psychologiem, który pomoże pacjentowi przezwyciężyć lęk. Niekontrolowany, silny stres podczas zabiegu może również negatywnie wpływać na proces gojenia. Dlatego ocena stanu psychicznego pacjenta i jego gotowości do podjęcia leczenia jest równie ważna jak ocena stanu jego zdrowia fizycznego.
Zaburzenia psychiczne, takie jak depresja, zaburzenia lękowe czy zaburzenia odżywiania, mogą również wpływać na możliwość przeprowadzenia zabiegu. Pacjenci cierpiący na depresję mogą mieć obniżoną motywację do dbania o higienę jamy ustnej i przestrzegania zaleceń pooperacyjnych, co zwiększa ryzyko powikłań. Osoby z zaburzeniami odżywiania, takie jak anoreksja czy bulimia, mogą mieć problemy z metabolizmem i gojeniem, a także z niedoborami żywieniowymi, które negatywnie wpływają na zdrowie kości. W przypadku pacjentów z podejrzeniem zaburzeń psychicznych, lekarz może zalecić konsultację z psychiatrą lub psychologiem, aby ocenić, czy leczenie implantologiczne jest w danym momencie wskazane i bezpieczne. Zapewnienie pacjentowi wsparcia psychologicznego i odpowiedniej opieki jest kluczowe dla powodzenia całego procesu terapeutycznego.
Specyficzne sytuacje i implanty stomatologiczne przeciwwskazania czasowe
Istnieją pewne sytuacje, które mogą stanowić tymczasowe przeciwwskazanie do wszczepienia implantów stomatologicznych. W takich przypadkach, po ustąpieniu przyczyny, która uniemożliwia zabieg, implantacja może być przeprowadzona. Należą do nich między innymi okres ciąży oraz karmienia piersią. Chociaż nie ma jednoznacznych dowodów na szkodliwość procedury implantacji dla płodu czy niemowlęcia, ze względów ostrożności lekarze zazwyczaj odradzają przeprowadzanie tego typu zabiegów w tym okresie. Znieczulenie stosowane podczas zabiegu, stres związany z procedurą, a także konieczność przyjmowania pewnych leków po zabiegu mogą potencjalnie wpłynąć na zdrowie matki i dziecka. Dlatego też, zaleca się odłożenie wszczepienia implantów do czasu po zakończeniu okresu karmienia. W międzyczasie, pacjentka powinna dbać o higienę jamy ustnej i w razie potrzeby stosować tymczasowe rozwiązania protetyczne, aby zapewnić komfort i estetykę.
Okres aktywnego leczenia onkologicznego, zwłaszcza chemioterapii i radioterapii, również stanowi przeciwwskazanie do implantacji. Terapie te znacząco osłabiają organizm, obniżają odporność i upośledzają proces gojenia, co zwiększa ryzyko infekcji i niepowodzenia zabiegu. Po zakończeniu leczenia onkologicznego i uzyskaniu zgody lekarza onkologa, po odpowiednim okresie rekonwalescencji, implantacja może być rozważana. Ważne jest, aby lekarz implantolog współpracował z onkologiem pacjenta, aby zapewnić kompleksową i bezpieczną opiekę. W niektórych przypadkach, pacjenci po leczeniu onkologicznym mogą mieć również obniżoną gęstość kości, co może wymagać dodatkowych procedur regeneracyjnych przed wszczepieniem implantu.
Niewyrównane problemy stomatologiczne, takie jak aktywne stany zapalne dziąseł, nieleczona próchnica, czy obecność ropni, muszą zostać wyeliminowane przed wszczepieniem implantu. Wszczepienie implantu w zainfekowane środowisko jest jednoznacznie przeciwwskazane i prowadzi do poważnych powikłań. Podobnie, pacjenci, którzy niedawno przeszli rozległe zabiegi chirurgiczne w obrębie jamy ustnej, powinni odczekać odpowiedni czas na zagojenie się tkanek przed przystąpieniem do implantacji. Czas ten jest indywidualny i zależy od rozległości zabiegu oraz tempa gojenia się pacjenta. Lekarz stomatolog oceni stan pacjenta i określi optymalny moment na przeprowadzenie zabiegu implantacji. W okresie oczekiwania, można zastosować tymczasowe uzupełnienia protetyczne, aby pacjent mógł normalnie funkcjonować.
W przypadku stosowania określonych leków, takich jak bifosfoniany, które są często przepisywane w leczeniu osteoporozy lub po leczeniu nowotworów kości, konieczna jest szczególna ostrożność. Bifosfoniany mogą wpływać na metabolizm kostny i zwiększać ryzyko martwicy kości szczęki lub żuchwy (osteonekrozy), szczególnie w miejscach po zabiegach chirurgicznych. Przed planowaną implantacją u pacjentów przyjmujących bifosfoniany, konieczna jest konsultacja z lekarzem prowadzącym, który określi potencjalne ryzyko i zaleci odpowiednie postępowanie. W niektórych przypadkach, lekarz może zalecić przerwę w przyjmowaniu leku przed zabiegiem lub zastosowanie alternatywnych metod leczenia.