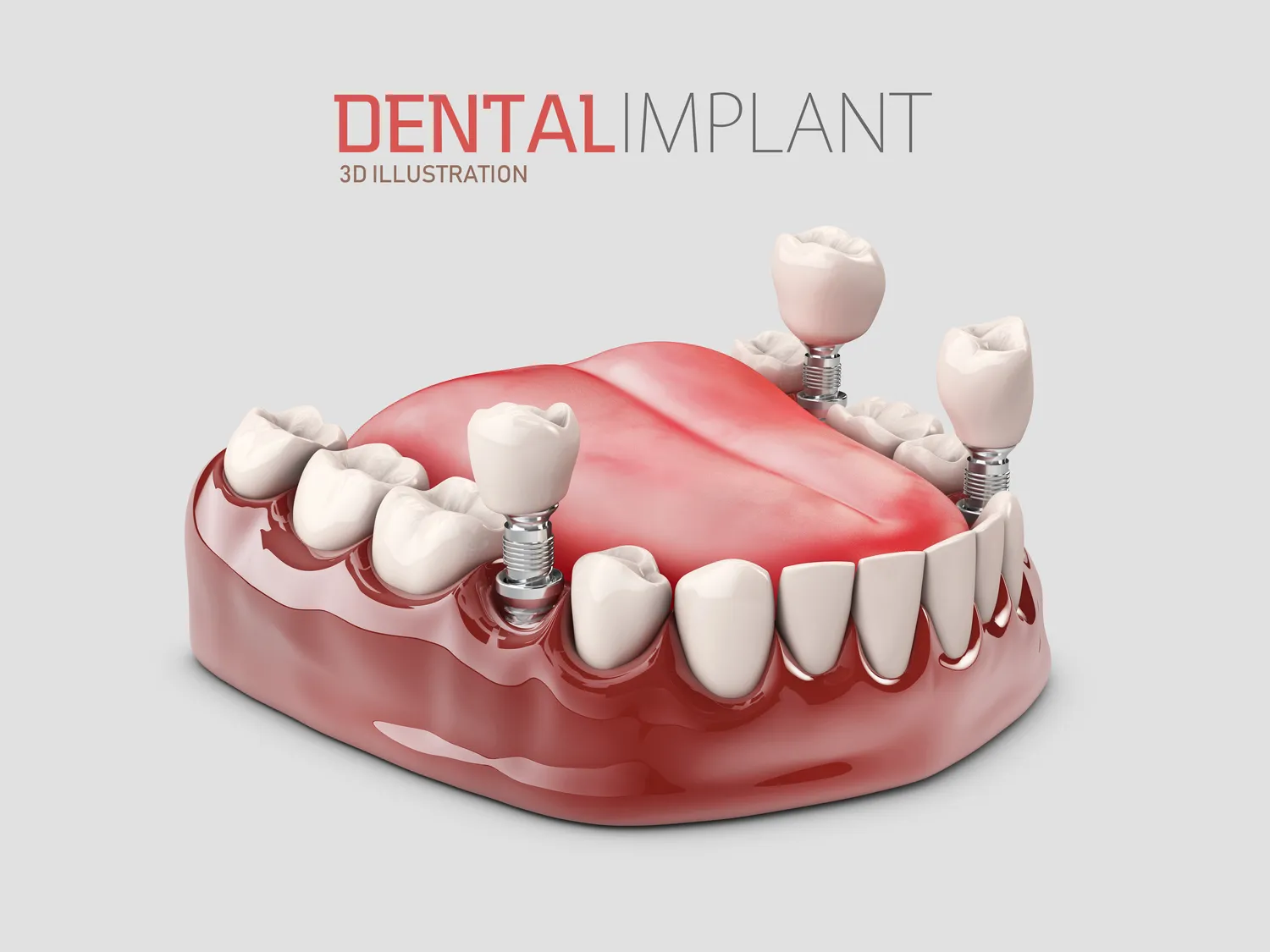
Niedoczynność tarczycy to schorzenie endokrynologiczne, które dotyka coraz większej liczby osób. Charakteryzuje się ona niedoborem hormonów tarczycy, co prowadzi do spowolnienia procesów metabolicznych w całym organizmie. Choć problemy z tarczycą mogą wpływać na wiele aspektów zdrowia, często pomija się ich znaczenie w kontekście stomatologii, zwłaszcza w przypadku procedur inwazyjnych, takich jak wszczepianie implantów zębowych. Pacjenci z niedoczynnością tarczycy, planujący uzupełnienie braków w uzębieniu za pomocą implantów, powinni być świadomi potencjalnych ryzyk i odpowiednio przygotować się do zabiegu. Zrozumienie, jak stan tarczycy może wpływać na proces gojenia i integrację implantu z kością, jest kluczowe dla osiągnięcia sukcesu terapeutycznego i uniknięcia powikłań. Niniejszy artykuł ma na celu szczegółowe omówienie zagadnień związanych z niedoczynnością tarczycy i implantami zębowymi, dostarczając kompleksowych informacji niezbędnych dla pacjentów i lekarzy stomatologów.
Zanim podejmie się decyzję o wszczepieniu implantów zębowych, niezwykle ważne jest, aby omówić swoją historię medyczną z lekarzem stomatologiem. Szczególne znaczenie ma poinformowanie o zdiagnozowanej niedoczynności tarczycy, jej przyczynach oraz stosowanym leczeniu. Odpowiednie zbilansowanie poziomu hormonów tarczycy przed zabiegiem jest fundamentalne. Niedoczynność tarczycy, szczególnie nieleczona lub źle kontrolowana, może negatywnie wpływać na zdolność organizmu do regeneracji i gojenia. Proces integracji implantu z kością, znany jako osteointegracja, wymaga optymalnych warunków fizjologicznych. Wszelkie zaburzenia metaboliczne, wywołane niedoborem hormonów tarczycy, mogą ten proces utrudniać, zwiększając ryzyko niepowodzenia terapii implantologicznej. Dlatego też, ścisła współpraca z endokrynologiem i stomatologiem jest niezbędna.
Wpływ niedoczynności tarczycy na proces osteointegracji implantów
Osteointegracja to złożony proces biologiczny, w którym tkanka kostna bezpośrednio integruje się z powierzchnią implantu, tworząc stabilne i trwałe połączenie. Niedoczynność tarczycy, poprzez swoje ogólnoustrojowe działanie, może znacząco wpłynąć na przebieg tego kluczowego etapu leczenia implantologicznego. Hormony tarczycy odgrywają ważną rolę w metabolizmie kostnym, regulując aktywność komórek kościotwórczych (osteoblastów) i kościogubnych (osteoklastów). W przypadku niedoboru tych hormonów, procesy przebudowy kości ulegają spowolnieniu, co może prowadzić do zmniejszonej zdolności tkanki kostnej do prawidłowej integracji z implantem. Stan ten może objawiać się jako wydłużony czas gojenia, a w skrajnych przypadkach nawet jako całkowite niepowodzenie osteointegracji, prowadzące do utraty wszczepu.
Dodatkowo, niedoczynność tarczycy często wiąże się z innymi problemami zdrowotnymi, takimi jak zwiększone ryzyko infekcji czy zaburzenia krzepnięcia krwi. Te współistniejące schorzenia mogą dodatkowo komplikować proces leczenia implantologicznego. Zwiększona podatność na infekcje może prowadzić do stanów zapalnych w okolicy implantu, co jest jednym z głównych czynników ryzyka niepowodzenia osteointegracji. Z kolei zaburzenia krzepnięcia, jeśli nie są odpowiednio kontrolowane, mogą powodować nadmierne krwawienie podczas zabiegu chirurgicznego i po jego zakończeniu, utrudniając tworzenie się odpowiedniego środowiska do gojenia tkanki kostnej. Dlatego też, dokładna ocena stanu zdrowia pacjenta i ewentualne wprowadzenie modyfikacji w planie leczenia są niezbędne.
Ważne jest również, aby pamiętać o wpływie niedoczynności tarczycy na ogólny stan pacjenta. Zmęczenie, osłabienie, obniżona odporność – to symptomy często towarzyszące temu schorzeniu. Mogą one wpływać na zdolność pacjenta do przestrzegania zaleceń pooperacyjnych, co jest kluczowe dla sukcesu terapii. Pacjenci powinni być poinformowani o konieczności ścisłego przestrzegania higieny jamy ustnej, stosowania się do zaleceń dietetycznych oraz unikania nadmiernego wysiłku fizycznego w okresie rekonwalescencji. Tylko poprzez kompleksowe podejście, uwzględniające zarówno specyfikę choroby tarczycy, jak i ogólny stan pacjenta, można zminimalizować ryzyko powikłań i zapewnić optymalne warunki dla powodzenia leczenia implantologicznego.
Jak przygotować się do zabiegu wszczepienia implantów zębów
Skuteczne przygotowanie do zabiegu wszczepienia implantów zębowych u pacjentów z niedoczynnością tarczycy wymaga wieloaspektowego podejścia, obejmującego zarówno konsultacje medyczne, jak i modyfikacje stylu życia. Pierwszym i kluczowym krokiem jest szczegółowa konsultacja z lekarzem stomatologiem, podczas której należy otwarcie poinformować o diagnozie niedoczynności tarczycy. Lekarz stomatolog powinien zostać zapoznany z historią choroby, stosowanymi lekami oraz wynikami ostatnich badań hormonalnych. Następnie, niezbędna jest konsultacja z endokrynologiem. Celem tej wizyty jest ocena aktualnego stanu hormonalnego i upewnienie się, że poziomy hormonów tarczycy są w normie terapeutycznej. Często zaleca się, aby poziom TSH (hormonu tyreotropowego) był stabilny i znajdował się w zalecanym przedziale referencyjnym przez okres co najmniej kilku miesięcy przed planowanym zabiegiem chirurgicznym. Niewłaściwie leczona lub niekontrolowana niedoczynność tarczycy może stanowić przeciwwskazanie do przeprowadzenia zabiegu implantologicznego.
Oprócz kontroli hormonalnej, pacjenci powinni zadbać o ogólny stan zdrowia. Oznacza to przede wszystkim:
- Utrzymanie prawidłowej masy ciała, ponieważ nadwaga lub otyłość mogą negatywnie wpływać na proces gojenia.
- Stosowanie zbilansowanej diety bogatej w witaminy i minerały, zwłaszcza wapń i witaminę D, które są kluczowe dla zdrowia kości.
- Unikanie palenia tytoniu, które znacząco obniża ukrwienie tkanek i spowalnia procesy regeneracyjne, zwiększając ryzyko niepowodzenia implantacji.
- Ograniczenie spożycia alkoholu, który również może negatywnie wpływać na gojenie.
- Zapewnienie odpowiedniej higieny jamy ustnej na długo przed zabiegiem, aby zminimalizować ryzyko infekcji bakteryjnych.
W niektórych przypadkach lekarz stomatolog może zalecić dodatkowe badania, takie jak morfologia krwi czy oznaczenie poziomu glukozy, aby wykluczyć inne potencjalne czynniki ryzyka. Ważne jest również, aby pacjent był świadomy potencjalnych interakcji między lekami stosowanymi w leczeniu niedoczynności tarczycy a lekami znieczulającymi lub antybiotykami przepisywanymi po zabiegu. Wszystkie te aspekty powinny być omówione z lekarzem prowadzącym, aby zapewnić maksymalne bezpieczeństwo i komfort pacjenta w trakcie całego procesu leczenia. Właściwe przygotowanie to fundament sukcesu, szczególnie w przypadku pacjentów z chorobami przewlekłymi.
Możliwe powikłania po wszczepieniu implantów zębów
Nawet przy starannym przygotowaniu, pacjenci z niedoczynnością tarczycy mogą być bardziej narażeni na pewne specyficzne powikłania związane z wszczepieniem implantów zębowych. Jednym z najczęściej obserwowanych problemów jest przedłużony okres gojenia. Spowolniony metabolizm kostny, charakterystyczny dla niedoczynności tarczycy, może sprawić, że proces integracji implantu z kością będzie trwał dłużej niż u osób zdrowych. Może to zwiększać ryzyko ruchomości implantu przed pełnym zrośnięciem się z kością, a w skrajnych przypadkach prowadzić do jego odrzucenia.
Kolejnym potencjalnym powikłaniem jest zwiększone ryzyko infekcji. Niedoczynność tarczycy może osłabiać układ odpornościowy, czyniąc organizm bardziej podatnym na zakażenia bakteryjne. Infekcje w okolicy wszczepionego implantu, takie jak zapalenie ozębnej czy periimplantitis, mogą prowadzić do utraty tkanki kostnej wokół implantu i w konsekwencji do jego niestabilności. Dlatego też, profilaktyka przeciwbakteryjna, zarówno przed, w trakcie, jak i po zabiegu, odgrywa niezwykle ważną rolę. Stosowanie odpowiednich płukanek antyseptycznych oraz antybiotykoterapii, zgodnie z zaleceniami lekarza, jest kluczowe dla zapobiegania tego typu komplikacjom.
Inne możliwe powikłania, które mogą wystąpić u pacjentów z niedoczynnością tarczycy, obejmują:
- Nadmierne krwawienie po zabiegu, zwłaszcza jeśli niedoczynność tarczycy wpływa na krzepliwość krwi.
- Gorsze gojenie się tkanek miękkich, co może prowadzić do problemów z tworzeniem się prawidłowej linii dziąseł wokół implantu.
- Zwiększone ryzyko bólu i obrzęku, które mogą utrzymywać się dłużej niż zazwyczaj.
- Potencjalne problemy z regeneracją nerwów, jeśli zabieg obejmuje okolice wrażliwe.
Ważne jest, aby pacjenci byli świadomi tych potencjalnych ryzyk i natychmiast zgłaszali lekarzowi wszelkie niepokojące objawy, takie jak nasilający się ból, gorączka, obrzęk, wyciek ropy czy ruchomość implantu. Wczesne wykrycie i odpowiednia interwencja medyczna mogą znacząco zwiększyć szanse na pomyślne zakończenie leczenia i zminimalizować negatywne skutki powikłań. Regularne kontrole stomatologiczne po zabiegu są również niezbędne do monitorowania stanu implantu i otaczających tkanek.
Rola leczenia hormonalnego w sukcesie implantacji zębowej
Prawidłowo zbilansowane leczenie hormonalne jest absolutnym fundamentem, który decyduje o sukcesie procedury wszczepienia implantów zębowych u pacjentów zmagających się z niedoczynnością tarczycy. Hormony tarczycy, takie jak tyroksyna (T4) i trijodotyronina (T3), odgrywają kluczową rolę w regulacji metabolizmu całego organizmu, w tym metabolizmu tkanki kostnej. Ich niedobór, charakterystyczny dla niedoczynności tarczycy, prowadzi do spowolnienia procesów anabolicznych, które są niezbędne dla prawidłowej osteointegracji, czyli zrastania się implantu z kością.
Celem terapii hormonalnej przed zabiegiem implantologicznym jest osiągnięcie i utrzymanie stabilnego poziomu hormonów tarczycy w granicach fizjologicznych. Oznacza to, że poziom TSH, hormonu produkowanego przez przysadkę mózgową, który stymuluje tarczycę do produkcji hormonów, powinien być utrzymywany w ściśle określonym przedziale terapeutycznym. Zazwyczaj zaleca się, aby poziom TSH był stabilny i mieścił się w dolnej części normy referencyjnej przez co najmniej kilka miesięcy przed planowanym zabiegiem chirurgicznym. Stabilizacja hormonalna nie tylko ułatwia proces osteointegracji, ale również poprawia ogólną zdolność organizmu do regeneracji i zmniejsza ryzyko wystąpienia powikłań pooperacyjnych, takich jak infekcje czy przedłużone krwawienie.
Ważne jest również, aby pacjent pozostawał pod stałą opieką endokrynologa i regularnie wykonywał badania kontrolne poziomu hormonów tarczycy. Lekarz stomatolog powinien być na bieżąco informowany o wynikach tych badań oraz o ewentualnych zmianach w schemacie leczenia hormonalnego. W niektórych przypadkach, lekarz może zdecydować o czasowym zwiększeniu dawki leków hormonalnych w okresie okołozabiegowym, aby zapewnić optymalne warunki dla gojenia. Należy pamiętać, że nawet po udanej implantacji, pacjenci z niedoczynnością tarczycy powinni kontynuować leczenie hormonalne i regularnie odwiedzać stomatologa w celu monitorowania stanu implantów i dziąseł. Długoterminowa stabilność hormonalna jest kluczowa dla utrzymania efektów leczenia implantologicznego.
Alternatywne metody leczenia braku zębów dla pacjentów
Dla pacjentów z niedoczynnością tarczycy, u których istnieją przeciwwskazania do wszczepienia implantów zębowych lub którzy wolą rozważyć inne opcje, istnieje szereg alternatywnych metod leczenia braków w uzębieniu. Wybór najodpowiedniejszej metody zależy od indywidualnej sytuacji pacjenta, liczby brakujących zębów, stanu zdrowia jamy ustnej oraz preferencji estetycznych i funkcjonalnych.
Jedną z najpopularniejszych alternatyw są tradycyjne protezy zębowe. Dostępne są dwa główne rodzaje: protezy ruchome oraz protezy stałe. Protezy ruchome, potocznie nazywane wyjmowanymi, mogą być częściowe (uzupełniające kilka brakujących zębów) lub całkowite (przy braku wszystkich zębów w szczęce lub żuchwie). Są one stosunkowo tanie i proste w wykonaniu, jednak ich stabilność i komfort użytkowania mogą być ograniczone. Protezy stałe, takie jak mosty protetyczne, są cementowane na naturalnych zębach pacjenta, które zostały wcześniej oszlifowane. Mosty zapewniają lepszą stabilność i estetykę niż protezy ruchome, jednak wymagają poświęcenia zdrowych zębów filarowych, co może być niepożądane.
Inną ważną opcją są protezy szkieletowe. Są to protezy częściowe, które opierają się na metalowym szkielecie, łączącym elementy akrylowe z metalowymi klamrami lub zatrzaskami. Klamry mocowane są na pozostałych zębach pacjenta, zapewniając protezie lepszą stabilność niż tradycyjne protezy ruchome. Protezy szkieletowe są dobrym rozwiązaniem w przypadku większych braków zębowych, gdy nie można zastosować mostu protetycznego, a pacjent nie chce lub nie może zdecydować się na implanty.
Warto również wspomnieć o mniej inwazyjnych możliwościach, które mogą być brane pod uwagę w specyficznych sytuacjach. Choć nie są one pełnym uzupełnieniem braku zęba, mogą służyć jako tymczasowe rozwiązania lub w połączeniu z innymi metodami. Należą do nich między innymi:
- Zastosowanie materiałów kompozytowych lub ceramicznych do odbudowy niewielkich ubytków lub jako element tymczasowego uzupełnienia.
- Rozważenie możliwości leczenia ortodontycznego w celu zamknięcia przestrzeni po brakujących zębach, jeśli jest to biomechanicznie możliwe i uzasadnione.
Decyzja o wyborze metody leczenia powinna być podjęta po dokładnej konsultacji z lekarzem stomatologiem, który uwzględni wszystkie czynniki medyczne, w tym stan zdrowia pacjenta związany z niedoczynnością tarczycy, a także jego indywidualne potrzeby i oczekiwania. Szczegółowe omówienie wszystkich dostępnych opcji pozwala na podjęcie świadomej decyzji, która zapewni najlepsze rezultaty funkcjonalne i estetyczne.