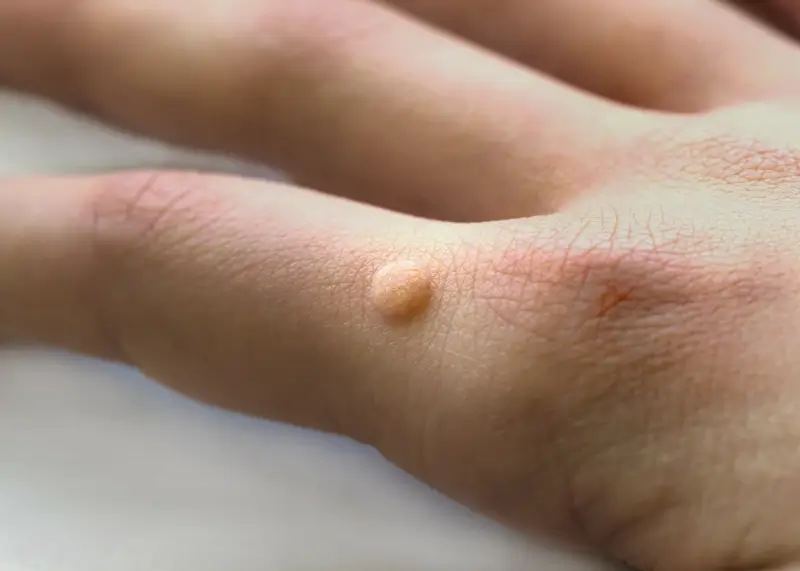
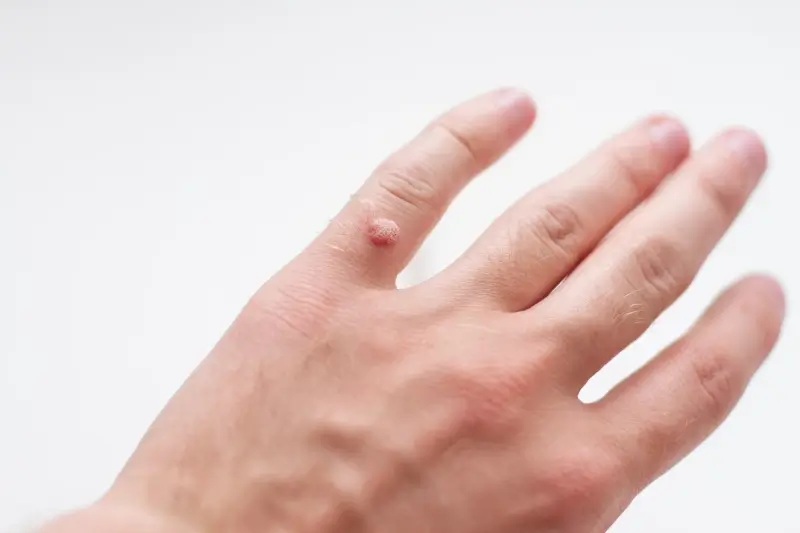
Kurzajki, znane również jako brodawki, to powszechne zmiany skórne wywoływane przez infekcję wirusową. Ich pojawienie się jest wynikiem kontaktu z wirusami brodawczaka ludzkiego (HPV). Wirusy te są niezwykle rozpowszechnione w środowisku i mogą przetrwać na różnych powierzchniach, co ułatwia ich transmisję. Szczególnie podatne na infekcję są miejsca, gdzie skóra jest uszkodzona lub wilgotna, takie jak baseny, prysznice publiczne czy siłownie.
Istnieje ponad sto typów wirusa HPV, z których niektóre wywołują kurzajki na skórze, a inne – na błonach śluzowych. Wirus przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, które miały z nią styczność, takimi jak ręczniki czy obuwie. Czas inkubacji wirusa jest zmienny i może wynosić od kilku tygodni do nawet kilku miesięcy, zanim kurzajka stanie się widoczna. Ważne jest, aby zrozumieć, że kurzajki nie są groźne dla zdrowia w sensie ogólnym, jednak mogą być uciążliwe, bolesne, a także stanowić problem estetyczny.
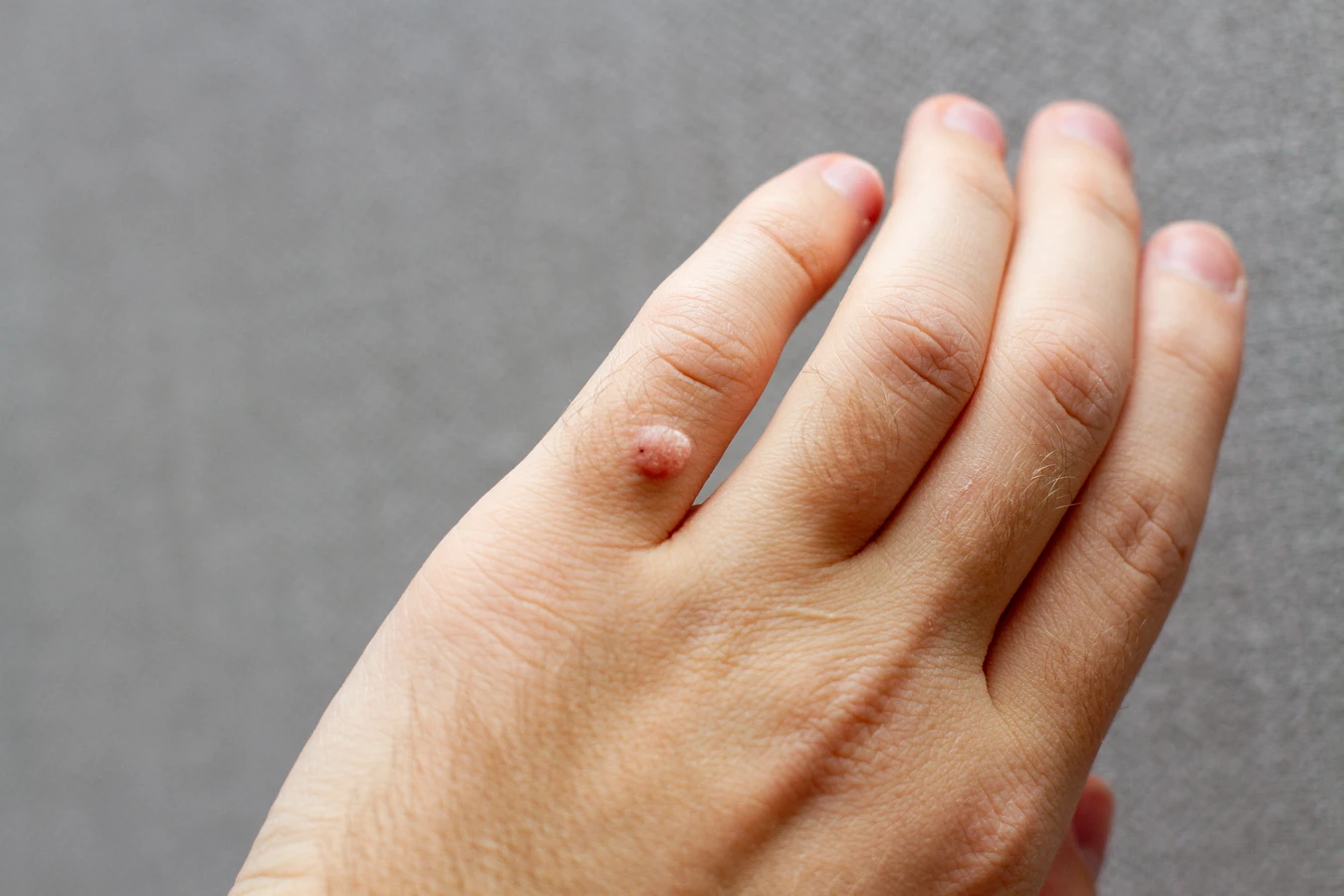
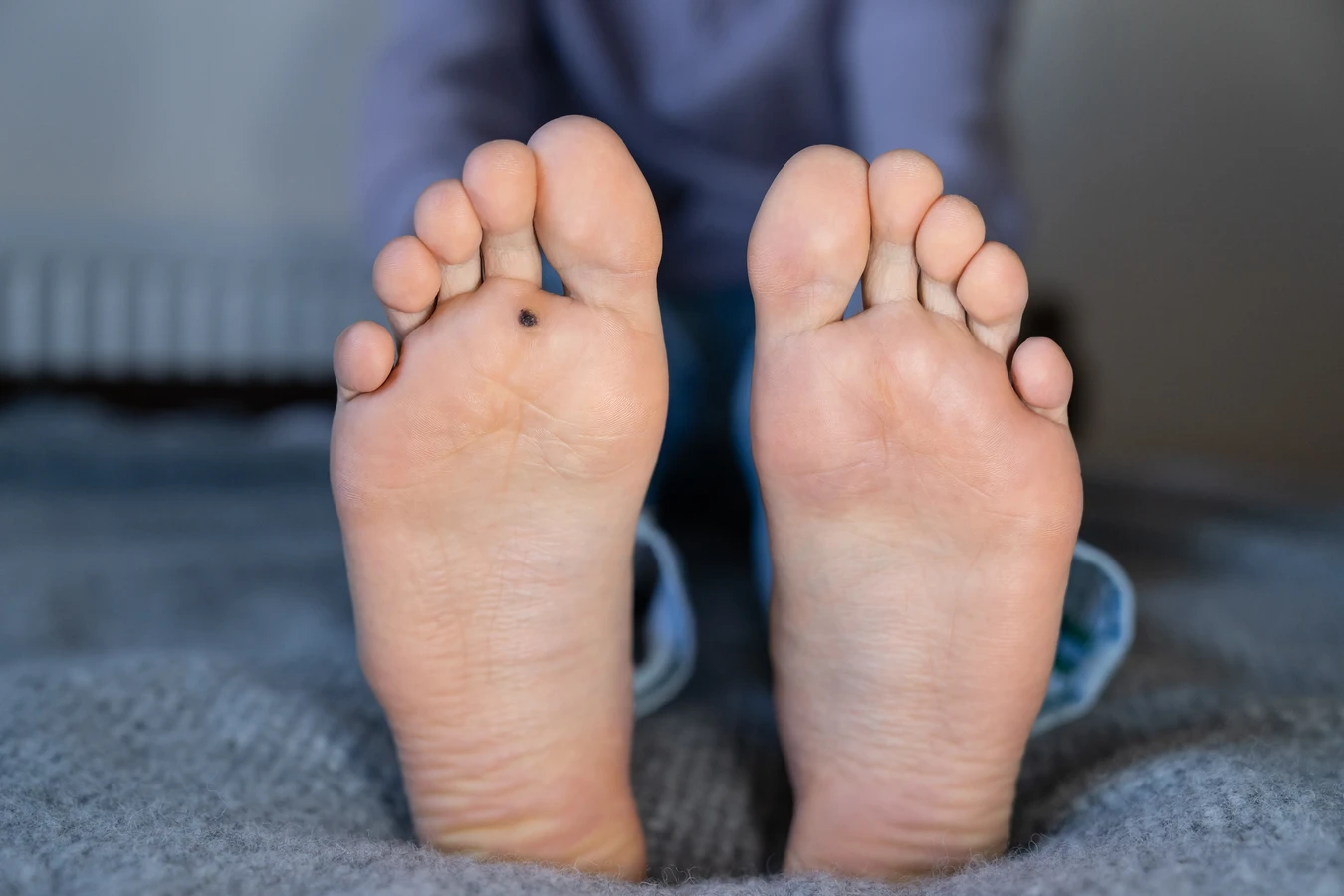
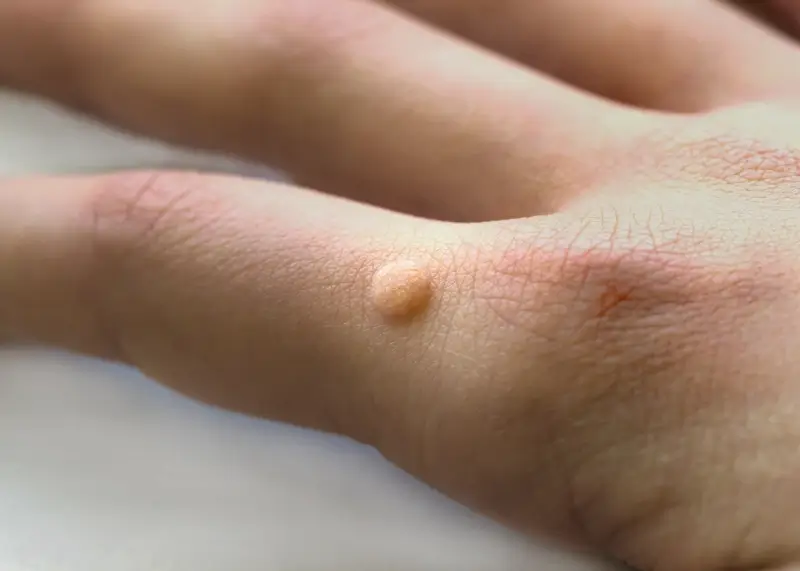
Kurzajki przyjmują różne formy w zależności od miejsca ich występowania i typu wirusa HPV. Najczęściej spotykane są brodawki zwykłe, które pojawiają się zazwyczaj na dłoniach i palcach. Charakteryzują się szorstką, nierówną powierzchnią i mogą przypominać kalafior. Brodawki podeszwowe lokalizują się na stopach i często sprawiają ból podczas chodzenia ze względu na nacisk ciała. Mogą mieć tendencję do wrastania w głąb skóry.
Inne rodzaje kurzajek to brodawki płaskie, które są mniejsze i gładsze, często występujące na twarzy i rękach, a także brodawki nitkowate, które mają wydłużony kształt i pojawiają się głównie na szyi i powiekach. Rozpoznanie rodzaju kurzajki jest istotne dla dobrania odpowiedniej metody leczenia, choć często wymagają one konsultacji z lekarzem dermatologiem.
Zrozumienie mechanizmu przenoszenia wirusa brodawczaka ludzkiego
Kluczowym czynnikiem w pojawianiu się kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Wirus ten jest bardzo powszechny i łatwo przenosi się z człowieka na człowieka. Do infekcji dochodzi najczęściej poprzez bezpośredni kontakt ze skórą osoby zarażonej, na której obecny jest wirus. Niewidoczne gołym okiem otarcia, skaleczenia czy nawet mikrouszkodzenia naskórka stanowią bramę dla wirusa.
Miejsca publiczne o podwyższonej wilgotności i temperaturze, takie jak baseny, sauny, szatnie sportowe czy sale gimnastyczne, są idealnym środowiskiem do przetrwania i rozprzestrzeniania się wirusa HPV. Powierzchnie takie jak podłogi, ręczniki, deski sedesowe czy nawet poręcze mogą być źródłem zakażenia, jeśli miały kontakt z zainfekowaną skórą. Dlatego tak ważne jest zachowanie zasad higieny w tych miejscach, na przykład noszenie klapek pod prysznicem.
Sam wirus nie jest od razu widoczny na skórze. Po wniknięciu do organizmu, potrzebuje czasu, aby namnożyć się w komórkach naskórka i wywołać charakterystyczne zmiany. Okres inkubacji, czyli czas od zakażenia do pojawienia się pierwszych objawów w postaci kurzajki, może być bardzo zróżnicowany. Zazwyczaj trwa od kilku tygodni do kilku miesięcy, a w niektórych przypadkach nawet dłużej.
Ważne jest, aby pamiętać, że obecność wirusa HPV na skórze nie zawsze musi oznaczać pojawienie się kurzajki. Nasz układ odpornościowy często radzi sobie z infekcją samodzielnie, eliminując wirusa, zanim zdąży on wywołać widoczne zmiany. Jednak osłabiona odporność, stres, przewlekłe choroby czy przyjmowanie niektórych leków mogą sprzyjać rozwojowi kurzajek.
Czynniki sprzyjające rozwojowi kurzajek na skórze
Choć wirus HPV jest główną przyczyną powstawania kurzajek, nie u każdego zakażonego pojawią się zmiany skórne. Istnieje szereg czynników, które mogą znacząco zwiększyć ryzyko rozwoju brodawek. Jednym z najważniejszych jest stan układu odpornościowego. Osoby z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych po przeszczepach narządów, infekcji wirusem HIV, czy nawet z powodu przewlekłego stresu, są bardziej podatne na zakażenie HPV i rozwój kurzajek.
Uszkodzenia skóry stanowią kolejną istotną grupę czynników ryzyka. Nawet niewielkie skaleczenia, zadrapania, otarcia, pęknięcia naskórka, szczególnie na dłoniach i stopach, mogą ułatwić wirusowi wniknięcie do organizmu. Długotrwałe moczenie skóry, na przykład podczas pływania lub pracy w wilgotnym środowisku, może ją zmiękczyć i naruszyć jej naturalną barierę ochronną, co również sprzyja infekcji.
Częste narażenie na kontakt z wirusem, zwłaszcza w miejscach publicznych, takich jak wspomniane wcześniej baseny, siłownie, czy sale lekcyjne, gdzie wiele osób korzysta z tych samych przestrzeni i przedmiotów, zwiększa prawdopodobieństwo zakażenia. Dzieci i młodzież są szczególnie narażone, ponieważ ich układ odpornościowy jest jeszcze w fazie rozwoju, a także często bardziej narażone na drobne urazy i kontakt z innymi dziećmi.
Niektóre rodzaje aktywności zawodowej lub rekreacyjnej mogą również zwiększać ryzyko. Na przykład pracownicy służby zdrowia, fryzjerzy, czy osoby pracujące w gastronomii mogą mieć częstszy kontakt z potencjalnymi źródłami zakażenia. Podobnie, osoby aktywnie uprawiające sport, szczególnie te wymagające kontaktu z podłożem lub sprzętem używanym przez wiele osób, mogą być bardziej narażone. Poniżej przedstawiono listę czynników, które mogą zwiększać podatność na kurzajki:
- Osłabiony układ odpornościowy (choroby przewlekłe, leki immunosupresyjne, HIV, stres).
- Uszkodzenia skóry (otarcia, skaleczenia, pęknięcia naskórka).
- Długotrwałe moczenie skóry (praca w wilgoci, częste kąpiele).
- Częsty kontakt z wirusem HPV (miejsca publiczne, bliski kontakt z osobą zakażoną).
- Wiek (szczególnie dzieci i młodzież).
- Niektóre rodzaje aktywności zawodowej i rekreacyjnej.
- Noszenie ciasnego obuwia, które może powodować otarcia i mikrouszkodzenia skóry stóp.
Różnorodność kurzajek i ich lokalizacja na ciele człowieka
Kurzajki, choć wywoływane przez ten sam rodzaj wirusa HPV, mogą przyjmować bardzo różne formy i lokalizować się w rozmaitych miejscach na ciele. Ta różnorodność jest często powiązana z konkretnym typem wirusa oraz miejscem, w którym doszło do zakażenia i rozwoju zmian.
Najbardziej powszechnym typem są brodawki zwykłe, które zazwyczaj pojawiają się na dłoniach, palcach oraz wokół paznokci. Mają one charakterystyczną, szorstką i nierówną powierzchnię, często przypominającą grudkę kalafiora. Mogą być pojedyncze lub występować w skupiskach. Ich obecność na dłoniach sprawia, że łatwo mogą przenosić się na inne części ciała lub na inne osoby.
Brodawki podeszwowe to kolejny częsty rodzaj, zlokalizowany na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wrastają do wnętrza skóry, co może powodować znaczny ból i dyskomfort. Mogą wyglądać jak zrogowacenia, a po ich starciu widoczne są drobne czarne punkciki, będące zakrzepłymi naczyniami krwionośnymi.
Brodawki płaskie są mniejsze, gładsze i często występują w skupiskach, zwłaszcza na twarzy, szyi oraz grzbietach dłoni. Mają lekko wypukły kształt i mogą mieć odcień skóry lub być lekko brązowe. Ze względu na lokalizację na twarzy, mogą stanowić uciążliwy problem estetyczny.
Brodawki nitkowate charakteryzują się długim, cienkim i nitkowatym kształtem. Najczęściej pojawiają się na szyi, powiekach, w okolicy nosa i ust. Mogą być nieestetyczne i łatwo ulec podrażnieniu.
Warto również wspomnieć o brodawkach narządów płciowych, wywoływanych przez inne typy wirusa HPV. Te zmiany wymagają odrębnej diagnostyki i leczenia, często przeprowadzanych przez lekarza specjalistę.
Lokalizacja kurzajek ma znaczenie nie tylko ze względu na estetykę, ale również na potencjalne ryzyko powikłań. Na przykład kurzajki na stopach mogą utrudniać chodzenie, a te na dłoniach mogą łatwo rozprzestrzeniać się na inne miejsca. Każdy nowy typ kurzajki lub nietypowy wygląd zmiany skórnej powinien być skonsultowany z lekarzem dermatologiem w celu postawienia właściwej diagnozy i wdrożenia odpowiedniego leczenia.
Jak dochodzi do samoistnego wyleczenia kurzajek i kiedy szukać pomocy
Choć kurzajki wywołane przez wirusa HPV mogą być uciążliwe i trudne do usunięcia, istnieje możliwość ich samoistnego zaniknięcia. Nasz układ odpornościowy, po rozpoznaniu wirusa, może podjąć walkę z infekcją i stopniowo eliminować wirusy z komórek naskórka. Ten proces może trwać od kilku miesięcy do nawet kilku lat, w zależności od indywidualnych reakcji organizmu, typu wirusa oraz lokalizacji kurzajki.
Im dłużej kurzajka jest obecna na skórze, tym większe prawdopodobieństwo, że układ odpornościowy zacznie ją rozpoznawać i zwalczać. Dzieci często mają silniejszy układ odpornościowy niż dorośli, dlatego u nich samoistne wyleczenie jest częstsze i może następować szybciej. Czasami obserwuje się, że wyleczona jedna kurzajka może stymulować układ odpornościowy do zwalczania pozostałych.
Jednakże, nie zawsze samoistne wyleczenie jest gwarantowane, a w niektórych przypadkach może być niewskazane. Jeśli kurzajki są bolesne, szybko się rozprzestrzeniają, lokalizują się w miejscach szczególnie narażonych na podrażnienia (np. na twarzy, narządach płciowych), lub gdy podejrzewamy, że mogą być inne zmiany skórne, konieczna jest konsultacja lekarska. Szczególnie ważne jest, aby udać się do lekarza dermatologa, gdy:
- Kurzajki pojawiają się nagle i w dużej liczbie.
- Zmiany skórne są bolesne, krwawią lub wykazują oznaki infekcji (zaczerwienienie, obrzęk, gorączka).
- Kurzajki zlokalizowane są w miejscach drażliwych, takich jak okolice oczu, narządy płciowe, czy na stopach w miejscach obciążanych podczas chodzenia.
- Istnieje podejrzenie, że zmiana skórna może być czymś innym niż kurzajka, np. znamieniem, które uległo zmianie.
- Domowe metody leczenia nie przynoszą rezultatów lub powodują podrażnienia.
- Pacjent ma obniżoną odporność z powodu chorób przewlekłych lub przyjmowania leków.
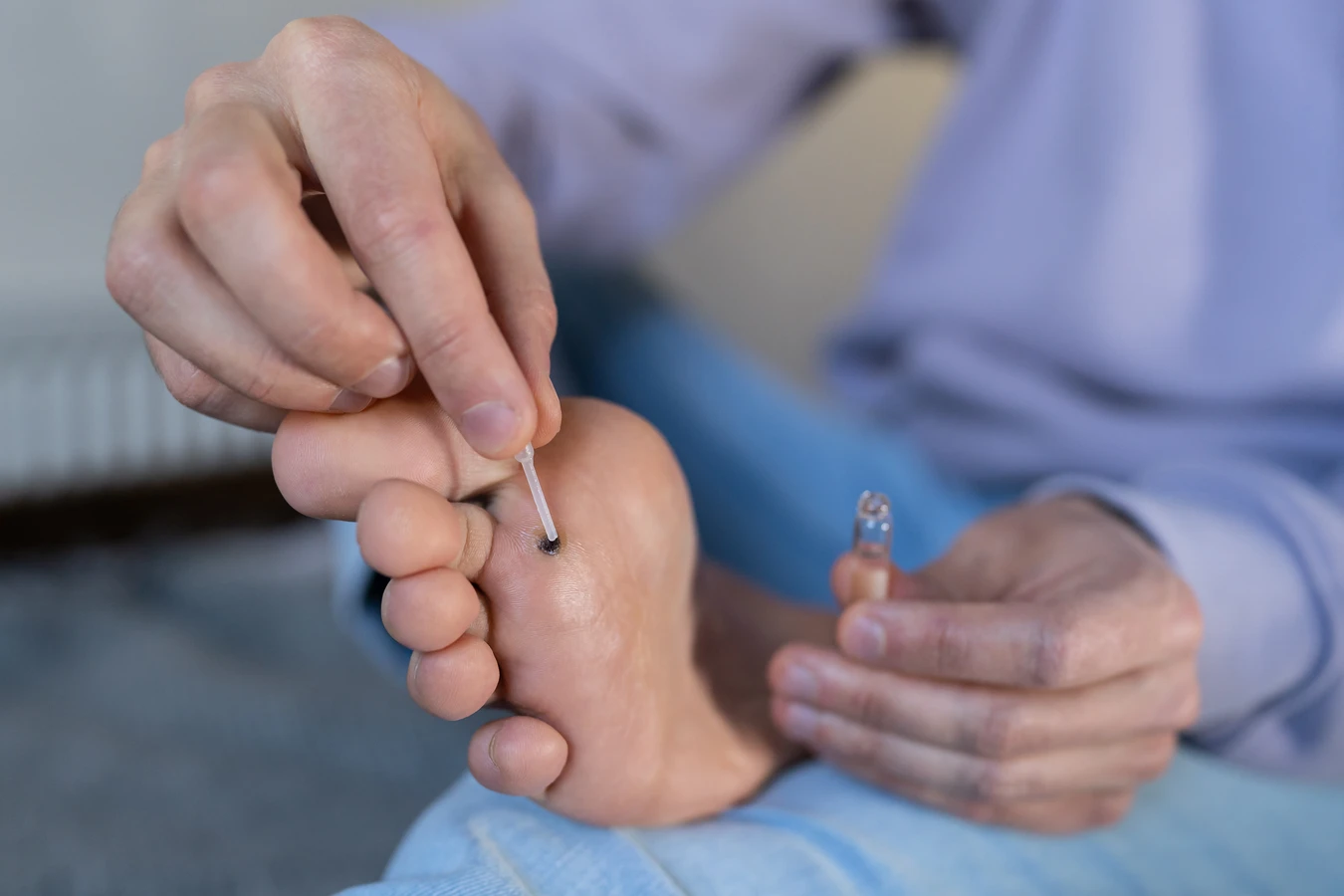
W przypadku wątpliwości, zawsze najlepiej jest skonsultować się ze specjalistą. Dermatolog będzie w stanie prawidłowo zdiagnozować zmianę i zaproponować najskuteczniejszą metodę leczenia, która może obejmować metody farmakologiczne, krioterapie, laseroterapię lub inne procedury.
Rola higieny osobistej w zapobieganiu rozprzestrzenianiu się kurzajek
Podstawą profilaktyki przeciwko kurzajkom jest utrzymanie wysokiego poziomu higieny osobistej. Wirusy HPV, które są przyczyną powstawania kurzajek, są obecne w naszym otoczeniu i łatwo się rozprzestrzeniają. Dbanie o czystość ciała i unikanie kontaktu z potencjalnymi źródłami zakażenia stanowi kluczową barierę ochronną.
Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z toalety publicznej, czy po kontakcie z osobami, które mogą być nosicielami wirusa, jest niezwykle ważne. Należy pamiętać, że kurzajki można łatwo przenieść z jednej części ciała na drugą, na przykład przez dotykanie brodawki, a następnie innych obszarów skóry. Dlatego też, po zauważeniu kurzajki, należy unikać jej dotykania, drapania czy skubania.
W miejscach publicznych, gdzie ryzyko zakażenia jest zwiększone, takich jak baseny, siłownie czy sauny, zawsze należy stosować odpowiednie środki ostrożności. Noszenie klapek pod prysznicem i w szatniach zapobiega kontaktowi stóp z zainfekowaną powierzchnią podłogi. Warto również unikać dzielenia się ręcznikami, pościelą czy obuwiem z innymi osobami, ponieważ mogą one stanowić nośnik wirusa.
Utrzymanie skóry w dobrej kondycji, nawilżonej i bez ran, również odgrywa rolę w profilaktyce. Sucha, pęknięta skóra jest bardziej podatna na infekcje. Regularne stosowanie kremów nawilżających, zwłaszcza po kąpieli, może pomóc w utrzymaniu jej elastyczności i wzmocnieniu bariery ochronnej.
Warto również zwrócić uwagę na obuwie. Noszenie dobrze dopasowanego, przewiewnego obuwia zapobiega nadmiernemu poceniu się stóp i powstawaniu otarć, które mogą ułatwić wirusowi wniknięcie do organizmu. W przypadku osób szczególnie podatnych na infekcje, można rozważyć stosowanie preparatów antyseptycznych do stóp.
Edukacja na temat sposobów przenoszenia się wirusa i znaczenia higieny jest kluczowa, zwłaszcza w przypadku dzieci. Uczenie najmłodszych zasad czystości i unikania kontaktu z potencjalnie zakażonymi powierzchniami, pomaga w kształtowaniu dobrych nawyków prozdrowotnych od najmłodszych lat. Pamiętajmy, że profilaktyka jest zawsze łatwiejsza i skuteczniejsza niż leczenie.
Znaczenie konsultacji lekarskiej w leczeniu kurzajek
Chociaż wiele kurzajek może ustąpić samoistnie, a dostępne są liczne domowe sposoby na ich usuwanie, w wielu sytuacjach kluczowe staje się zasięgnięcie porady lekarskiej. Konsultacja z lekarzem, najczęściej dermatologiem, jest szczególnie ważna, gdy mamy do czynienia z nietypowymi objawami, rozległymi zmianami lub gdy domowe metody zawodzą.
Lekarz jest w stanie postawić trafną diagnozę, odróżniając kurzajki od innych, potencjalnie groźniejszych zmian skórnych, takich jak znamiona barwnikowe czy nowotwory. Błędna diagnoza i nieodpowiednie leczenie mogą prowadzić do pogorszenia stanu skóry, rozprzestrzenienia infekcji lub opóźnienia właściwej terapii.
Dermatolog posiada wiedzę i doświadczenie, aby dobrać najskuteczniejszą metodę leczenia dostosowaną do indywidualnego przypadku pacjenta. Dostępne metody terapeutyczne są zróżnicowane i obejmują między innymi:
- Kriototerapię (wymrażanie ciekłym azotem).
- Laseroterapię (usuwanie zmian za pomocą lasera).
- Elektrokoagulację (usuwanie zmian prądem elektrycznym).
- Leczenie farmakologiczne (preparaty zawierające kwasy salicylowy, moczniki, czy substancje immunomodulujące).
- Chirurgiczne wycięcie (w przypadkach opornych na inne metody).
Szczególnie ważne jest, aby nie próbować samodzielnie wycinać lub wydłubywać kurzajek, ponieważ może to prowadzić do krwawienia, bólu, powstania blizn, a także do rozprzestrzenienia wirusa i pogorszenia infekcji. Lekarz oceni również, czy istnieją jakieś dodatkowe czynniki, które mogą wpływać na przebieg leczenia, takie jak stan układu odpornościowego pacjenta.
W przypadku kurzajek zlokalizowanych w miejscach wrażliwych, takich jak twarz, okolice narządów płciowych czy stopy obciążane podczas chodzenia, konsultacja lekarska jest wręcz niezbędna. Specjalista dobierze metodę leczenia, która minimalizuje ryzyko powikłań i zapewnia jak najlepszy efekt estetyczny. Pamiętajmy, że profesjonalne podejście do leczenia kurzajek zwiększa szanse na szybkie i skuteczne pozbycie się problemu, minimalizując ryzyko nawrotów i powikłań.