Kurzajki, znane również jako brodawki wirusowe, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Ich pojawienie się na dłoniach może być nie tylko kwestią estetyczną, ale także powodować dyskomfort, a nawet ból. Zrozumienie przyczyn powstawania kurzajek jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego (HPV), który jest odpowiedzialny za rozwój tych nieestetycznych zmian skórnych.
Wirus HPV występuje w wielu odmianach, a niektóre z nich mają predyspozycje do atakowania skóry dłoni i palców. Infekcja zazwyczaj następuje poprzez bezpośredni kontakt z osobą zakażoną lub przez pośredni kontakt z zakażonymi przedmiotami czy powierzchniami. Skóra uszkodzona, pęknięta lub skaleczona jest bardziej podatna na wnikanie wirusa. Dlatego też, osoby pracujące fizycznie, wykonujące prace manualne, czy też dzieci bawiące się na placach zabaw są bardziej narażone na rozwój kurzajek.
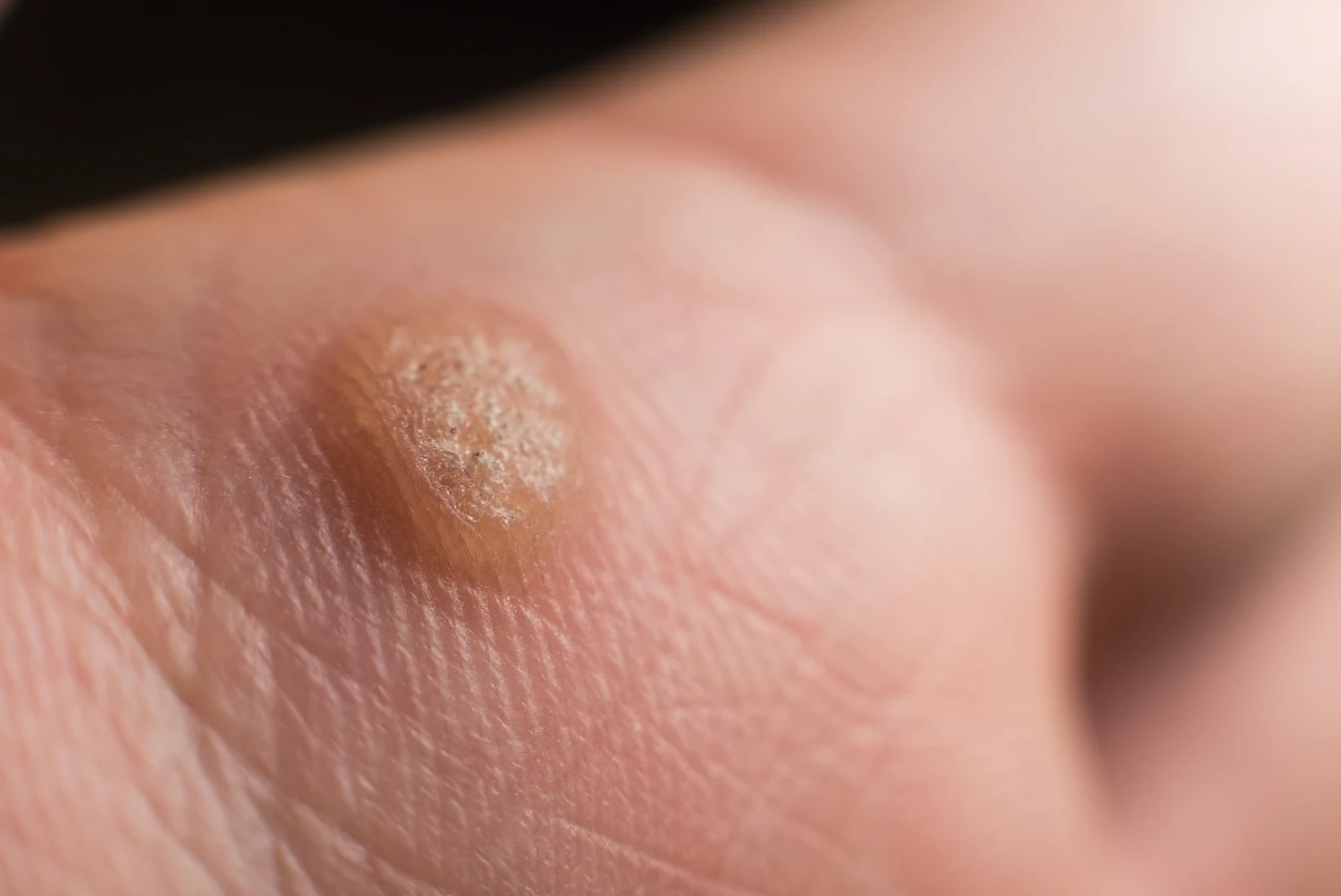
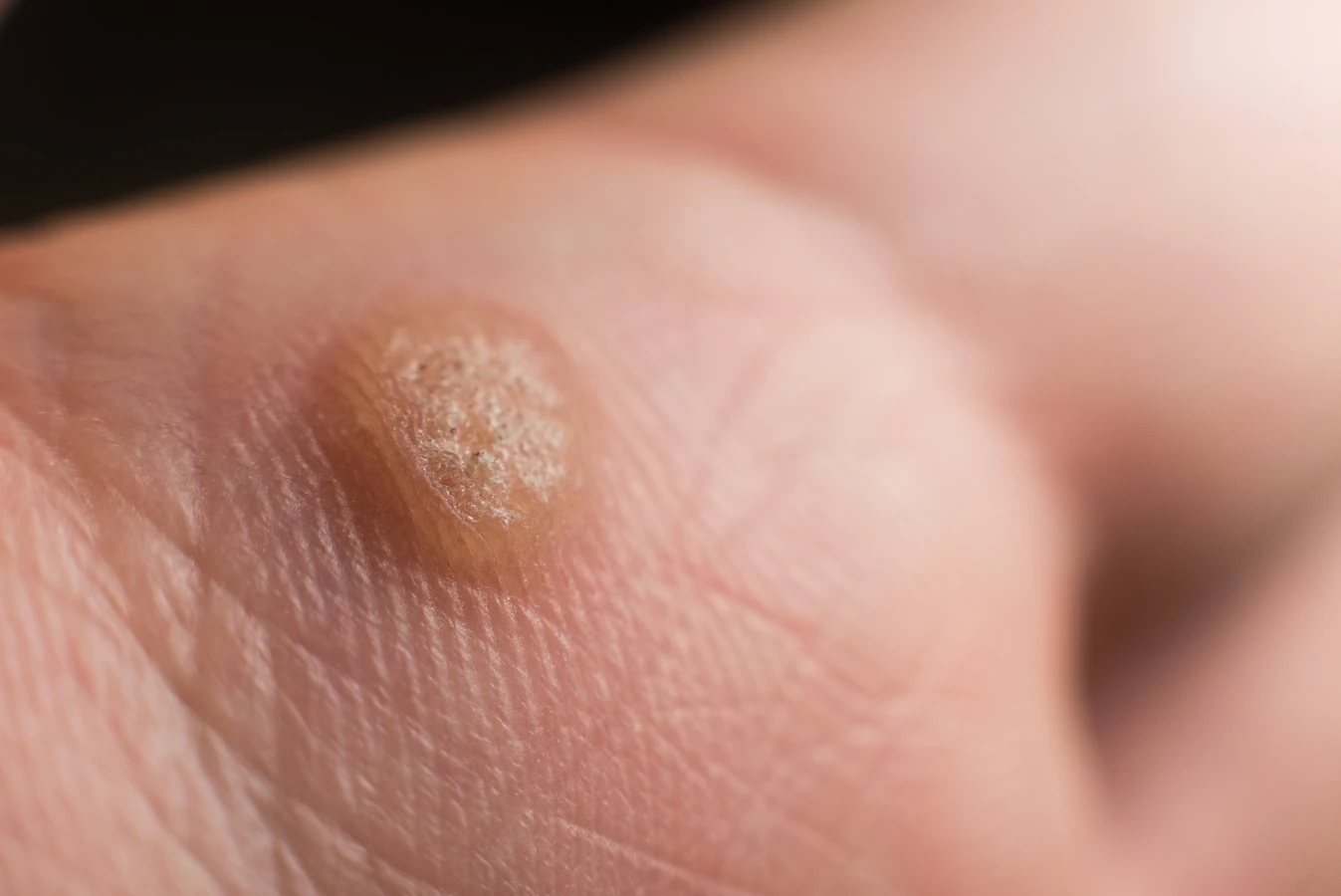
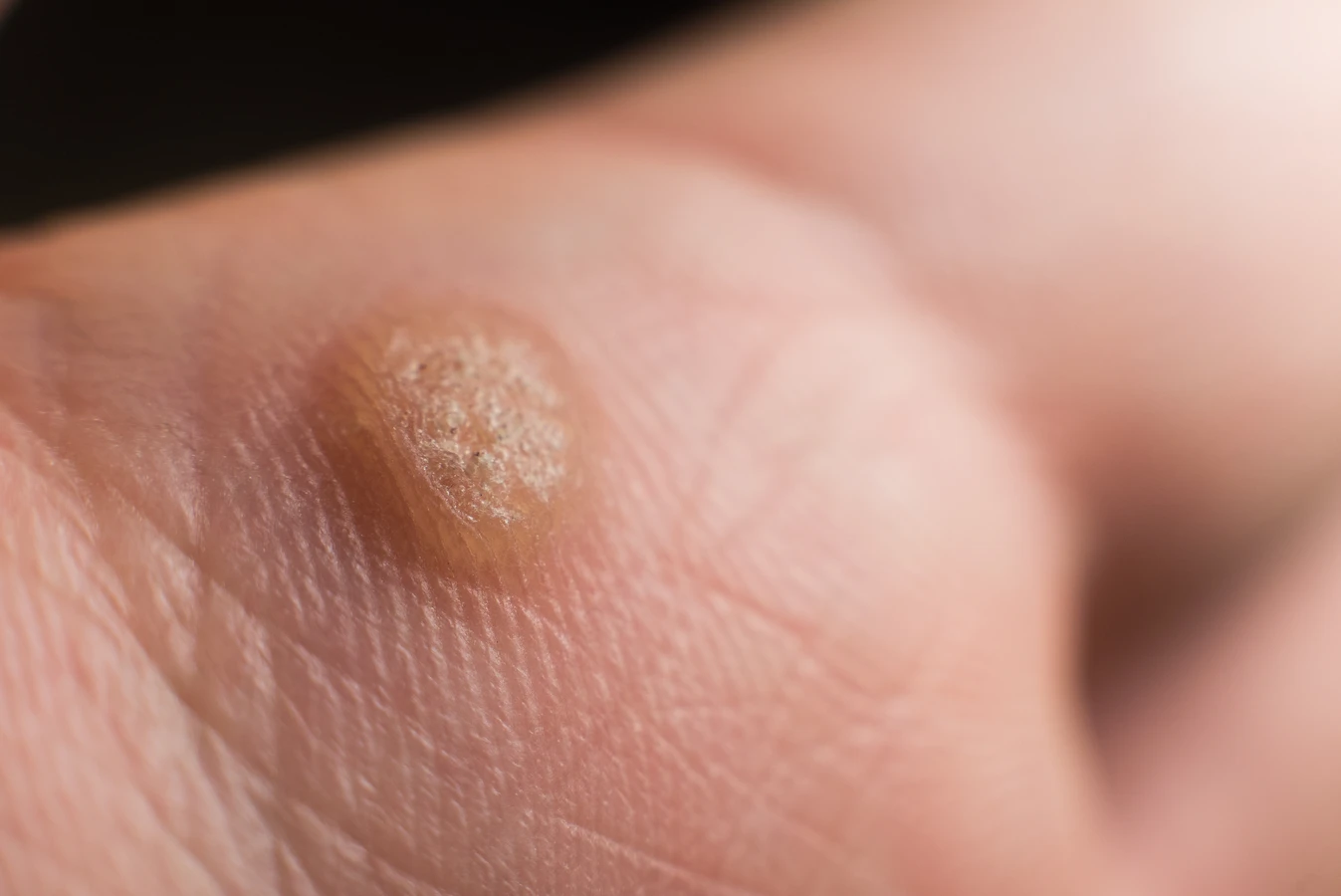
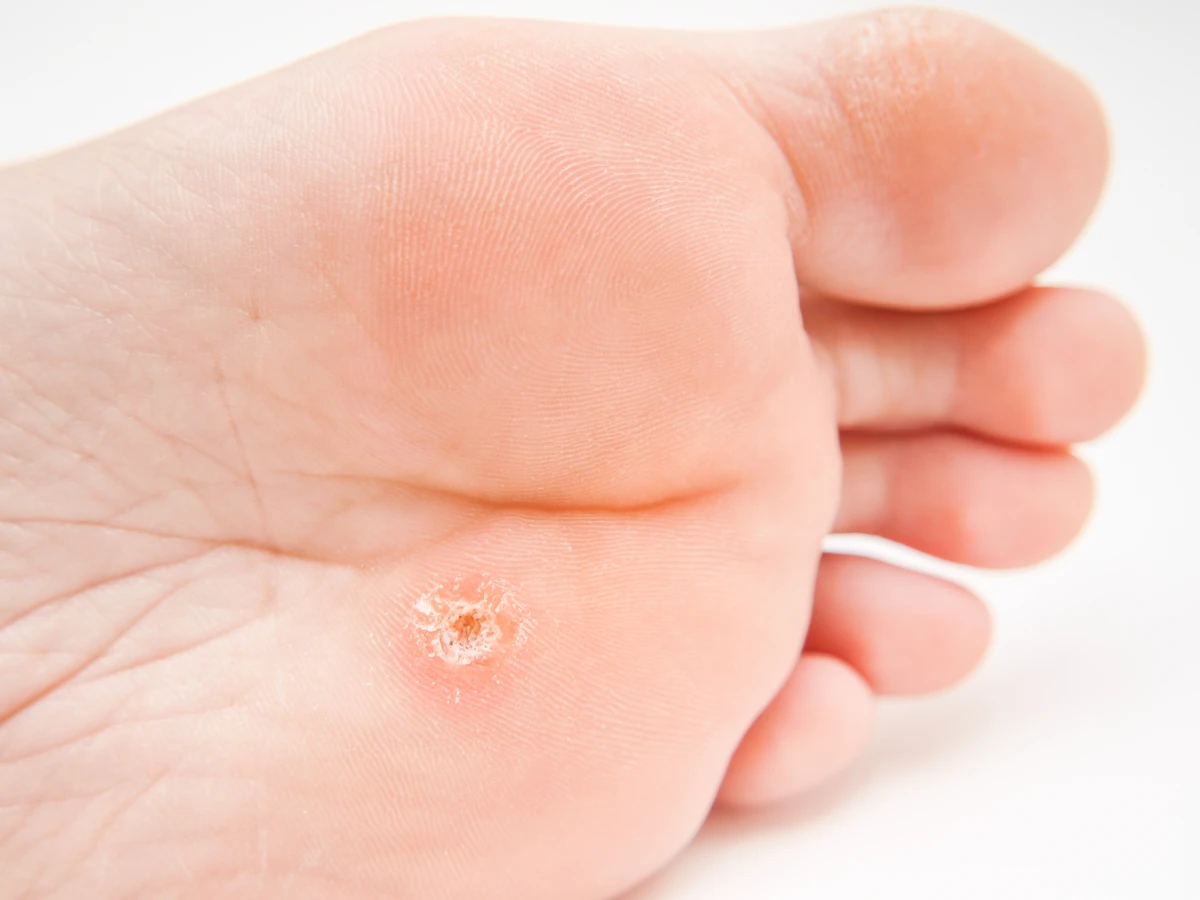
Charakterystyczną cechą kurzajek na dłoniach jest ich wygląd. Zazwyczaj przybierają formę grudek o nierównej, brodawkowatej powierzchni, często o szarym lub cielistym zabarwieniu. Mogą być płaskie lub lekko wypukłe. Czasami można zaobserwować drobne czarne punkciki wewnątrz kurzajki, które są wynikami zatrzymania przepływu krwi w małych naczyniach krwionośnych. Lokalizacja na dłoniach, zwłaszcza na powierzchniach, które mają kontakt z otoczeniem, sprzyja ich rozprzestrzenianiu się.
Wirus brodawczaka ludzkiego jako przyczyna powstawania kurzajek
Głównym czynnikiem etiologicznym odpowiedzialnym za powstawanie kurzajek jest infekcja wirusem brodawczaka ludzkiego, potocznie zwanym HPV. Wirus ten jest niezwykle powszechny i istnieje ponad 100 jego typów, z których część jest odpowiedzialna za zmiany skórne, w tym brodawki. Na dłoniach najczęściej diagnozuje się typy HPV 1, 2, 3, 4, 6, 7, 40, 41, 42, 43, 44, 49, 57, 60, 65, 69.
Wirus HPV przenosi się poprzez bezpośredni kontakt skóra do skóry lub kontakt z zakażonymi powierzchniami. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznych objawów, może być bardzo zróżnicowany i wynosić od kilku tygodni do nawet kilku miesięcy. W tym czasie wirus wnika w głąb naskórka, namnaża się i powoduje nadmierne rogowacenie komórek, co prowadzi do powstania charakterystycznej brodawki.
Szczególnie narażone na zakażenie są osoby z osłabionym układem odpornościowym, na przykład osoby cierpiące na choroby przewlekłe, przyjmujące leki immunosupresyjne, czy też osoby starsze. Również drobne uszkodzenia skóry, takie jak skaleczenia, otarcia czy pęknięcia, stanowią bramę dla wirusa. Ciepłe i wilgotne środowisko, na przykład w basenach, pod prysznicami czy w saunach, sprzyja namnażaniu się wirusa i ułatwia jego transmisję.
Czynniki sprzyjające rozwojowi kurzajek na dłoniach
Istnieje wiele czynników, które mogą zwiększać ryzyko zarażenia się wirusem HPV i rozwoju kurzajek na dłoniach. Jednym z kluczowych elementów jest stan skóry. Drobne ranki, zadrapania, skaleczenia, suchość skóry czy pęknięcia naskórka stanowią otwartą drogę dla wirusa, ułatwiając mu wniknięcie do organizmu. Dlatego też osoby wykonujące prace manualne, narażone na mechaniczne uszkodzenia skóry, czy też osoby z problemami dermatologicznymi, takimi jak egzema czy łuszczyca, są bardziej podatne na infekcję.
Kolejnym istotnym czynnikiem jest obniżona odporność organizmu. Układ immunologiczny odgrywa kluczową rolę w walce z wirusami, w tym z HPV. Gdy odporność jest osłabiona, na przykład w wyniku stresu, niedoboru snu, niewłaściwej diety, chorób przewlekłych, czy stosowania niektórych leków (np. immunosupresyjnych), organizm ma trudności z zwalczaniem infekcji, co sprzyja rozwojowi kurzajek. Dzieci, ze względu na wciąż rozwijający się układ odpornościowy, są często bardziej podatne na zakażenia wirusowe.
Środowisko, w którym przebywamy, również ma znaczenie. Wilgotne i ciepłe miejsca, takie jak baseny, sauny, łaźnie, czy szatnie, są idealnym środowiskiem do rozwoju i rozprzestrzeniania się wirusa HPV. Dotykanie przedmiotów lub powierzchni, na których znajdują się cząsteczki wirusa, a następnie dotykanie własnej skóry, zwłaszcza uszkodzonej, może prowadzić do infekcji. Wspólne korzystanie z ręczników, narzędzi czy innych przedmiotów osobistych również zwiększa ryzyko transmisji.
Nie bez znaczenia jest również nawyk obgryzania paznokci i skórek wokół nich. Jest to szkodliwy nawyk, który nie tylko uszkadza skórę, ale także ułatwia przenoszenie wirusa z innych części ciała lub z zakażonych powierzchni do ust i dalej, potencjalnie prowadząc do powstania kurzajek w okolicy paznokci (tzw. brodawek okołopaznokciowych).
Sposoby przenoszenia wirusa powodującego kurzajki
Wirus brodawczaka ludzkiego (HPV), odpowiedzialny za powstawanie kurzajek, jest wysoce zaraźliwy i może przenosić się na różne sposoby. Najczęstszym mechanizmem transmisji jest bezpośredni kontakt ze skórą osoby zainfekowanej. Dotknięcie kurzajki, a następnie dotknięcie własnej skóry, zwłaszcza tej uszkodzonej, może prowadzić do zakażenia. Dotyczy to zarówno kontaktu bezpośredniego „skóra do skóry”, jak i kontaktu pośredniego.
Kontakt pośredni polega na zetknięciu się z przedmiotami lub powierzchniami, na których obecne są cząsteczki wirusa. Mogą to być klamki, poręcze, przyciski w windzie, ręczniki, deski sedesowe, a nawet podłogi w miejscach publicznych, takich jak baseny, siłownie czy szatnie. Wirus może przetrwać na tych powierzchniach przez pewien czas, czekając na możliwość zainfekowania nowego żywiciela.
W szczególności miejsca o podwyższonej wilgotności i temperaturze sprzyjają przetrwaniu i namnażaniu się wirusa HPV. Dlatego też baseny, sauny, łaźnie publiczne, a także wilgotne środowiska pracy mogą stanowić źródło zakażenia. Dzielenie się przedmiotami osobistego użytku, takimi jak ręczniki, maszynki do golenia, czy narzędzia do manicure, jest kolejnym sposobem na przeniesienie wirusa.
Autoinokulacja, czyli przenoszenie wirusa z jednej części ciała na inną, jest również częstym zjawiskiem. Osoba, która ma kurzajkę na dłoni, może nieświadomie przenieść wirusa na inne obszary skóry podczas drapania, dotykania lub przy wykonywaniu codziennych czynności. Szczególnie podatne na autoinokulację są osoby z nawykiem obgryzania paznokci lub skubania skórek, co prowadzi do powstania kurzajek w okolicy paznokci lub na palcach.
Warto zaznaczyć, że obecność wirusa HPV w organizmie nie zawsze oznacza natychmiastowe pojawienie się kurzajek. Okres inkubacji może być długi, a układ odpornościowy niektórych osób może skutecznie zwalczyć wirusa, zanim zdąży on wywołać widoczne zmiany skórne. Jednak u osób z obniżoną odpornością lub z uszkodzoną skórą, ryzyko rozwoju brodawek jest znacznie wyższe.
Jak rozpoznać kurzajkę na dłoni i odróżnić ją od innych zmian
Rozpoznanie kurzajki na dłoni zazwyczaj nie jest trudne, jednak czasami może być mylona z innymi zmianami skórnymi. Kluczowe cechy, na które należy zwrócić uwagę, to przede wszystkim wygląd i tekstura. Kurzajki mają charakterystyczną, brodawkowatą lub grudkowatą powierzchnię, która jest szorstka w dotyku. Mogą być lekko wypukłe lub płaskie, a ich kolor waha się od cielistego po szary, a nawet brązowawy.
Często wewnątrz kurzajki można zaobserwować drobne, czarne punkciki. Są to zatkane naczynia krwionośne, które są charakterystycznym objawem brodawki wirusowej. Ich obecność jest silnym wskaźnikiem, że mamy do czynienia właśnie z kurzajką. Lokalizacja na dłoniach, palcach, a także na powierzchniach dłoniowych i grzbietowych, jest również typowa dla tego typu zmian.
Warto odróżnić kurzajki od innych zmian skórnych, które mogą pojawić się na dłoniach. Na przykład, odciski i modzele, które są wynikiem nadmiernego nacisku i tarcia, mają zazwyczaj gładką, błyszczącą powierzchnię i są bolesne przy ucisku. Nie posiadają czarnych punkcików w środku. Z kolei brodawki łojotokowe, które pojawiają się częściej u osób starszych, są zazwyczaj łagodnymi zmianami o bardziej tłustej, łuskowatej powierzchni i mogą mieć różną barwę, od jasnobrązowej do czarnej.
Innym potencjalnym problemem jest infekcja grzybicza skóry dłoni, która może objawiać się łuszczeniem, zaczerwienieniem, swędzeniem i pękaniem skóry. Zmiany te zazwyczaj nie mają brodawkowatej struktury i nie zawierają czarnych punkcików. W przypadku wątpliwości diagnostycznych, szczególnie jeśli zmiana szybko rośnie, zmienia kolor, krwawi lub jest bolesna, zawsze warto skonsultować się z lekarzem dermatologiem.
Kurzajki mogą występować pojedynczo lub w skupiskach. Czasami mogą się ze sobą zlewać, tworząc większe, mozaikowe zmiany. Niekiedy mogą być mylone z naskórkowymi zmianami nowotworowymi, choć te zazwyczaj mają bardziej nieregularny kształt, szybko rosną i mogą wykazywać oznaki krwawienia lub owrzodzenia. Dlatego tak ważne jest, aby w razie jakichkolwiek wątpliwości zasięgnąć porady specjalisty, który postawi właściwą diagnozę i zaleci odpowiednie leczenie.
Jak można zapobiegać powstawaniu kurzajek na dłoniach
Zapobieganie kurzajkom na dłoniach opiera się przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem HPV oraz na wzmacnianiu naturalnej bariery ochronnej skóry. Jednym z podstawowych kroków jest unikanie bezpośredniego kontaktu z osobami posiadającymi aktywne kurzajki. Należy również zachować ostrożność w miejscach publicznych, gdzie ryzyko zakażenia jest zwiększone.
Wspólne korzystanie z ręczników, obuwia czy narzędzi powinno być ograniczone do minimum. W miejscach takich jak baseny, siłownie czy sauny, zaleca się noszenie własnego obuwia ochronnego, na przykład klapek, aby uniknąć kontaktu stóp z potencjalnie zakażonymi powierzchniami. Po skorzystaniu z takich miejsc należy dokładnie umyć i osuszyć dłonie.
Utrzymanie skóry dłoni w dobrej kondycji jest kluczowe. Regularne nawilżanie skóry zapobiega jej pękaniu i tworzeniu się drobnych ran, które mogą stanowić wrota infekcji dla wirusa. Należy unikać długotrwałego kontaktu skóry z wodą i detergentami, które mogą ją wysuszać. W przypadku wykonywania prac manualnych lub kontaktu z chemikaliami, zaleca się stosowanie rękawic ochronnych.
Ważne jest również dbanie o higienę rąk. Regularne mycie rąk wodą z mydłem, zwłaszcza po powrocie do domu, przed jedzeniem i po skorzystaniu z toalety, pomaga usunąć potencjalne drobnoustroje, w tym wirusa HPV. W sytuacjach, gdy dostęp do wody i mydła jest ograniczony, pomocne mogą być żele antybakteryjne na bazie alkoholu.
W przypadku osób z obniżoną odpornością, powinny one zwracać szczególną uwagę na wzmacnianie swojego układu immunologicznego poprzez zdrową dietę, odpowiednią ilość snu, unikanie stresu i regularną aktywność fizyczną. W niektórych przypadkach, lekarz może rozważyć szczepienia przeciwko HPV, które chronią przed najczęściej występującymi typami wirusa, odpowiedzialnymi nie tylko za kurzajki, ale także za poważniejsze schorzenia.
Unikanie nawyków takich jak obgryzanie paznokci czy skubanie skórek jest również istotne, ponieważ takie działania mogą uszkadzać skórę i ułatwiać przenoszenie wirusa. Warto również pamiętać o dezynfekcji narzędzi używanych do pielęgnacji paznokci, jeśli korzystamy z usług kosmetycznych.
Kiedy warto zgłosić się do lekarza w przypadku kurzajek
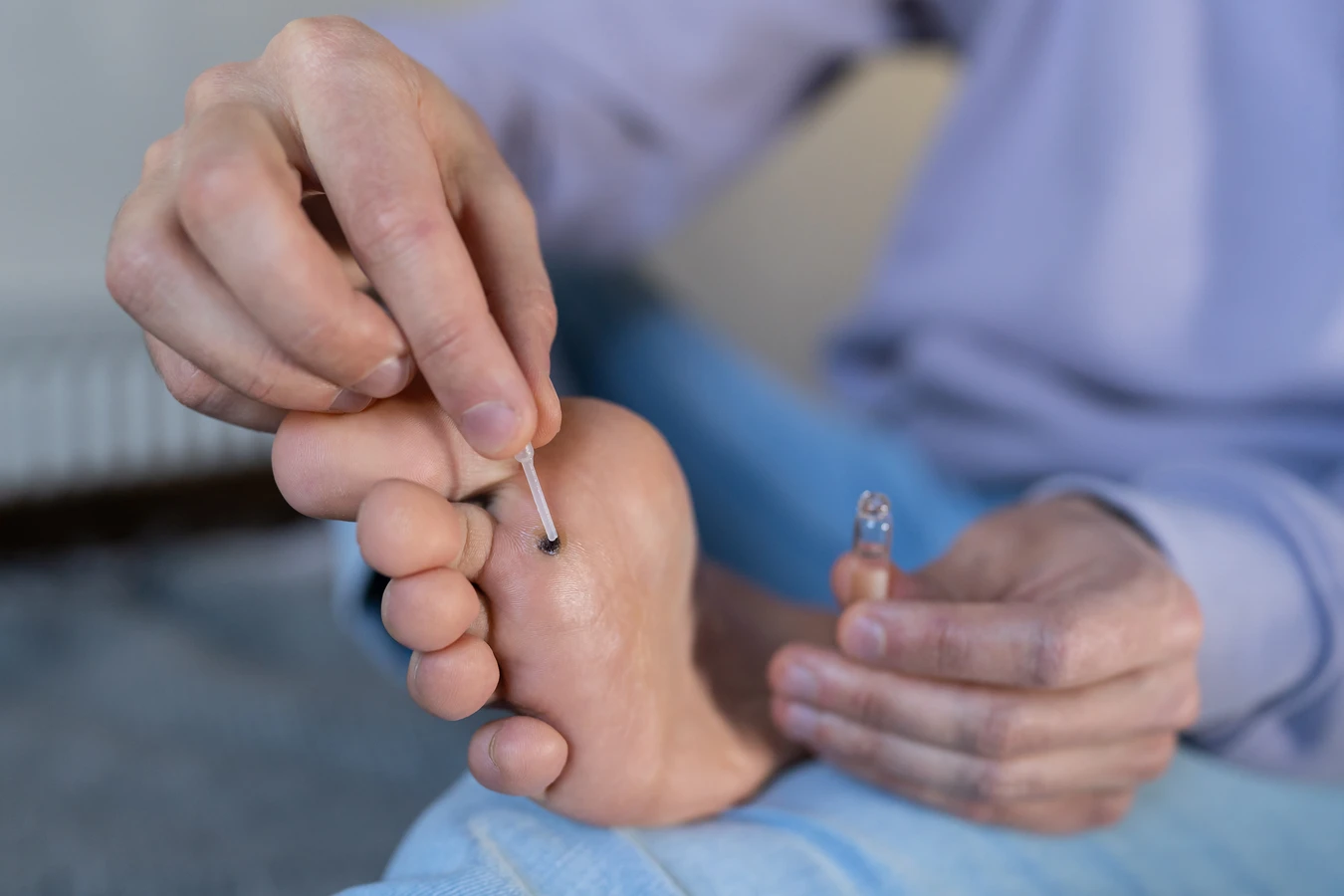
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie wskazana. Przede wszystkim, jeśli nie mamy pewności co do diagnozy, czyli nie jesteśmy absolutnie przekonani, że zmiany na dłoniach są kurzajkami, powinniśmy skonsultować się ze specjalistą. Mogą one bowiem przypominać inne, potencjalnie groźniejsze zmiany skórne, takie jak kurzajki płaskie, brodawki łojotokowe, czy nawet zmiany nowotworowe.
Szczególną ostrożność należy zachować, gdy kurzajka szybko rośnie, zmienia kolor, kształt, krwawi, jest bolesna lub wykazuje oznaki zapalenia. Takie symptomy mogą sugerować, że mamy do czynienia z czymś więcej niż tylko łagodną brodawką wirusową. Lekarz będzie w stanie przeprowadzić dokładną diagnostykę i wykluczyć inne, poważniejsze schorzenia.
Warto również zgłosić się do lekarza, jeśli kurzajki są liczne, rozprzestrzeniają się lub są trudne do usunięcia. W przypadku osób z osłabionym układem odpornościowym, na przykład po przeszczepach narządów, zakażonych wirusem HIV, lub przyjmujących leki immunosupresyjne, kurzajki mogą być bardziej uporczywe i trudniejsze do leczenia. W takich sytuacjach konieczna może być specjalistyczna interwencja medyczna.
Szczególną uwagę należy zwrócić na kurzajki pojawiające się u dzieci, zwłaszcza jeśli są one liczne, nawracające lub powodują dyskomfort. Lekarz może zaproponować metody leczenia dostosowane do wrażliwej skóry dziecka. Również w przypadku kobiet w ciąży, zaleca się konsultację z lekarzem przed zastosowaniem jakichkolwiek preparatów do leczenia kurzajek, ponieważ niektóre z nich mogą być niewskazane w tym okresie.
Wreszcie, jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach stosowania, lub jeśli kurzajki nawracają pomimo podjętych prób ich usunięcia, należy zwrócić się o pomoc do lekarza. Specjalista dysponuje szerszym wachlarzem metod terapeutycznych, takich jak krioterapię, elektrokoagulację, laserowe usuwanie zmian, czy też leczenie farmakologiczne, które mogą okazać się skuteczniejsze.