Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Ich powstawanie jest ściśle związane z infekcją wirusową, konkretnie wirusem brodawczaka ludzkiego (HPV – Human Papillomavirus). Ten rodzaj wirusa jest bardzo rozpowszechniony w środowisku i istnieje wiele jego typów, z których każdy może powodować nieco inny rodzaj kurzajek, w zależności od miejsca ich występowania na ciele. Warto zrozumieć, że kurzajki nie są wynikiem złej higieny, choć pewne czynniki mogą sprzyjać ich rozwojowi.
Głównym źródłem zakażenia wirusem HPV jest bezpośredni kontakt z zainfekowaną skórą. Może to nastąpić poprzez dotyk osoby chorej, która ma kurzajki. Wirus łatwo przenosi się również przez przedmioty, z którymi stykała się osoba zainfekowana, takie jak ręczniki, obuwie, czy nawet powierzchnie w miejscach publicznych, gdzie wilgotność sprzyja przetrwaniu wirusa. Miejsca takie jak baseny, siłownie, czy szatnie są idealnym środowiskiem dla wirusa HPV, dlatego zaleca się ostrożność i stosowanie odpowiednich środków ochrony, na przykład klapek.
Kiedy wirus dostanie się na skórę, zwykle przez niewielkie skaleczenia, otarcia lub pęknięcia, wnika do jej komórek. Tam namnaża się i powoduje nieprawidłowy wzrost naskórka, co objawia się jako charakterystyczne narośla, czyli właśnie kurzajki. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy. Nie każdy kontakt z wirusem HPV prowadzi do powstania kurzajki; układ odpornościowy zdrowej osoby często jest w stanie zwalczyć infekcję, zanim ta się rozwinie.
Główne czynniki sprzyjające rozwojowi kurzajek u ludzi
Chociaż wirus HPV jest główną przyczyną powstawania kurzajek, istnieje szereg czynników, które mogą zwiększać podatność organizmu na infekcję i sprzyjać rozwojowi tych nieestetycznych zmian skórnych. Jednym z kluczowych czynników jest osłabiony układ odpornościowy. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy infekcji takich jak HIV, są znacznie bardziej narażone na zakażenie wirusem HPV i trudniej im zwalczyć infekcję.
Kolejnym ważnym aspektem jest uszkodzona skóra. Wirus HPV najłatwiej wnika do organizmu przez miejsca, gdzie bariera ochronna naskórka jest naruszona. Drobne skaleczenia, zadrapania, otarcia, a nawet suchość skóry i jej pękanie mogą stanowić „furtkę” dla wirusa. Dlatego osoby, które często mają kontakt z wodą (np. pracownicy myjni samochodowych, pracownicy gastronomii) lub mają skórę skłonną do pękania (np. na skutek atopowego zapalenia skóry), mogą być bardziej podatne na infekcje.
Częste narażenie na wirusa również odgrywa znaczącą rolę. Osoby, które przebywają w miejscach o dużej wilgotności i cieple, gdzie wirus HPV łatwo przeżywa, a także mają częsty kontakt z innymi ludźmi (np. w szkołach, na basenach, w klubach fitness), mają większe prawdopodobieństwo zetknięcia się z wirusem. Samokontaminacja, czyli przenoszenie wirusa z jednej części ciała na drugą poprzez dotyk, jest również częstym zjawiskiem, szczególnie jeśli osoba nieświadomie drapie lub dotyka istniejących kurzajek.
Dodatkowo, niektóre rodzaje kurzajek, takie jak te pojawiające się na stopach (kurzajki podeszwowe), mogą być trudniejsze do wyeliminowania ze względu na ciągły nacisk i tarcie podczas chodzenia, co może dodatkowo stymulować wzrost wirusa. Zrozumienie tych czynników pozwala na lepsze zrozumienie, dlaczego niektóre osoby są bardziej podatne na kurzajki, nawet przy podobnym poziomie ekspozycji na wirusa.
Różne typy kurzajek i ich pochodzenie wirusowe
Kurzajki, mimo że mają wspólną przyczynę wirusową, mogą przybierać różne formy i pojawiać się w różnych lokalizacjach na ciele, co jest związane z konkretnymi typami wirusa HPV, które je wywołują. To zróżnicowanie sprawia, że często mówi się o różnych rodzajach kurzajek, choć wszystkie mają to samo źródło. Zrozumienie tych różnic jest kluczowe dla właściwej diagnozy i ewentualnego leczenia.
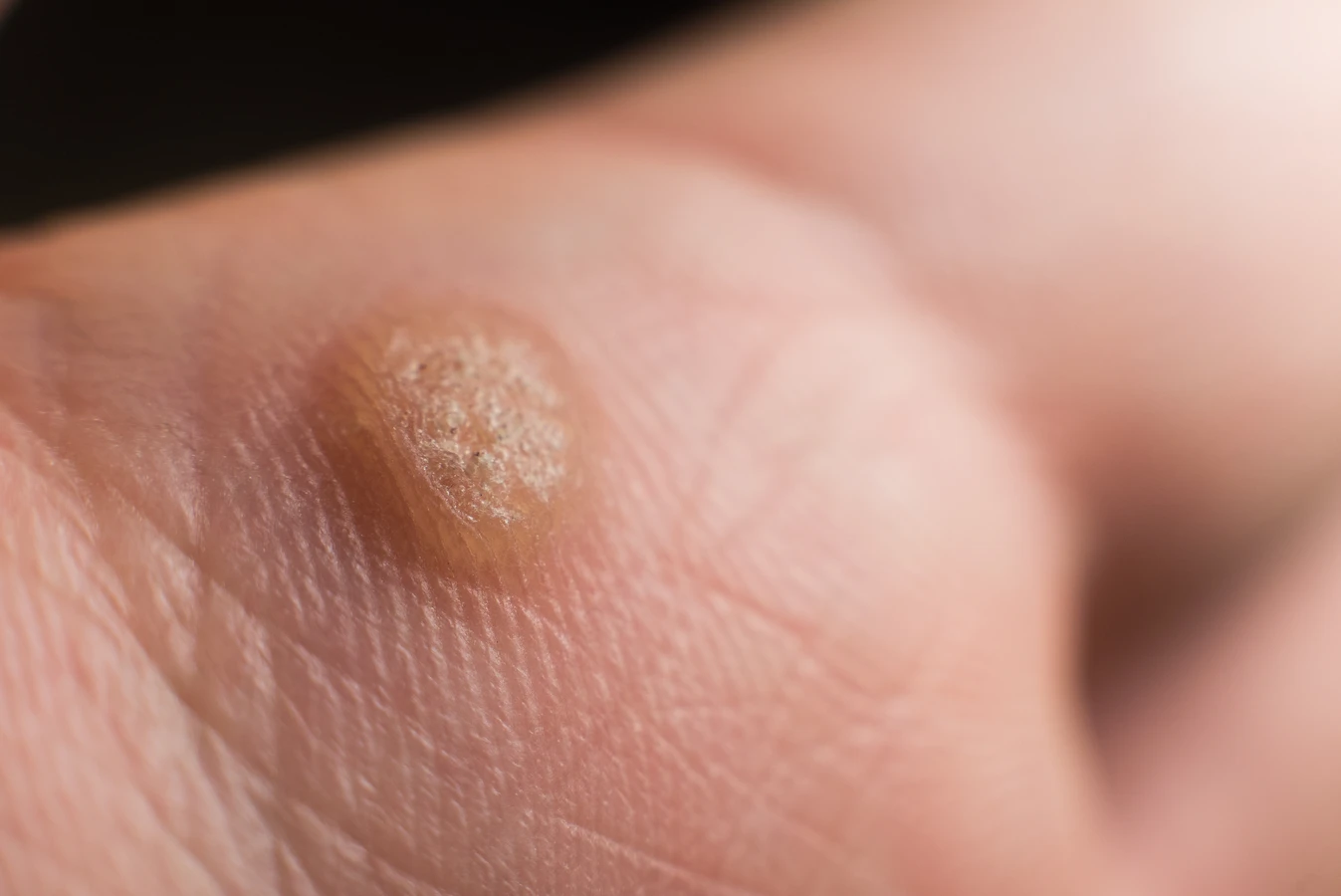
Najczęściej spotykanym typem są **kurzajki pospolite**, które zazwyczaj pojawiają się na dłoniach i palcach. Mają one nieregularny kształt, są szorstkie w dotyku i często mają charakterystyczne czarne punkciki, które są zatkanymi naczynkami krwionośnymi. Te kurzajki są wywoływane przez typy HPV takie jak 1, 2, 4, 27 i 57.
Innym częstym rodzajem są **kurzajki płaskie**, które jak sama nazwa wskazuje, mają płaską, lekko uniesioną powierzchnię. Mogą być żółtawe, brązowe lub w kolorze skóry. Najczęściej występują na twarzy, rękach i nogach. Są one zazwyczaj spowodowane przez typy HPV 3, 10, 28 i 41. Ze względu na lokalizację na twarzy, mogą być szczególnie uciążliwe estetycznie.
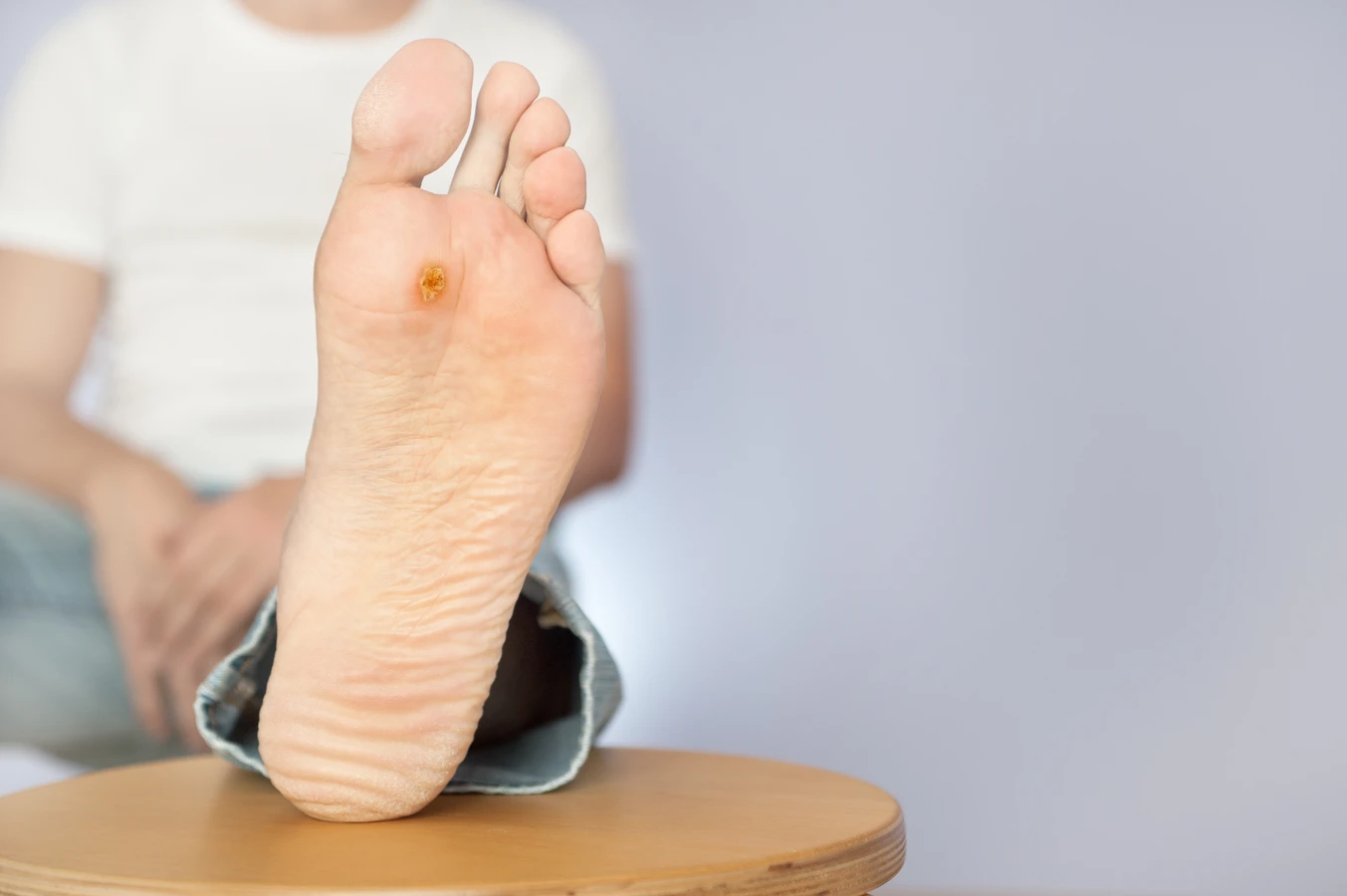
**Kurzajki podeszwowe** to te, które pojawiają się na podeszwach stóp. Mogą być bardzo bolesne, ponieważ nacisk podczas chodzenia wciska je do wnętrza skóry, tworząc „kalafiorowate” skupiska. Często są mylone z odciskami. Za ich powstawanie odpowiadają głównie typy HPV 1, 2 i 4.
**Kłykciny kończyste**, choć często omawiane oddzielnie, są również rodzajem kurzajek, wywoływanym przez specyficzne typy wirusa HPV (głównie 6 i 11). Pojawiają się w okolicach narządów płciowych i odbytu i wymagają odrębnego podejścia diagnostycznego i terapeutycznego.
Warto pamiętać, że różne typy wirusa HPV mogą współistnieć w organizmie, a także mogą wywoływać różne typy kurzajek jednocześnie. Zrozumienie, że kurzajka to efekt infekcji wirusowej, pozwala na świadome podejście do profilaktyki i leczenia.
Jak wirus HPV powoduje powstawanie kurzajek na skórze
Mechanizm, dzięki któremu wirus brodawczaka ludzkiego (HPV) prowadzi do powstania kurzajek, jest fascynujący i wiąże się z jego specyficznym sposobem infekowania komórek skóry. Wirus ten ma tropizm do komórek nabłonka płaskiego, które tworzą zewnętrzną warstwę skóry i błony śluzowe. Proces infekcji rozpoczyna się od momentu, gdy wirus dostanie się do uszkodzonej warstwy naskórka.
Gdy wirion wirusa HPV znajdzie się w głębszych warstwach naskórka, gdzie komórki są jeszcze w trakcie podziału, zaczyna on replikację swojego materiału genetycznego. Wirus HPV nie integruje swojego DNA z DNA komórki gospodarza w taki sposób, jak niektóre inne wirusy. Zamiast tego, wykorzystuje mechanizmy komórkowe do produkcji nowych cząstek wirusowych.
Kluczowym elementem jest to, że wirus HPV preferuje infekowanie dojrzałych komórek naskórka. Komórki te różnicują się i migrują ku powierzchni skóry. W miarę jak zainfekowane komórki dojrzewają i przesuwają się na zewnątrz, wirus zaczyna intensywnie się namnażać. Ten proces prowadzi do nieprawidłowego i przyspieszonego podziału komórek, co skutkuje powstaniem charakterystycznego, wyniesionego nad powierzchnię skóry tworu – kurzajki.
Wirus HPV może również wpływać na ekspresję genów komórkowych, które kontrolują cykl komórkowy i apoptozę (programowaną śmierć komórki). Stymulując wzrost komórek i hamując ich naturalne obumieranie, wirus tworzy idealne warunki do swojego przetrwania i namnażania. Powoduje to pogrubienie warstwy rogowej naskórka i tworzenie się brodawkowatej struktury.
Warto podkreślić, że układ odpornościowy odgrywa kluczową rolę w kontrolowaniu infekcji HPV. Wiele infekcji wirusem HPV przebiega bezobjawowo, ponieważ silny układ odpornościowy jest w stanie zwalczyć wirusa, zanim ten zdąży spowodować widoczne zmiany. Jednak w przypadku osłabionej odporności lub gdy wirus „ukryje się” przed układem immunologicznym, rozwija się kurzajka. Po pewnym czasie, układ odpornościowy może nauczyć się rozpoznawać zainfekowane komórki i zainicjować reakcję immunologiczną, która prowadzi do samoistnego zaniku kurzajki.
Profilaktyka i zapobieganie zakażeniom wirusem HPV
Skuteczna profilaktyka jest kluczowa w zapobieganiu powstawaniu kurzajek, a co za tym idzie, w unikaniu dyskomfortu i potencjalnych powikłań związanych z tymi infekcjami. Podstawą jest unikanie kontaktu z wirusem HPV, który jest główną przyczyną kurzajek. Oznacza to świadome zachowania w miejscach publicznych, gdzie ryzyko zakażenia jest podwyższone.
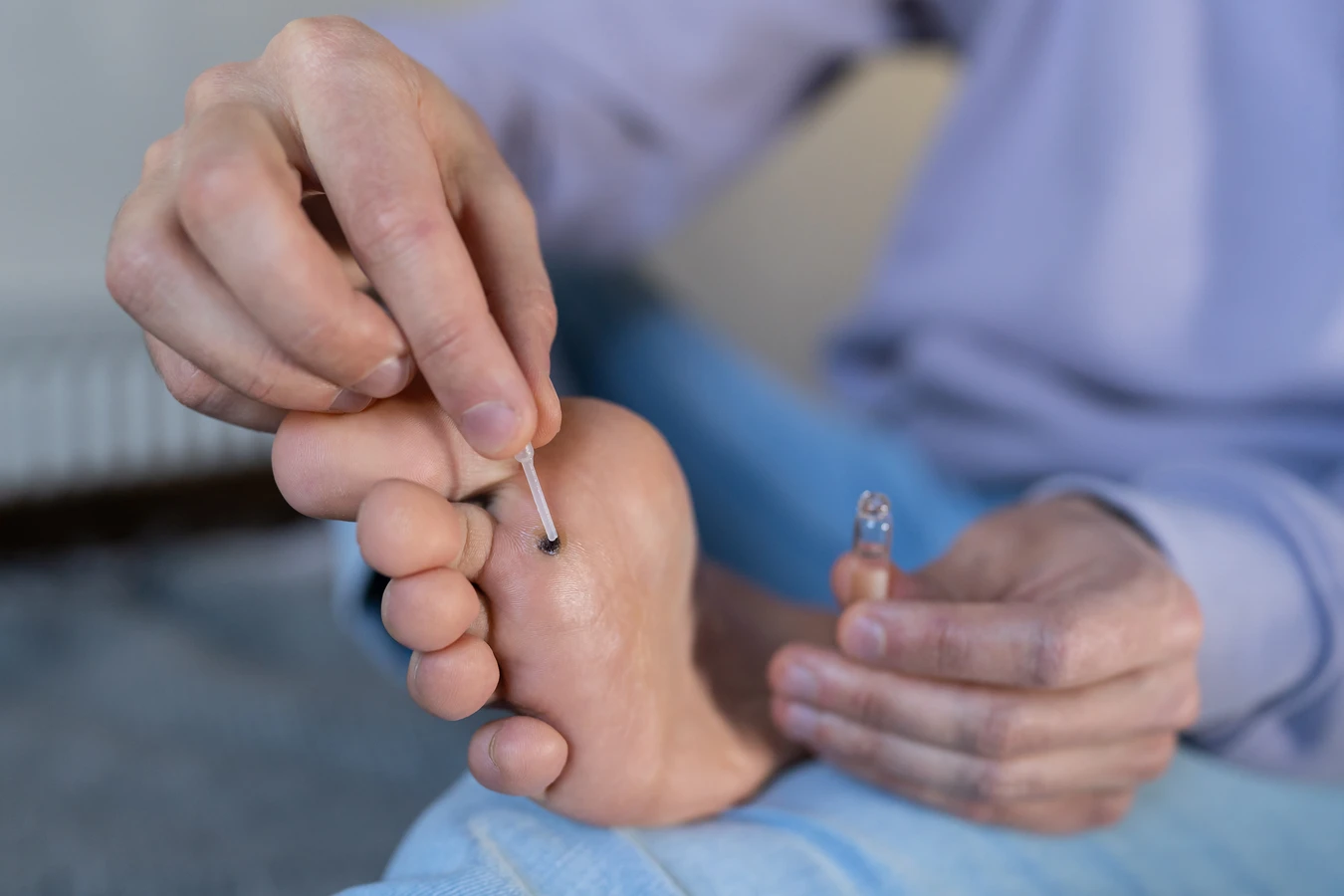
Przede wszystkim, należy pamiętać o zasadach higieny osobistej. Unikanie pożyczania ręczników, obuwia czy odzieży od innych osób jest podstawową zasadą. W miejscach, gdzie ryzyko kontaktu z wirusem jest wysokie, takich jak baseny, sauny, siłownie czy szatnie, zaleca się noszenie własnego obuwia, na przykład klapek. Chroni to stopy przed bezpośrednim kontaktem z zainfekowanymi powierzchniami.
Dbaj o skórę, utrzymując ją nawilżoną i wolną od skaleczeń i otarć. Sucha, popękana skóra stanowi łatwiejszą drogę wejścia dla wirusa. Regularne nawilżanie skóry, zwłaszcza po kontakcie z wodą, może pomóc w utrzymaniu jej w dobrej kondycji. W przypadku drobnych zranień, warto je szybko opatrzyć, aby zminimalizować ryzyko infekcji.
Jeśli jedna osoba w rodzinie ma kurzajki, należy zachować szczególną ostrożność, aby zapobiec rozprzestrzenianiu się wirusa na inne osoby lub na inne części ciała. Nie należy dotykać istniejących kurzajek, a po kontakcie z nimi lub z przedmiotami, które mogły mieć z nimi kontakt, należy dokładnie umyć ręce. W przypadku dzieci, które często mają tendencję do drapania zmian, warto zadbać o odpowiednie okrycie ran lub zastosowanie specjalnych środków zapobiegających zadrapaniom.
Warto również wspomnieć o szczepieniach przeciwko wirusowi HPV. Chociaż szczepionki te są przede wszystkim ukierunkowane na zapobieganie nowotworom wywoływanym przez niektóre typy HPV, mogą one również chronić przed niektórymi typami wirusa powodującymi kurzajki, szczególnie w obszarach narządów płciowych. Choć nie chronią one przed wszystkimi typami wirusa powodującymi kurzajki skórne, stanowią dodatkową warstwę ochrony.
Kiedy warto zgłosić się do lekarza w sprawie kurzajek
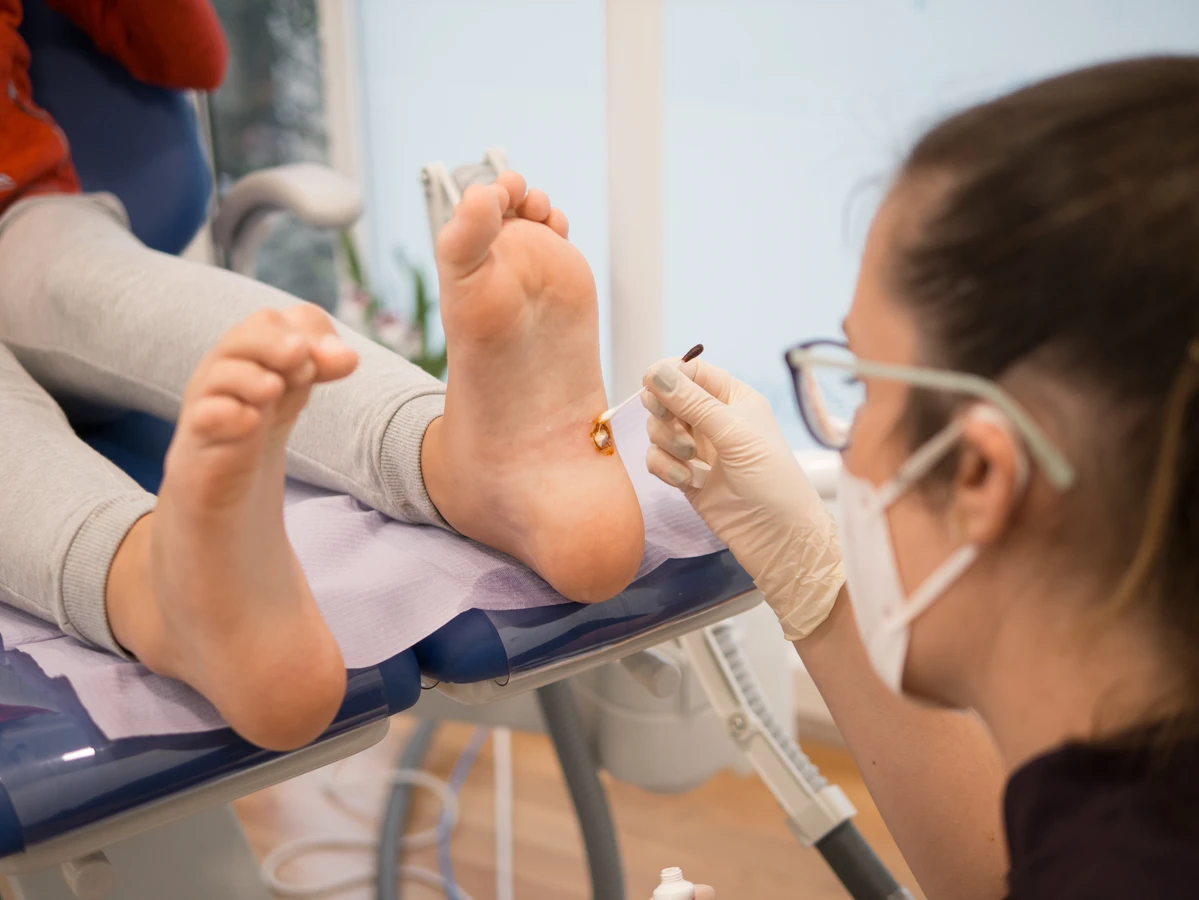
Chociaż wiele kurzajek można z powodzeniem leczyć domowymi sposobami lub są one niegroźne i mogą samoistnie ustąpić, istnieją sytuacje, w których konsultacja z lekarzem jest absolutnie wskazana. Zrozumienie, kiedy zasięgnąć porady specjalisty, pozwala na szybkie i skuteczne rozwiązanie problemu, a także na wykluczenie innych, potencjalnie poważniejszych schorzeń.
Przede wszystkim, jeśli kurzajka jest bolesna, krwawi, szybko się zmienia lub powoduje znaczący dyskomfort, należy skonsultować się z lekarzem. Szczególną uwagę należy zwrócić na zmiany, które mają nietypowy wygląd – są bardzo duże, mają nieregularne brzegi, zmieniają kolor lub wydają się rosnąć w sposób agresywny. Takie objawy mogą sugerować, że zmiana nie jest zwykłą kurzajką, a wymaga dokładniejszej diagnostyki, w tym badania histopatologicznego, aby wykluczyć inne schorzenia, takie jak zmiany nowotworowe.
Jeśli masz osłabiony układ odpornościowy, na przykład z powodu choroby przewlekłej, przyjmowania leków immunosupresyjnych lub infekcji wirusem HIV, powinieneś skonsultować się z lekarzem przy pierwszych objawach kurzajek. W takich przypadkach organizm ma trudności z samoistnym zwalczaniem infekcji, a kurzajki mogą być bardziej rozległe i trudniejsze do leczenia. Lekarz będzie w stanie dobrać odpowiednią terapię i monitorować postępy leczenia.
Kolejnym ważnym wskazaniem do wizyty u lekarza jest sytuacja, gdy kurzajki pojawiają się w newralgicznych miejscach, takich jak twarz lub okolice narządów płciowych. Na twarzy zmiany te mogą być szczególnie uciążliwe pod względem estetycznym, a w okolicach intymnych mogą wiązać się z innymi typami wirusa HPV, które wymagają specjalistycznego podejścia. Lekarz dermatolog lub wenerolog będzie w stanie zaproponować najskuteczniejsze metody leczenia, minimalizując ryzyko blizn i powikłań.
Wreszcie, jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach lub miesiącach stosowania, lub jeśli kurzajki nawracają pomimo leczenia, warto zasięgnąć profesjonalnej porady. Lekarz będzie w stanie ocenić skuteczność dotychczasowych metod i zaproponować bardziej zaawansowane terapie, takie jak krioterapię, laserowe usuwanie kurzajek czy elektrokoagulację.